Ο ιατρός Γεώργιος ΚΕΚΟΣ έχει εκπαιδευθεί στις ενδοσκοπήσεις του γαστρεντερικού συστήματος, και ειδικότερα στην ERCP, στο κορυφαίο Ενδοσκοπικό Κέντρο της Ιατρικής Σχολής του Friedrich Alexander University Erlangen Nürnberg – Γερμανία.
Έχει οργανώσει και διατελέσει αποκλειστικός υπεύθυνος της Μονάδας Ενδοσκοπικής Χειρουργικής της Δ’ Χειρουργικής Κλινικής της Ιατρικής Σχολής του Πανεπιστημίου Αθηνών από το 1990 μέχρι το 2004. Για πολλά χρόνια η Ενδοσκοπική αυτή Μονάδα αποτελούσε Κέντρο αναφοράς για όλη τη χώρα, όπου πραγματοποιούνταν όλες οι καινοτόμες και πρωτοποριακές θεραπευτικές μέθοδοι της ERCP.
Πραγματοποιεί με άψογο τρόπο όλες τις προωθημένες θεραπευτικές τεχνικές της ERCP και έχει μεγάλη εμπειρία στην ενδοσκοπική επίλυση ακόμα και των πιο σύνθετων και πολύπλοκων παθήσεων των χοληφόρων, του ήπατος και του παγκρέατος.
Εμπιστευθείτε μας το πρόβλημά σας για μια αποτελεσματική και οριστική διευθέτηση με σύγχρονες ενδοσκοπικές τεχνικές. Η υψηλή μας επιστημονική κατάρτιση και η πολύχρονη εμπειρία εγγυώνται την άριστη λύση, με ασφαλείς και ανώδυνες μεθόδους θεραπείας, χωρίς χειρουργείο.
Ο ιατρός δέχεται και εξετάζει τους ασθενείς στο ιατρείο του, επί της οδού Κερασούντος 4, στην Αθήνα. Συνεργάζεται με όλες τις ιδιωτικές ασφαλιστικές εταιρείες και, όταν χρειάζεται, νοσηλεύει τους ασθενείς σε σύγχρονες ιδιωτικές κλινικές που είναι συμβεβλημένες και με το ΕΟΠΥΥ.
Για περισσότερες πληροφορίες επικοινωνήστε μαζί μας στο τηλέφωνο
2107486937
ΠΕΡΙΕΧΟΜΕΝΑ ΓΙΑ ΤΗΝ ERCP
Εισαγωγή

Prof. Ludwig Demling
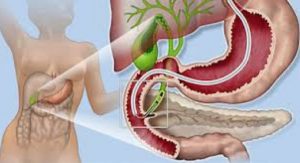
Δέκα χρόνια μετά την ανακάλυψη και την κλινική εφαρμογή των ινοενδοσκοπίων από τον Hirschowitz (1958), ανακοινώθηκε η απευθείας θέαση του φύματος του Vater από τον Watson, ενώ το 1968 επιχειρήθηκε ο καθετηριασμός του από τον Mc Cune. Σχεδόν ταυτόχρονα, το 1970, ο Oi στην Ιαπωνία και οι Classen και Demling στο πανεπιστήμιο του Erlangen, Γερμανία επιτυγχάνουν την ενδοσκοπική παλίνδρομη χολαγγειο-παγκρεατογραφία μετά τον καθετηριασμό του φύματος του Vater και την έγχυση σκιαγόνου ουσίας στο χολοπαγκρεατικό άξονα. Διεθνώς, καθιερώθηκε να ονομάζεται συντμητικά ως «ERCP», που αποτελεί το ακρωνύμιο των λέξεων: Endoscopic Retrograte Cholangio Pancreatography.
Έκτοτε, σημειώθηκε θεαματική πρόοδος της μεθόδου όσον αφορά την ανάπτυξη των ενδοσκοπίων, την κατασκευή των ειδικών καθετήρων, των υποβοηθητικών εξαρτημάτων, των συρμάτινων οδηγών, των ενδοπροθέσεων και της τεχνικής εκτελέσεως της ίδιας της μεθόδου. Αναπόδραστη συνέπεια των εντυπωσιακών διαγνωστικών και θεραπευτικών επιτευγμάτων υπήρξε η καταιγιστική της εξάπλωση σε όλο τον κόσμο, μέσα σε σύντομο χρονικό διάστημα.
Η ERCP αποτέλεσε ορόσημο και αφετηρία ραγδαίων εξελίξεων στη διάγνωση των παθήσεων του χοληφόρου δικτύου και του παγκρέατος. Η επιτυχής διατομή του σφιγκτήρα του Oddi με ενδοσκοπικό τρόπο το 1974 από τους Classen και Demling στο Erlangen της Γερμανίας, άνοιξε καινούργιους ορίζοντες στη θεραπεία των παθήσεων του ήπατος, των χοληφόρων, της θηλής του Vater και του παγκρέατος.
Η εκρηκτική εξέλιξη της βιοϊατρικής τεχνολογίας διευρύνει αδιάκοπα, με εντυπωσιακό τρόπο, τις θεραπευτικές εφαρμογές της επεμβατικής ενδοσκόπησης στο χολοπαγκρεατικό άξονα. Η αφαίρεση των λίθων από τα χοληφόρα αγγεία, η αναρρόφηση παγκρεατικού υγρού και χολής για βιοχημική ανάλυση, η λήψη κυτταρολογικού και βιοπτικού υλικού από τους πόρους, η μανομετρία του σφιγκτήρα του Oddi, η χολαγγειοσκόπηση και παγκρεατικοσκόπηση, η τοποθέτηση ενδοπροθέσεων και οι διαστολές των στενώσεων, όλα αυτά αποτελούν μερικές από τις τρέχουσες κλινικές εφαρμογές της θεραπευτικής ERCP
Παρά την εντυπωσιακή εξέλιξη των άλλων ακτινολογικών απεικονιστικών εξετάσεων, όπως του υπερηχογραφήματος, της αξονικής τομογραφίας και της μαγνητικής τομογραφίας, η διαγνωστική ERCP θεωρείται ως η εξέταση αναφοράς («Gold standard») για την απεικόνιση του ηπατοχοληφόρου συστήματος και του παγκρέατος.
Χωρίς αμφιβολία, η μαγνητική χολαγγειοπαγκρεατογραφία (MRCP) μείωσε δραστικά τον αριθμό των διαγνωστικών ERCP. Απεναντίας, με την καθιέρωση της λαπαροσκοπικής χειρουργικής και γενικότερα με την ευρεία αποδοχή των εφαρμογών της ελάχιστα τραυματικής χειρουργικής στην κλινική πράξη, έχει αυξηθεί σημαντικά ο αριθμός των θεραπευτικών ERCP.
Ενδείξεις
Η διαγνωστική ERCP περιλαμβάνει τη μορφολογική, τη λειτουργική και την ιστολογική διάγνωση.
Η μορφολογική διάγνωση αρχίζει με την άμεση επισκόπηση της 2ης μοίρας του δωδεκαδακτύλου, της θηλής του Vater και τερματίζεται με την ακτινολογική απεικόνιση του χοληφόρου δικτύου και του εκφορητικού συστήματος του παγκρέατος.
Οι λειτουργικές δοκιμασίες που συσχετίζονται με την ERCP είναι: η λήψη καθαρής χολής και παγκρεατικού υγρού για βιοχημική ανάλυση και η μέτρηση των πιέσεων του σφιγκτήρα του Oddi.
Η ιστολογική και η κυτταρολογική διάγνωση με την ERCP ολοκληρώνονται με τη λήψη κυτταρολογικού υλικού με ψήκτρα και ιστοτεμαχιδίων με λαβίδα βιοψίας.
Οι ενδείξεις της ενδοσκοπικής χολαγγειογραφίας (ERC) είναι:
- Ο αποφρακτικός ίκτερος και τα χολοστατικά σύνδρομα, ιδιαίτερα όταν υπάρχουν ενδείξεις παθήσεων των χοληφόρων, του φύματος του Vater, και του παγκρέατος. Ο διαγνωστικός έλεγχος του ικτερικού ασθενούς ολοκληρώνεται επιτυχώς, ανεξάρτητα από την ένταση του ικτέρου και την κατάσταση της ηπατικής λειτουργίας.
- Ο επίμονος επιγαστρικός πόνος με χαρακτήρες χολικής αιτιολογίας, εφόσον ο εξαντλητικός διαγνωστικός έλεγχος του πεπτικού και των άλλων συστημάτων δεν αποκαλύπτει με σαφήνεια την αιτία.
- Η οξεία παγκρεατίτιδα χολολιθιασικής αιτιολογίας.
- Η πρωτοπαθής σκληρυντική χολαγγειίτιδα για τη διάγνωση και την εκτίμηση της κλινικής πορείας.
- Η ουλώδης στένωση του σφιγκτήρα του Oddi (σφιγκτηρίτιδα) και οι λειτουργικές παθήσεις (δυσκινησία), ιδιαίτερα όταν ο χοληδόχος πόρος είναι διευρυμένος. Η διάγνωση τεκμηριώνεται με τη μανομετρία του σφιγκτήρα του Oddi.
- Συμπτωματολογία μετά από εγχειρήσεις στα χοληφόρα (π.χ. χολοπεπτική αναστόμωση, «σύνδρομο μετά από χολοκυστεκτομή») για την αποκάλυψη της αιτίας και τη θεραπεία.
- Τα ασαφή ευρήματα στο χολοπαγκρεατικό άξονα από τις υπόλοιπες ακτινολογικές απεικονιστικές εξετάσεις.
- Η ανεξήγητη σημαντική απώλεια σωματικού βάρους.
- Η αιμοχολία και η χολαιμία, όπως συμβαίνουν μετά από τραύμα.
- Η αύξηση των νεοπλασματικών δεικτών (π.χ. CEA, CA: 19-9), εφόσον δεν έχει εντοπισθεί η πρωτοπαθής εστία του νεοπλασματικού όγκου.
- Η αλλεργική αντίδραση στις σκιαγόνες ουσίες και όταν δεν μπορεί να γίνει ενδοφλέβια χολαγγειογραφία.
- Πριν από τη λαπαροσκοπική χολοκυστεκτομή, εφόσον υπάρχουν ισχυρές ενδείξεις για ενδεχόμενη χοληδοχολιθίαση.
- Πριν από τις προγραμματισμένες εγχειρήσεις επί των χοληφόρων, για την επακριβή εκτίμηση του θεραπευτικού προβλήματος, τη σαφή ανάδειξη των ανατομικών συνθηκών του χοληφόρου δικτύου και τον ασφαλή σχεδιασμό της εγχειρητικής τακτικής και μεθόδου.
- Γενικότερα, πριν από κάθε σχεδιαζόμενη θεραπευτική ενδοσκοπική παρέμβαση στα χοληφόρα (π.χ. σφιγκτηροτομή, διαστολές, ενδοπροθέσεις κ.λπ.).
Οι ενδείξεις της ενδοσκοπικής παγκρεατογραφίας (ERP) είναι:
- Η υποψία για νεόπλασμα παγκρέατος. Εφόσον με τις άλλες απεικονιστικές εξετάσεις έχει αναδειχθεί η παρουσία καρκίνου του παγκρέατος, η ERP έχει ένδειξη μόνο όταν υφίσταται πρόβλημα διαφορικής διάγνωσης μεταξύ της χρόνιας παγκρεατίτιδας και του καρκίνου.
- Η οξεία υποτροπιάζουσα παγκρεατίτιδα, για την αποκάλυψη της γενεσιουργού αιτίας.
- Η υποψία για χρόνια παγκρεατίτιδα, όταν η διάγνωση δεν τεκμηριώνεται με τις άλλες απεικονιστικές εξετάσεις.
- Η χρόνια παγκρεατίτιδα, όταν, με βάση τη συμπτωματολογία και τις επιπλοκές, έχει τεθεί η ένδειξη για χειρουργική αντιμετώπιση.
- Ασαφή ευρήματα στο πάγκρεας με τις σύγχρονες απεικονιστικές εξετάσεις (U/S, CT, MRI).
- Ως προκαταρκτική εξέταση πριν από τις σχεδιαζόμενες θεραπευτικές ενδοσκοπικές επεμβάσεις στο πάγκρεας.
- Η οξεία νεκρωτική παγκρεατίτιδα, αμέσως πριν από τη χειρουργική επέμβαση, για το σχεδιασμό της χειρουργικής τακτικής (παροχέτευση, παγκρεατεκτομή ή απολυματεκτομή).
- Η υποψία για παγκρεατορραγία.
- Η υποψία για ρήξη του παγκρεατικού πόρου μετά από κοιλιακό τραύμα.
- Η εμφάνιση σακχαρώδους διαβήτη σε νεαρούς ενήλικες, εφόσον δεν υπάρχουν οι προδιαθεσικοί παράγοντες, επειδή ενδέχεται να υποκρύπτεται καρκίνωμα του παγκρέατος.
Το ποσοστό της επιτυχούς σκιαγράφησης των πόρων με την ERCP εξαρτάται σε μεγάλο βαθμό από την εμπειρία του ενδοσκόπου και την υποκείμενη παθολογία στο χολοπαγκρεατικό άξονα. Η εκλεκτική απεικόνιση του χοληδόχου πόρου επιτυγχάνεται σε ποσοστό 90% των ασθενών, ενώ του παγκρεατικού πόρου σε ποσοστό 85%. Οι συνηθέστεροι λόγοι αποτυχίας της παγκρεατογραφίας είναι οι δύσκολες ανατομικές συνθήκες που συμβαίνουν στην περιθηλαία περιοχή, ως συνέπεια της χρόνιας παγκρεατίτιδας και του καρκίνου του παγκρέατος.
Αντενδείξεις
Η κύρια αντένδειξη για ERCP είναι η άρνηση συγκατάθεσης του ασθενούς μετά την ενημέρωση από τον ενδοσκόπο και η αδυναμία επαρκούς συνεργασίας. Σχετικές αντενδείξεις αποτελούν: οι σοβαρές διαταραχές της πηκτικότητας, οι επικίνδυνες καρδιακές αρρυθμίες, το πρόσφατο έμφραγμα του μυοκαρδίου (όταν έχει συμβεί σε διάστημα μικρότερο από 3 μήνες) και το μεγάλο αορτικό ανεύρυσμα που έχει μεγάλο κίνδυνο για ρήξη. Στις περιπτώσεις αυτές, η ERCP επιχειρείται από έμπειρο ενδοσκόπο, μόνο όταν υπάρχουν σοβαρές κλινικές ενδείξεις. Το ίδιο ισχύει και για τις εγκυμονούσες γυναίκες, λόγω των κινδύνων που απορρέουν από την ιοντίζουσα ακτινοβολία.
Παλαιότερα, η χολαγγειίτιδα και η οξεία παγκρεατίτιδα θεωρούνταν αντένδειξη για ERCP. Εφόσον η αιτία της οξείας παγκρεατίτιδας και της χολαγγειίτιδας είναι η λιθίαση του χοληφόρου δένδρου, η ERCP δεν αποτελεί αντένδειξη. Μετά τη σφιγκτηροτομή, την αφαίρεση του λίθου από τα χοληφόρα αγγεία και ενδεχομένως την τοποθέτηση ρινοχολικού καθετήρα, επιτυγχάνεται γρήγορη ύφεση της συμπτωματολογίας του ασθενούς. Η βακτηριακή χολαγγειίτιδα, που εκδηλώνεται σε έδαφος στένωσης της χοληφόρου οδού, αποτελεί ένδειξη για ERCP και τοποθέτηση ρινοχολικού σωλήνα παροχέτευσης.
Πριν από την ERCP, γίνεται υπερηχογράφημα για να αποκλεισθεί πιθανή ψευδοκύστη του παγκρέατος. Λόγω των εν δυνάμει σηπτικών επιπλοκών, η σκιαγράφηση των ψευδοκύστεων του παγκρέατος, πρέπει να επιχειρείται μόνο άμεσα προεγχειρητικά ή λίγο πριν από κάθε επεμβατική παροχετευτική προσπάθεια.
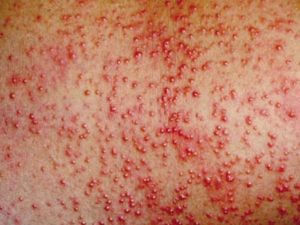
Αλλεργική αντίδραση
Οι αλλεργικές αντιδράσεις στις σκιαγόνες ουσίες συμβαίνουν σπάνια κατά την ERCP, επειδή υπό ομαλές συνθήκες αυτές δεν εισέρχονται στα αιμοφόρα αγγεία. Ωστόσο, στη βιβλιογραφία έχουν αναφερθεί μεμονωμένα περιστατικά αναφυλακτικού shock μετά από ERCP, που αποδόθηκαν στην απευθείας διείσδυση της σκιαγόνου ουσίας στα αιμοφόρα αγγεία. Όταν είναι ήδη γνωστή αλλεργική αντίδραση στα σκιαγραφικά, η ERCP επιχειρείται μόνο εφόσον υπάρχουν απόλυτες κλινικές ενδείξεις. Λαμβάνονται μέτρα προφύλαξης και από την αρχή της εξέτασης χορηγούνται ενδοφλέβια αποκλειστές των Η1 και Η2 ισταμινικών υποδοχέων σε συνδυασμό με κορτικοειδή.
Σε ασθενείς με υπερθυρεοειδισμό, αποφεύγεται η χορήγηση ιωδιούχων σκιαγόνων ουσιών, για το ενδεχόμενο πρόκλησης θυρεοτοξικής κρίσης. Είναι προτιμότερο στις περιπτώσεις αυτές να προηγείται η φαρμακευτική προετοιμασία με καρβιμαζόλη σε συνδυασμό με προπανολόλη.
Εξοπλισμός
Χώρος ERCP
Χώροι: Η ευρεία διάδοση της διαγνωστικής και θεραπευτικής ενδοσκόπησης του πεπτικού συστήματος επέβαλε σε κάθε σύγχρονο νοσηλευτικό κέντρο τη δημιουργία ανεξάρτητων ενδοσκοπικών μονάδων, στελεχωμένες με μόνιμο εξειδικευμένο προσωπικό και ειδικό εξοπλισμό. Η έκταση και ο εξοπλισμός κάθε ενδοσκοπικής μονάδας ποικίλλουν και ως επί το πλείστον εξαρτώνται από τον αριθμό και το είδος των ενδοσκοπικών εξετάσεων που επιτελούνται σ’ αυτήν.
Ο εξεταστικός χώρος πρέπει να είναι εφοδιασμένος με επιτοίχιο σύστημα αρνητικής πίεσης (αναρρόφηση) και να είναι συνδεδεμένος με δίκτυο πεπιεσμένων ιατρικών αερίων. Απαραίτητη είναι επίσης η οργανωμένη παροχή υπηρεσιών άμεσης ετοιμότητας για την αντιμετώπιση ανεπιθύμητων οξέων συμβαμάτων (μάσκα Ambu, set διασωλήνωσης, αντίδοτα, φαρμακευτικό υλικό κ.ά.).
Τα κατασταλτικά φάρμακα και η πρηνής θέση του ασθενούς κατά την ERCP οδηγούν συχνά στην πτώση του κορεσμού της αιμοσφαιρίνης του αίματος σε οξυγόνο, σε όρια κάτω από 90%. Για το λόγο αυτό, καθ’ όλη τη διάρκεια της εξέτασης χορηγείται οξυγόνο με ρινικό καθετήρα και παρακολουθείται συνεχώς ο κορεσμός σε οξυγόνο της αιμοσφαιρίνης με παλμικό οξύμετρο. Στους ασθενείς με αυξημένο κίνδυνο, παρακολουθείται η καρδιακή λειτουργία με συνεχή καταγραφή του ηλεκτροκαρδιογραφήματος και της αρτηριακής πίεσης σε monitor.
Προσωπικό: Για τη διεκπεραίωση της ERCP επαρκεί ο ενδοσκόπος και ένας ειδικά εκπαιδευμένος βοηθός. Ο χειρισμός του ακτινολογικού μηχανήματος επιτελείται με ποδοχειριστήριο. Μόνο σε μη συνεργάσιμους ασθενείς και σε πολύπλοκες θεραπευτικές ενδοσκοπικές εξετάσεις, κατά τις οποίες απαιτούνται πολλά όργανα και βοηθητικά εξαρτήματα, κρίνεται απαραίτητη η παρουσία και δεύτερου βοηθού. Στην παραπάνω ομάδα συγκαταλέγεται και ο εκπαιδευόμενος ενδοσκόπος, ο οποίος, εκτός από την ενδοσκοπική εξάσκηση, ενημερώνει τον ασθενή για τη μέθοδο, χορηγεί τα απαραίτητα φάρμακα και παρακολουθεί τα ζωτικά του σημεία.
Η επιτυχία, η ποιότητα και η ασφάλεια της ERCP και των συνδεομένων μ’ αυτήν θεραπευτικών τεχνικών εξαρτώνται σε σημαντικό βαθμό από την εκπαίδευση και τα κίνητρα του προσωπικού της ενδοσκοπικής μονάδας. Κύρια καθήκοντα του βοηθητικού προσωπικού είναι: η φροντίδα του ασθενούς πριν και μετά την εξέταση, ο έλεγχος και η άρτια λειτουργία των ενδοσκοπικών οργάνων, η επίβλεψη του ασθενούς κατά τη χορήγηση των ηρεμιστικών φαρμάκων, η έγκαιρη αναγνώριση και η άμεση παροχή πρώτων βοηθειών σε περίπτωση εμφανίσεως ανεπιθύμητων συμβαμάτων, η παρακολούθηση και η καθοδήγηση του ασθενούς μετά την ολοκλήρωση της εξέτασης.
Μια άλλη εξίσου σημαντική αποστολή του νοσηλευτικού προσωπικού είναι η διασφάλιση των συνθηκών υγιεινής για την προφύλαξη από τη μετάδοση μεταδοτικών ασθενειών (ηπατίτιδα B, C, AIDS, TBC κ.λπ.) και των σηπτικών επιπλοκών (χολαγγειίτιδα). Αυτό επιτυγχάνεται με τον επιμελή μηχανικό καθαρισμό και την απολύμανση των εξαιρετικά ευαίσθητων και πανάκριβων ενδοσκοπίων. Η κατασκευή ειδικών αυτοματοποιημένων συσκευών (πλυντήρια) έχει διευκολύνει σημαντικά το έργο αυτό και έχει μειώσει δραστικά τη συχνότητα των σηπτικών επιπλοκών.

Ενδοσκόπιο πλάγιας όρασης
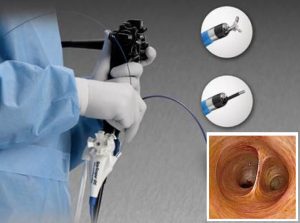
Ενδοσκόπια: Η ERCP υλοποιείται με ενδοσκόπιο πλάγιας όρασης, που έχει μήκος 120-130 cm. Χαρακτηριστικό των ενδοσκοπίων αυτών είναι ότι έχουν τον αντικειμενοφόρο φακό στην ίδια πλευρά με τις βαλβίδες αναρρόφησης και νερού-αέρα. Στην κορυφή του ενδοσκοπίου υπάρχει ανυψωτική γέφυρα (αναβολέας), που είναι απαραίτητη για τη γωνίωση της κορυφής του καθετήρα κατά τον καθετηριασμό της θηλής του Vater. Η διάμετρος του τελικού άκρου, του στελέχους του ενδοσκοπίου και του καναλιού βιοψίας ποικίλλουν ανάλογα με τη χρήση.
Παράλληλα με το διαγνωστικό ενδοσκόπιο (κανάλι εργασίας 2,3 mm), πρέπει να διατίθεται και ένα θεραπευτικό ενδοσκόπιο (κανάλι εργασίας 3,7 – 4,2 mm), το οποίο είναι απαραίτητο για τις θεραπευτικές ενδοσκοπικές πράξεις, όπως για την τοποθέτηση ενδοπροθέσεων, τη λιθοτριψία κ.λπ. Τα θεραπευτικά ενδοσκόπια έχουν μεγαλύτερη εξωτερική διάμετρο και οι λεπτοί χειρισμοί που απαιτούνται για την επίτευξη της διαγνωστικής ERCP και της σφιγκτηροτομής γίνονται με δυσχέρεια.
Τα ενδοσκόπια πρόσθιας όρασης χρησιμοποιούνται για τον καθετηριασμό της θηλής του Vater μόνο σε ασθενείς που έχουν υποβληθεί σε γαστρικές επεμβάσεις.
Η θεαματική τεχνολογική πρόοδος στα ενδοσκόπια είχε ως αποτέλεσμα την εντυπωσιακή βελτίωση της ενδοσκοπικής εικόνας. Στα σύγχρονα βιντεοενδοσκόπια οι χειρισμοί γωνίωσης και ελέγχου της άκρης γίνονται με μεγάλη πιστότητα και ακρίβεια. Όλα τα ενδοσκόπια είναι πλήρως εμβαπτιζόμενα σε αντισηπτικά διαλύματα, για την καλύτερη απολύμανσή τους.
Με τη χρήση των σύγχρονων βιντεοενδοσκοπίων καθίσταται δυνατή η ενεργητική συμπαρακολούθηση των ενδοσκοπικών εξετάσεων από το βοηθητικό προσωπικό, γεγονός απαραίτητο για την ομαλή διεκπεραίωση των θεραπευτικών εξετάσεων. Επίσης, με τον τρόπο αυτό διευκολύνεται η εκπαίδευση των νέων ενδοσκόπων και η εξέταση τεκμηριώνεται με σύγχρονες ηλεκτρονικές μεθόδους αρχειοθέτησης. Απαιτείται, επίσης, πηγή ψυχρού φωτισμού μεγάλης ισχύος (300 – 500 Watt).
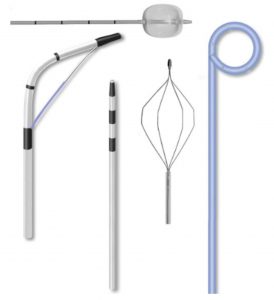
Εξαρτήματα για ERCP
Εξαρτήματα: Τα απαιτούμενα βοηθητικά εξαρτήματα είναι τοποθετημένα από την αρχή πάνω σε ειδικό τραπέζι, που είναι καλυμμένο με αποστειρωμένα οθόνια. Ο καθετηριασμός της θηλής του Vater και η έγχυση της σκιαγόνου ουσίας μέσα στο χολοπαγκρεατικό άξονα επιτυγχάνονται με ειδικό καθετήρα, που έχει εύρος 1,8 mm. Η κορυφή του είναι εκλεπτυσμένη και φέρει διαβαθμίσεις, υποσημειωμένες με μαύρο χρώμα ανά 2 mm για την εκτίμηση του βάθους διείσδυσης μέσα στον πόρο. Στην άλλη άκρη του καθετήρα, υπάρχει συρμάτινος στειλεός, που προσδίδει ακαμψία και διευκολύνει την προώθησή του.
Οι περισσότεροι από τους καθετήρες που υπάρχουν στο εμπόριο αποτελούνται από συνθετικά υλικά, όπως πολυαιθυλένιο, πολυουρεθάνη, νάιλον ή τεφλόν, που προσδίδουν διαφορετικές ιδιότητες. Οι καθετήρες από τεφλόν είναι οι συχνότερα χρησιμοποιούμενοι, επειδή είναι λείοι, σκληροί, με χαμηλό βαθμό τριβής και δύνανται να διεισδύουν ευχερώς μέσα από ανώμαλους ή στενεμένους αυλούς.
Ορισμένοι ενδοσκόποι προτιμούν καθετήρες με αποστρογγυλομένο μεταλλικό άκρο. Σε δύσκολες συνθήκες καθετηριασμού της θηλής του Vater και κατά την προσπάθεια καθετηριασμού της μικρής θηλής του Santorini, χρησιμοποιούνται ειδικοί καθετήρες με λεπτή μεταλλική άκρη, που διευκολύνει τη διείσδυση μέσα στον στενεμένο πόρο.
Οι καθετήρες με μπαλόνι παρεμποδίζουν την παλίνδρομη ροή του σκιαγραφικού υλικού προς το δωδεκαδάκτυλο και χρησιμοποιούνται σε ειδικές περιπτώσεις, όπου απαιτείται ευκρινής σκιαγράφηση των ενδοηπατικών χοληφόρων.
Η χορήγηση του σκιαγραφικού υλικού γίνεται κατά προτίμηση με μεταλλική σύριγγα των 10-20 ml, με Luer-Lock. Αυτή προσαρμόζεται στον πλαστικό καθετήρα με την παρεμβολή «Stop Cock», το οποίο παραμένει κλειστό και παρεμποδίζει την εισροή αέρα μέσα στον καθετήρα. Η μεταλλική σύριγγα, σε αντίθεση με την πλαστική, διασφαλίζει την απολύτως ελεγχόμενη χορήγηση σκιαγόνου ουσίας με την άσκηση ελάχιστης δύναμης. Η χρήση ειδικών πιστολιών έγχυσης δεν παρουσιάζει ουσιώδη πλεονεκτήματα.

Σκιαγραφικό υλικό
Σκιαγραφικό υλικό: Ως σκιαγραφικό υλικό χρησιμοποιούνται διαλύματα πυκνότητας 60% (Jopamiro). Με τη χρήση αραιωμένων διαλυμάτων πυκνότητας 30%, απαιτούνται μεγαλύτεροι όγκοι σκιαγραφικού υλικού, χωρίς ωστόσο να ελαττώνεται η συχνότητα των επιπλοκών (αύξηση ενζύμων). Με τα πυκνά διαλύματα (πυκνότητας 50-70%) επιτυγχάνονται ευκρινέστερες εικόνες παγκρεατογραφίας, με μεγάλη σαφήνεια στους μικρούς κλάδους. Ενδέχεται, όμως, να επικαλυφθούν μικροί λίθοι στο χοληδόχο πόρο και γι’ αυτό, σε υποψία για χοληδοχολιθίαση, γίνεται αραίωση με φυσιολογικό ορό, 1:3 έως 1:4 (25-30%). Πειραματικές μελέτες έχουν δείξει ότι η έγχυση των σκιαγραφικών ουσιών δεν προκαλεί ερεθισμό ή άλλου είδους βλάβη στο επιθήλιο των πόρων.
Αποφεύγεται η έγχυση υπέρμετρης ποσότητας σκιαγραφικής ουσίας και μάλιστα με μεγάλη πίεση στο πάγκρεας, για την αποσόβηση σοβαρών επιπλοκών και κυρίως της παγκρεατίτιδας. Με την έγχυση μεγάλης ποσότητας σκιαγραφικού υλικού στο εκφορητικό δίκτυο του παγκρέατος, προκύπτει παρεγχυμογραφία. Στο αμέσως επόμενο στάδιο, συμβαίνει ρήξη των τελικών μικρών πόρων, που ως αποτέλεσμα έχει την παλίνδρομη διαφυγή των παγκρεατικών ενζύμων και του σκιαγραφικού υλικού στον ενδιάμεσο χώρο του οργάνου. Αυτά με τη σειρά τους πυροδοτούν μέσα στο πάγκρεας πληθώρα άλλων αλυσιδωτών αντιδράσεων που καταληκτικά οδηγούν σε παγκρεατίτιδα.
Η αλληλουχία των παραπάνω γεγονότων λαμβάνει επίσης μέρος, όταν, αντί για σκιαγραφικό υλικό, εγχέεται στον παγκρεατικό πόρο φυσιολογικός ορός με μεγάλη πίεση. Με βάση τα δεδομένα αυτά, συμπεραίνεται ότι η παγκρεατίτιδα που παρατηρείται μετά από ERCP δεν οφείλεται στο σκιαγραφικό υλικό αυτό καθεαυτό, αλλά στη μηχανική ρήξη των τελικών πόρων και στην ανάστροφη ροή του παγκρεατικού υγρού μέσα στο παρέγχυμα του οργάνου.
Από νεότερες κλινικές μελέτες έχει αποδειχθεί ότι τα νέας γενιάς μη ιονικά υδατοδιαλυτά σκιαγραφικά υλικά με χαμηλή ωσμωτικότητα, συνοδεύονται με μικρότερο ποσοστό παγκρεατίτιδων και θεωρούνται πιο ασφαλή.
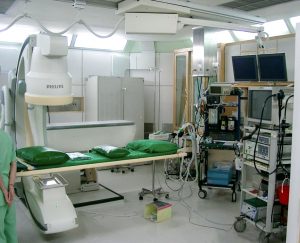
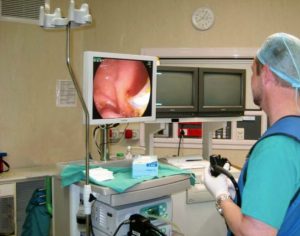
Ενδοσκοπική αίθουσα ERCP με ακτινολογικό μηχάνημα
Ακτινολογικό μηχάνημα: Ιδιαίτερη σημασία επιδίδεται στη διάθεση σύγχρονου ακτινοσκοπικού-ακτινολογικού μηχανήματος προηγμένης τεχνολογίας.
Η ακτινολογική λυχνία πρέπει απαραίτητα να είναι μικρής εστίας (0,3-0,6 mm) και να έχει δυνατότητα να δεχθεί υψηλά MAS και KV. Ο ενισχυτής εικόνας και η οθόνη της ακτινοσκόπησης είναι υψηλής ευκρίνειας και φωτεινότητας, ώστε να γίνεται δυνατή η ικανοποιητική σε λεπτομέρειες παρακολούθηση της εξέτασης. Στην ακτινοσκόπηση πρέπει να φαίνεται ευκρινώς η απεικόνιση των παράπλευρων κλάδων του παγκρεατικού πόρου και ν’ αναγνωρίζεται πρώιμα η παρεγχυμογραφία, προς αποφυγήν της παγκρεατίτιδας. Η δυνατότητα μεγέθυνσης της εικόνας είναι χρήσιμη, γιατί ελαττώνεται η δόση της ακτινοβολίας και είναι περισσότερο ευδιάκριτες οι λεπτομέρειες. Η εγκατάσταση ποδοχειριστηρίου διευκολύνει την ακτινοσκόπηση από τον ίδιο τον ενδοσκόπο.
Η ακτινολογική τράπεζα πρέπει να κινείται προς όλες τις κατευθύνσεις στο οριζόντιο επίπεδο, για να τοποθετείται η εξεταζόμενη ανατομική περιοχή στο κέντρο της ακτινοσκοπικής εικόνας. Όλα τα σύγχρονα ακτινολογικά μηχανήματα έχουν τη δυνατότητα ανάκλισης και κατάκλισης της τράπεζας για την ακτινολογική εξέταση του ασθενούς σε θέση Trendelenburg ή σε όρθια θέση.
Η τεκμηρίωση των ευρημάτων γίνεται με την αποτύπωσή τους σε ακτινογραφικά φιλμ, διαστάσεων 24 Χ 30 cm. Τα φιλμ είναι υψηλής ταχύτητας και συνδυάζονται με ενισχυτικές πινακίδες σπάνιων γαιών, για μείωση της δόσης της ακτινοβολίας στον ασθενή και στους εξετάζοντες. Η όλη εξέταση αρχειοθετείται σε ηλεκτρονική μορφή (π.χ. CD, DVD, Video), ώστε να είναι δυνατή η εύκολη αναπαραγωγή και η λεπτομερής ανάλυση των ακτινογραφιών σε συνδυασμό με την ακτινοσκοπική εικόνα.
Επιπρόσθετα μέτρα ακτινοπροστασίας, όπως είναι το ειδικό κάλυμμα για τον θυρεοειδή αδένα, τα προστατευτικά γυαλιά και τα ακτινοπροστατευτικά πετάσματα, παρεμβαλλόμενα μεταξύ λυχνίας και ενδοσκόπου, είναι ορθό να λαμβάνονται και να εφαρμόζονται για περισσότερη προστασία όλου του προσωπικού που παραμένει στην εξεταστική αίθουσα.
Προετοιμασία
Εργαστηριακές εξετάσεις
Εργαστηριακός έλεγχος: Περιλαμβάνει τις εξετάσεις εκείνες που απαιτούνται για το διαγνωστικό ενδοσκοπικό έλεγχο του ανώτερου πεπτικού. Επειδή μετά από ποσοστό 30-50% των διαγνωστικών ERCP, επακολουθούν θεραπευτικοί χειρισμοί (π.χ. σφιγκτηροτομή), ο χρόνος προθρομβίνης πρέπει να είναι μεγαλύτερος από 50% και τα αιμοπετάλια περισσότερα από 100.000 / mm3. Σε ικτερικούς ασθενείς και σ’ εκείνους με αιματολογικές παθήσεις, ο έλεγχος πηκτικότητας πρέπει να είναι πρόσφατος και όχι προγενέστερος των 24 ωρών. Προσδιορίζονται, επίσης, η τιμή της αιμοσφαιρίνης, των λευκοκυττάρων, της αμυλάσης, των χολοστατικών ενζύμων και η ομάδα αίματος.
Η ERCP αποτελεί συχνά την τελευταία εξέταση στο διαγνωστικό έλεγχο του ασθενούς με πάθηση των χοληφόρων και του παγκρέατος. Προηγούνται η γαστροσκόπηση και υποχρεωτικά το υπερηχογράφημα της κοιλίας, για την ανάδειξη ενδεχόμενης ψευδοκύστης του παγκρέατος, ηπατικών μεταστάσεων, χολολιθίασης και διάτασης των χοληφόρων.

Συγκατάθεση ασθενούς
Συγκατάθεση ασθενούς: Η ERCP είναι μια επεμβατική εξέταση με εν δυνάμει επιπλοκές. Μια ημέρα πριν από την εξέταση, εξηγείται στον ασθενή η φύση, ο τρόπος και η διαδικασία της, ο σκοπός της, οι εναλλακτικές λύσεις και οι ενδεχόμενες επιπλοκές της. Όλες οι πληροφορίες αναφορικά με το είδος της εξέτασης παρέχονται λεπτομερειακά και με απλουστευμένο τρόπο σε ειδικό έντυπο. Απαραίτητη προϋπόθεση για την πραγματοποίηση της ERCP είναι η ενυπόγραφη δήλωση αποδοχής από τον ασθενή. Επί αδυναμίας του ασθενούς, η συγκατάθεση παρέχεται από τους συγγενείς του.
Χορήγηση φαρμάκων
Χορήγηση φαρμάκων: Ο ασθενής εισάγεται στο νοσοκομείο για την εξέταση, εάν δεν είναι ήδη υπό νοσηλεία. Παραμένει νηστικός για 6 τουλάχιστον ώρες πριν από την εξέταση. Τοποθετείται φλεβοκαθετήρας στο δεξί χέρι του, καθώς και συσκευή συνεχούς έγχυσης φυσιολογικού ορού, προκειμένου να υπάρχει συνεχώς έτοιμη οδός για την ενδοφλέβια χορήγηση των φαρμάκων κατά τη διάρκεια της εξέτασης.
Δεν υπάρχει κάποιο σταθερό και τυποποιημένο σχήμα για τη φαρμακευτική προετοιμασία του ασθενούς, ο οποίος πρέπει να είναι απόλυτα συνεργάσιμος και ήρεμος καθ’ όλη τη διάρκεια της εξέτασης. Η επιλογή των χορηγούμενων φαρμάκων γίνεται με βάση την εμπειρία του ενδοσκόπου, την ηλικία του ασθενούς και την κατάσταση του καρδιοαναπνευστικού συστήματος.
Πριν από την εξέταση, χορηγούνται 20 ml πόσιμου διαλύματος σιλικόνης για την απομάκρυνση των φυσαλίδων από το στομάχι και το δωδεκαδάκτυλο. Το ίδιο διάλυμα μπορεί να διοχετευθεί από το κανάλι βιοψίας κατά τη διάρκεια της εξέτασης, εφόσον χρειασθεί. Ακολουθεί ψεκασμός του φάρυγγα με αερόλυμα ξυλοκαΐνης 1%, για τοπική αναισθησία.
Στην αρχή της εξέτασης, για την ηρεμία και τη χαλάρωση του ασθενούς, χορηγούνται ενδοφλεβίως 50–100 mgr πεθιδίνης και 0,05 mgr / Kgr μιδαζολάμης. Ως εναλλακτικά φάρμακα χρησιμοποιούνται η φαιντανύλη, η διαζεπάμη και η προποφόλη. Η χορήγηση των φαρμάκων γίνεται προσεκτικά, με έγχυση μικρών επαναληπτικών δόσεων (titration) και συνεχή παρακολούθηση των ζωτικών σημείων του ασθενούς. Κατά τη bolus ενδοφλέβια χορήγηση, η δόση μειώνεται στο 1/3. Λόγω της συνεργικής δράσης της μιδαζολάμης με τα οπιοειδή, λαμβάνονται μέτρα προφύλαξης και αντιμετώπισης των παρενεργειών και ιδιαίτερα της καταστολής του αναπνευστικού κέντρου. Πρέπει να διατίθεται για άμεση χρήση η φλουμαζελίνη (Anexate), που είναι ανταγωνίστρια της μιδαζολάμης, και η ναλοξόνη (Narcan), που ανταγωνίζεται τα οπιοειδή.
Οι περισταλτικές κινήσεις του δωδεκαδακτύλου καταστέλλονται με την ενδοφλέβια χορήγηση 10-20 mgr σκοπολαμίνης (Buscopan) και επί αντενδείξεων (γλαύκωμα, ταχυκαρδία) χρησιμοποιείται το γλυκαγόνο, σε δόση 0,5-1 mgr. Το γλυκαγόνο, φυσικά, κοστίζει ακριβότερα και η διάρκεια δράσης του περιορίζεται μόνο σε λίγα λεπτά.
Σε ειδικές περιπτώσεις δύσκολου καθετηριασμού του φύματος του Vater και αδυναμίας σκιαγράφησης των πόρων, για τη χάλαση του σφιγκτήρα του Oddi και τον πιο ευχερή καθετηριασμό, χορηγείται ενδοφλέβια ιμεχρωμόνη ή διάλυμα νιτρογλυκερίνης υπό μορφή αερολύματος, με υπογλώσσιο ψεκασμό ή τοπικά πάνω στο φύμα του Vater.
Η αξία της προληπτικής χορήγησης των αντιβιοτικών στη διαγνωστική ERCP, για την αποτροπή των σηπτικών επιπλοκών, είναι αμφιλεγόμενη. Θεωρείται, όμως, επιβεβλημένη στους ασθενείς με χολαγγειίτιδα, με ψευδοκύστη του παγκρέατος και σ’ εκείνους με αποφρακτικό ίκτερο, εφόσον δεν επιτευχθεί επαρκής παροχέτευση του χοληφόρου δένδρου. Χορηγείται κεφαλοσπορίνη β΄ γενιάς (Radacef 1 gr / i.v.) σε συνδυασμό με μετρονιδαζόλη.
Προφυλακτική χορήγηση αντιβιοτικών γίνεται και στους ασθενείς με υψηλό κίνδυνο για εμφάνιση ενδοκαρδίτιδας (τεχνητή βαλβίδα, βαλβιδική καρδιοπάθεια). Στην περίπτωση αυτή, χορηγούνται 3 gr αμοξυκιλίνης per-os, μια ώρα πριν από την εξέταση, και στη συνέχεια 1,5 gr, 8 και 16 ώρες μετά την εξέταση. Σε ασθενείς αλλεργικούς στις λακτάμες, χορηγείται 1 gr βανκομυκίνης.
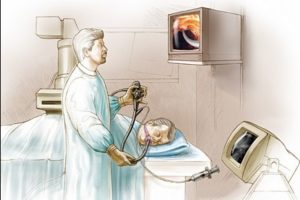
Τεχνική
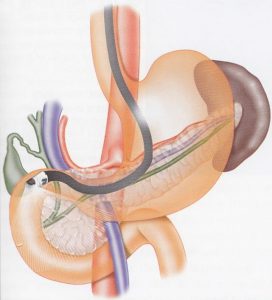
Εισαγωγή του ενδοσκοπίου στον οισοφάγο: Η εξέταση αρχίζει με τον ασθενή σε αριστερή κατακλιμένη θέση, με το αριστερό χέρι πίσω από την πλάτη του, για να μπορεί εύκολα αργότερα να μετακυλήσει στην πρηνή θέση. Η θέση αυτή ενδείκνυται κυρίως για τους ενδοσκόπους με μικρή εμπειρία, επειδή η διέλευση του ενδοσκοπίου μέσα από τον πυλωρό είναι πιο εύκολη στο αριστερό πλευρό.
Ο βοηθός στέκεται στην άκρη του εξεταστικού κρεβατιού απέναντι από τον ενδοσκόπο και σταθεροποιεί το κεφάλι του ασθενούς πάνω σ’ ένα μαξιλάρι. Καθ’ όλη τη διάρκεια της εξέτασης, φροντίζει να διατηρεί ανοικτή την αεροφόρο οδό και να συγκρατεί το επιστόμιο στη θέση μεταξύ των κοπτήρων οδόντων.
Ο ενδοσκόπος αρχικά ελέγχει τη λειτουργική αρτιότητα του ενδοσκοπίου, το μηχανισμό εμφύσησης αέρα και νερού, το μηχανισμό αναρρόφησης, τους μοχλούς απόκλισης του τελικού άκρου και ιδιαίτερα την ανυψωτική γέφυρα (αναβολέας). Το εύκαμπτο άκρο του ενδοσκοπίου επαλείφεται με ατοξικό υδατοδιαλυτό λιπαντικό υλικό, για ευχερέστερη διολίσθηση. Το διαγνωστικό δωδεκαδακτυλοσκόπιο είναι σχετικά λεπτό όργανο με στρογγυλεμένη κορυφή και η εισαγωγή του στον οισοφάγο γίνεται χωρίς δυσκολία.
Η πιο δόκιμη μέθοδος διείσδυσης του ενδοσκοπίου στον οισοφάγο είναι η «τυφλή» προώθηση του οργάνου μέσα από το φάρυγγα. Η ακολουθητέα τεχνική περιλαμβάνει τα παρακάτω στάδια: ο ενδοσκόπος ελευθερώνει τους μοχλούς διευθύνσεως της κορυφής και συγκρατεί την κεφαλή του ενδοσκοπίου στο αριστερό χέρι. Στη συνέχεια, εισάγεται διά του επιστομίου στο στόμα, σε ουδέτερη θέση στη μέση της γλώσσας. Με τον αριστερό αντίχειρα η κορυφή κάμπτεται ελαφρά (στροφή κοχλία προς τα επάνω), για να κατέλθει στον υποφάρυγγα. Ακολούθως, η κορυφή εκτείνεται (στροφή κοχλία προς τα κάτω), ώστε να εφάπτεται στο οπίσθιο φαρυγγικό τοίχωμα με κατεύθυνση το άνω οισοφαγικό στόμιο. Με ήπια πίεση του ενδοσκοπίου, το όργανο περνά στον ανώτερο οισοφάγο, που διευκολύνεται με τις καταποτικές κινήσεις του ασθενούς. Εφόσον μετά από δύο έως τρεις προσπάθειες αποτύχει η διέλευση του ενδοσκοπίου στον οισοφάγο, αποφεύγεται κάθε βίαιη προσπάθεια τυφλής προώθησης του ενδοσκοπίου, επειδή ενδέχεται να οδηγήσει σε τραυματισμό του φάρυγγα.
Επί αστοχίας με την «τυφλή» μέθοδο, προσφεύγουμε στην κλασική τεχνική της ελεγχόμενης κατεύθυνσης του ενδοσκοπίου με το αριστερό χέρι. Ο βοηθός συγκρατεί την κεφαλή του ενδοσκοπίου, ενώ το επιστόμιο διαπερνάται στο στέλεχος. Η άκρη του ενδοσκοπίου κατευθύνεται στη μέση γραμμή του στόματος με τα δάκτυλα του αριστερού χεριού, που ταυτόχρονα πιέζουν τη βάση της γλώσσας. Παράλληλα, το ενδοσκόπιο προωθείται στο φάρυγγα με το δεξί χέρι και ενόσω ο ασθενής εκτελεί καταποτικές κινήσεις, διολισθαίνει στον οισοφάγο με ήπια πίεση. Τελευταία, τοποθετείται το επιστόμιο μεταξύ των κοπτήρων οδόντων. Η μέθοδος αυτή εφαρμόζεται κυρίως σε ασθενείς με σημαντικές παραμορφώσεις της αυχενικής μοίρας της σπονδυλικής στήλης και ιδιαίτερα όταν χρησιμοποιούνται θεραπευτικά ενδοσκόπια.
Η προώθηση του ενδοσκοπίου μέχρι το δωδεκαδάκτυλο: Η διέλευση του ενδοσκοπίου μέσα από τον οισοφάγο είναι σχεδόν «τυφλή». Ο οισοφάγος μπορεί να ελεγχθεί με την εμφύσηση αέρα και με μικρού βαθμού έκταση της κορυφής του οργάνου (στροφή κοχλία προς τα κάτω). Η διέλευση από τον κατώτερο οισοφάγο στο στομάχι γίνεται αντιληπτή είτε από την αναγνώριση των γαστρικών πτυχών είτε από το αίσθημα της υποχωρούσας αντίστασης. Επί αναλόγων κλινικών ενδείξεων και εφόσον δεν έχει προηγηθεί γαστροσκόπηση, ελέγχεται ο θόλος του στομάχου με οξεία κάμψη της κορυφής του ενδοσκοπίου (στροφή κοχλία προς τα πάνω). Στη συνέχεια, με κατάλληλες περιστροφικές κινήσεις και την κορυφή σε ουδέτερη θέση, εξετάζονται τα τέσσερα τοιχώματα του στομάχου σε όλη την έκταση. Τις περισσότερες, όμως, φορές αποφεύγεται ο έλεγχος του στομάχου και προβαίνουμε στην κατά το δυνατόν ταχύτερη προσέγγιση του πυλωρικού στομίου. Για το σκοπό αυτό, το όργανο προωθείται κατά μήκος του ελάσσονος τόξου, με τη χορήγηση παράλληλα του κατά το δυνατόν μικρότερου όγκου αέρα με προτίμηση CO2.
Αποφεύγεται επιμελώς η εμφύσηση αέρα στο στομάχι, επειδή αυτό ενδέχεται να γίνει άτονο και να δυσχεράνει τη διέλευση του ενδοσκοπίου προς το δωδεκαδάκτυλο. Η υπέρμετρη χορήγηση αέρα προκαλεί σφοδρό κωλικοειδή πόνο και προάγει τον περισταλτισμό στο δωδεκαδάκτυλο, γεγονός που καθιστά την ανεύρεση και τον καθετηριασμό του φύματος του Vater δυσχερή. Επιπλέον, ο αέρας στο στομάχι και στο έντερο δυσχεραίνει την ευκρινή ακτινολογική απεικόνιση του υποκείμενου παγκρεατικού πόρου.
Το πυλωρικό στόμιο προσεγγίζεται με την κορυφή του ενδοσκοπίου σε θέση έκτασης (στροφή του κοχλία προς τα κάτω). Μόλις ο πυλωρός βρεθεί κοντά και στο κέντρο του οπτικού πεδίου, η κορυφή του οργάνου κάμπτεται προς τα πάνω και προσλαμβάνει ουδέτερη θέση. Έτσι, ο πυλωρός σιγά-σιγά εισέρχεται στο κάτω τμήμα του οπτικού πεδίου, «σαν ήλιος που δύει». Με ήπια ώθηση του ενδοσκοπίου, μάλλον αισθανόμαστε, παρά βλέπουμε, τη διέλευση της κορυφής του οργάνου διαμέσου του πυλωρού προς το βολβό.
Με την διείσδυση του ενδοσκοπίου στο βολβό, παρατηρείται απώλεια της οπτικής εικόνας, που προσλαμβάνει κόκκινο χρώμα, λόγω της επαφής του φακού με το βλεννογόνο, πιθανόν, της οροφής της άνω γωνίας του δωδεκαδακτύλου. Η γωνίωση του άκρου του οργάνου, με στροφή του κοχλία προς τα κάτω, επιτρέπει τον ενδοσκοπικό έλεγχο της οροφής του βολβού. Περιστρέφοντας ελαφρά το όργανο δεξιά και αριστερά, στο οπτικό πεδίο εμφανίζονται το πρόσθιο και το οπίσθιο τοίχωμα του βολβού, ενώ το κάτω τοίχωμα συνήθως διαφεύγει από τον ενδοσκοπικό έλεγχο, επειδή το ενδοσκόπιο παλινδρομεί εύκολα στο άντρο.
Με την παραπάνω τεχνική, σπάνια αποτυγχάνει η διέλευση του ενδοσκοπίου προς το βολβό διαμέσου του πυλωρού. Αυτό συμβαίνει σε ουλώδεις στενώσεις του πυλωρού, του προπυλωρικού άντρου, από πεπτικά έλκη ή μετά από εγχειρήσεις. Στις περιπτώσεις αυτές, προωθείται υπό άμεση όραση λαβίδα βιοψίας στο βολβό, μέσα από το κανάλι βιοψίας του ενδοσκοπίου. Η λαβίδα χρησιμοποιείται ως οδηγός, πάνω από την οποία διολισθαίνει το ενδοσκόπιο στο βολβό. Επί αστοχίας, γίνεται προσπάθεια προώθησης του ενδοσκοπίου υπό ακτινοσκοπικό έλεγχο ή προηγούνται ενδοσκοπικές διαστολές της στενεμένης περιοχής με μπαλόνια.
Η διέλευση του ενδοσκοπίου από το βολβό προς τη 2η μοίρα του δωδεκαδακτύλου γίνεται σχεδόν «τυφλά» και γι’ αυτό απαιτείται προσοχή. Πρώτα πρώτα, η κορυφή του οργάνου προωθείται λίγο, για να βεβαιωθούμε ότι βρίσκεται στην άνω γωνία του δωδεκαδακτύλου. Κατόπιν, γίνεται σπειροειδής κίνηση της κορυφής για να ακολουθήσουμε τον άξονα του δωδεκαδακτύλου. Για να επιτευχθεί αυτό, ο ένας κοχλίας στρέφεται προς τα δεξιά και ο άλλος προς τα κάτω. Με σύγχρονη στροφή του σώματος προς τα δεξιά κατά 90ο και αλλαγή της γωνίωσης με στροφή του κοχλία από κάτω προς τα πάνω, η κορυφή του ενδοσκοπίου μετατοπίζεται στη 2η μοίρα του δωδεκαδακτύλου.
Η περαιτέρω προώθηση του ενδοσκοπίου δεν οδηγεί σε περιφερικότερη μετατόπιση της κορυφής στον αυλό του δωδεκαδακτύλου, γιατί σχηματίζεται αγκύλη κατά μήκος του μείζονος τόξου του στομάχου. Στη φάση αυτή, ο ασθενής τοποθετείται σε πρηνή θέση και γίνονται οι πιο κάτω αναφερόμενοι χειρισμοί για την ανεύρεση του φύματος του Vater.
Ανεύρεση του φύματος του Vater: Βασική προϋπόθεση για την ευχερή ανεύρεση και τον επιτυχή καθετηριασμό του φύματος του Vater είναι ο ευθειασμός του ενδοσκοπίου. Με τον τρόπο αυτό, το όργανο διατρέχει τη «σύντομη οδό» κατά μήκος του ελάσσονος τόξου του στομάχου. Η σύντομη οδός διευκολύνει τους λεπτούς χειρισμούς του ενδοσκοπίου, επειδή μεταδίδονται με ακρίβεια και χωρίς απώλεια οι εξωτερικοί χειρισμοί στην κορυφή του. Παράλληλα, μειώνεται η ενόχληση του ασθενούς, επειδή επαλείφονται οι πιέσεις τις οποίες δεχόταν από την καμπύλη που έκανε το ενδοσκόπιο κατά μήκος του μείζονος τόξου του στομάχου. Επιπλέον, το ενδοσκόπιο ελάχιστα εμποδίζει στην ακτινοσκόπηση της εξεταζόμενης περιοχής και μόνο μικρό τμήμα του εκτίθεται στην ακτινοβολία, οπότε δεν υφίσταται μηχανικές βλάβες.
Για τον ευθειασμό του ενδοσκοπίου, ο ενδοσκόπος συλλαμβάνει σταθερά το στέλεχος του οργάνου με το δεξί χέρι, λίγο πριν από το στόμα του ασθενούς, και το σώμα του μαζί με το όργανο στρέφονται δεξιά κατά 90º. Η κορυφή του ενδοσκοπίου ανασηκώνεται από κάτω προς τα πάνω με τον αριστερό αντίχειρα. Καθώς το ενδοσκόπιο σύρεται προς τα έξω, η κορυφή του προωθείται «παράδοξα» περιφερικότερα καθώς λύεται η αγκύλη που είχε σχηματισθεί στο στομάχι. Αποτέλεσμα των χειρισμών αυτών είναι το όργανο να βρίσκεται σε βάθος περίπου 60 – 70 cm μέσα στον πεπτικό σωλήνα και η κορυφή του λίγο πιο κάτω από το φύμα του Vater. Ακολούθως, ο ενδοσκόπος στρέφεται στην προηγούμενη θέση, ώστε να βλέπει τον ασθενή κατά πρόσωπο.
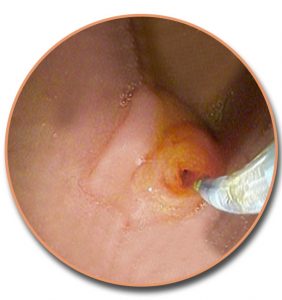
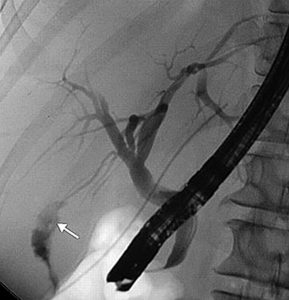
Ο εντοπισμός του φύματος γίνεται κατά την αργή απομάκρυνση του ενδοσκοπίου με ταυτόχρονη επισκόπηση του τοιχώματος του εντέρου και με προσεκτική έρευνα προς τα αριστερά και δεξιά. Αναγνωρίζεται εύκολα σε ποσοστό 60% των ασθενών.
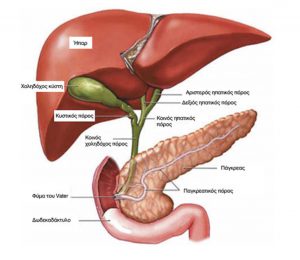
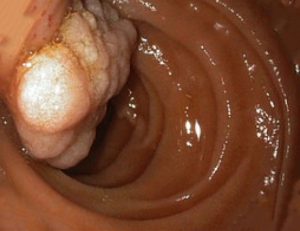
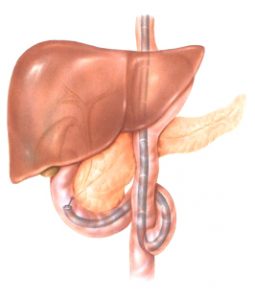
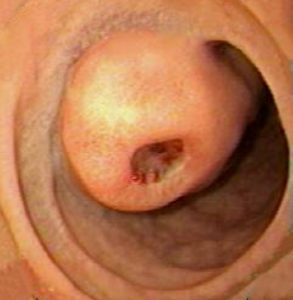
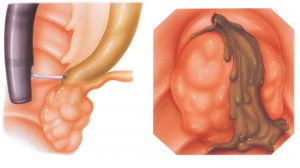
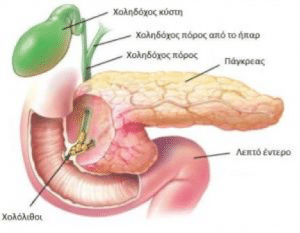
Παρά το γεγονός ότι η θηλή έχει το όνομα του Abracham Vater (1720), ανατομικά έχει περιγραφεί για πρώτη φορά το 1685 από τον Gottfried Bidloo. Το φύμα του Vater ποικίλλει σε μέγεθος και σχήμα. Μερικές φορές είναι μικροσκοπικό και δυσδιάκριτο, ενώ άλλοτε προβάλλει έντονα στον εντερικό αυλό. Το μέγεθός του σπάνια ξεπερνά το 1 cm, αλλά εξαρτάται από τον όγκο και τον τόνο του υποκείμενου σφιγκτήρα. Αναγνωρίζεται ως ημισφαιρική προπέτεια, στα όρια μεταξύ της δεύτερης και της τρίτης μοίρας της έσω επιφάνειας του δωδεκαδακτύλου, σε απόσταση 8-10 cm από τον πυλωρό. Στο πάνω μέρος (κεφαλικά) σχηματίζεται μια εγκάρσια βλεννογόνιος πτυχή «ως γείσωμα», η οποία μερικές φορές μπορεί να είναι τόσο προπετής, που να καλύπτει πλήρως το φύμα και να καθιστά δυσχερή την ανεύρεσή του. Το προβάλλον τμήμα του φύματος έχει τη μορφή θηλής με λευκάζουσα κορυφή, όπου βρίσκεται το στόμιο του φύματος. Το στόμιο σπάνια είναι ευδιάκριτο και αναγνωρίζεται εύκολα μόνο κατά τη στιγμή της εκροής της χολής, οπότε παίρνει τη μορφή μαύρης κουκίδας.
Οδηγά σημεία για την ανεύρεση του φύματος του Vater είναι: 1) ο χαλινός (frenulum), που αποτελεί μια επιμήκη βλεννογόνια πτυχή, κάθετη προς τις εγκάρσιες πτυχές του Kercking, ευρισκόμενη ουραία του φύματος και 2) η επιμήκης βλεννογόνιος πτυχή (plica longitudinalis), που βρίσκεται κεφαλικά και δημιουργείται από την υποβλεννογόνια ενδοδωδεκαδακτυλική πορεία του χοληδόχου πόρου.
Σε μικρή απόσταση από το φύμα του Vater, περίπου 2 cm προς κεφαλική κατεύθυνση και λίγο προς τα δεξιά, βρίσκεται το επικουρικό φύμα του Santorini. Συνήθως κείται μεταξύ δύο συγκλινουσών εγκαρσίων βλεννογόνιων πτυχών.
Σε ορισμένες περιπτώσεις, ιδιαίτερα όταν το φύμα βρίσκεται σε κεντρικότερη θέση, αμέσως κάτω από το άνω γόνυ του δωδεκαδακτύλου, η προσέγγιση του φύματος δεν είναι εφικτή με τη «σύντομη οδό». Τότε, παρά τα μειονεκτήματα, αντί να σύρουμε το ενδοσκόπιο προς τα έξω, το προωθούμε μέσα στο στομάχι, σχηματίζοντας μια μεγάλη καμπύλη κατά μήκος του μείζονος τόξου του στομάχου, «μεγάλη οδός».
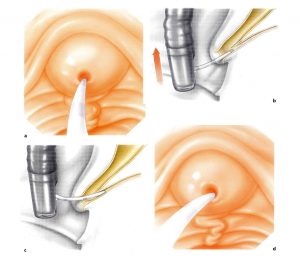
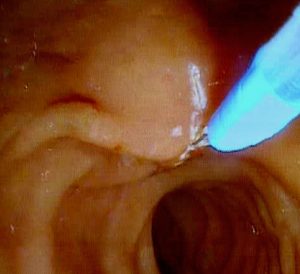
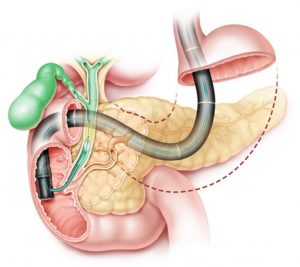
Καθετηριασμός του φύματος του Vater: Για τον επιτυχή και ευχερή καθετηριασμό του φύματος του Vater, πρέπει να διασφαλίζονται οι εξής προϋποθέσεις:
- Το δωδεκαδάκτυλο να βρίσκεται σε πλήρη χάλαση, που επιτυγχάνεται με την επαναληπτική χορήγηση σκοπολαμίνης ή γλυκαγόνου.
- Το φύμα να βρίσκεται ακριβώς στο κέντρο του οπτικού πεδίου, με κατά πρόσωπο (on face) θέαση.
- Να μην υπάρχουν φυσαλίδες αέρα στον εντερικό αυλό, οι οποίες παραμερίζονται με τη χορήγηση διαλύματος σιλικόνης, μέσω του καναλιού εργασίας του ενδοσκοπίου.
- Το ενδοσκόπιο να είναι ευθειασμένο και να μην δημιουργείται αγκύλη κατά μήκος του μείζονος τόξου του στομάχου. Τότε, οι χειρισμοί από το χειριστήριο του οργάνου μεταδίδονται αμετάβλητες και με ακρίβεια στο περιφερικό του άκρο.
- Ο καθετήρας να είναι συνδεδεμένος με σύριγγα που περιέχει σκιαγόνο ουσία και να μην περιέχει φυσαλίδες αέρα, για να μη σχηματιστούν ψευδείς εικόνες λίθων μέσα στους πόρους.
Εφόσον, λοιπόν, το φύμα τεθεί στο κέντρο του οπτικού πεδίου και σε εγγύτητα με τον αντικειμενικό φακό του ενδοσκοπίου, σταθεροποιείται ο κοχλίας της πλάγιας κατεύθυνσης με το μηχανισμό ακινητοποίησης (φρένο), συνήθως σε πλήρη δεξιά στροφή. Επίσης, προσωρινά κλειδώνεται και ο μεγάλος κοχλίας της κάθετης κατεύθυνσης (κινήσεις άνω – κάτω), συνήθως στην ουδέτερη θέση. Το αριστερό χέρι συγκρατεί σταθερά την κεφαλή του ενδοσκοπίου και ο αριστερός αντίχειρας διατηρεί την ανυψωτική γέφυρα (αναβολέα), σε θέση που να κλείνει το κάτω στόμιο του καναλιού εργασίας.
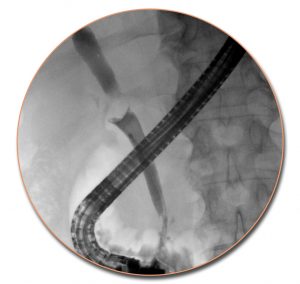
Στη συνέχεια, με το δεξί χέρι προωθείται ο καθετήρας μέσα στο κανάλι εργασίας του ενδοσκοπίου μέχρι να σημειωθεί αντίσταση, η οποία υποδηλώνει την πρόσκρουση της άκρης του στην κλειστή ανυψωτική γέφυρα. Ακολούθως, υποβιβάζεται ο αναβολέας, οπότε ανοίγει η δίοδος και η άκρη του καθετήρα κατευθύνεται προς το στόμιο του φύματος, είτε με ήπιες διορθωτικές κινήσεις της κορυφής του ενδοσκοπίου είτε με την ανυψωτική γέφυρα. Εφόσον το φύμα κρύβεται πίσω από την εγκάρσια βλεννογόνια πτυχή, αυτή ανασηκώνεται με την άκρη του καθετήρα και αποκαλύπτεται το στόμιο της θηλής του Vater.
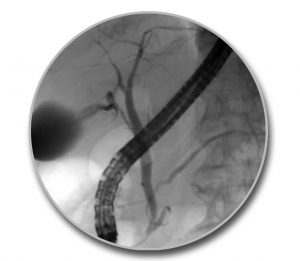
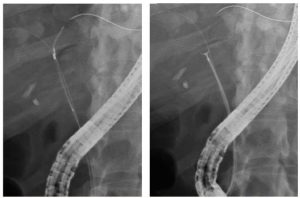
Επειδή στην πλειοψηφία των ασθενών (63%) ο χοληδόχος και ο παγκρεατικός πόρος εκβάλλουν μαζί στην κοινή τελική λήκυθο, η εισαγωγή του καθετήρα σε βάθος 3-5 mm μέσα στον πόρο είναι επαρκής για τη σκιαγράφηση και των δύο πόρων ταυτόχρονα. Η επιβεβαίωση της θέσης του καθετήρα μέσα στον πόρο, γίνεται με την έγχυση μικρής ποσότητας σκιαγραφικού υλικού υπό ακτινοσκοπικό έλεγχο.
Εφόσον δεν απεικονίζεται κανένας πόρος και η σκιαγόνος ουσία παλινδρομεί στον εντερικό αυλό, τότε: είτε ο καθετήρας δεν βρίσκεται μέσα στον πόρο είτε έχει ενσφηνωθεί σε πτυχές που υπάρχουν στον πόρο της κοινής εκβολής. Ο καθετήρας απομακρύνεται και επιχειρείται νέα προσπάθεια, αφού μεταβληθεί ελαφρά η κατεύθυνσή του.
Από τα εμπειρικά δεδομένα έχει φανεί ότι η ευδοκίμηση του καθετηριασμού είναι ευχερέστερη όταν επιτυγχάνεται πρωιµότερα. Όσο περισσότερο διαρκεί η εξέταση, τόσο μεγαλύτερη είναι η επιβάρυνση για τον ασθενή και τόσο περισσότερο αμβλύνεται η προσοχή και η συγκέντρωση του ενδοσκόπου. Οι αλλεπάλληλες ανεπιτυχείς προσπάθειες καθετηριασμού προκαλούν, αφενός, σπασμό του σφιγκτήρα του Oddi και, αφετέρου, οίδημα του βλεννογόνου γύρω από τον πόρο. Το υπέρτονο σκιαγραφικό υλικό που παλινδρομεί προς το δωδεκαδάκτυλο πυροδοτεί τον περισταλτισμό του εντέρου, ο ασθενής καταπονείται και γίνεται ανήσυχος, ενώ ο ενδοσκόπος περιπίπτει σε κατάσταση υπερδιέγερσης και αγωνίας. Εφόσον η εξέταση αστοχήσει μετά από προσπάθειες που διαρκούν 30 λεπτά, είναι προτιμότερο να τερματισθεί και να επιχειρηθεί νέα απόπειρα την επόμενη ημέρα. Η περαιτέρω επιμονή και χρονική παράταση της εξέτασης δεν βελτιώνουν σημαντικά το ποσοστό επιτυχίας.
Ακτινολογική απεικόνιση
Τεχνική της ακτινολογικής εξέτασης: Η ακτινολογική εξέταση, με την ακτινοσκόπηση, την εύστοχη λήψη ευκρινών ακτινογραφιών και τη σωστή ερμηνεία τους, αποτελεί ουσιαστικό μέρος της ERCP. Βασικές προϋποθέσεις αποτελούν: τα υψηλής ποιότητας και προηγμένης τεχνολογίας ακτινολογικά μηχανήματα και η συνεργασία με έμπειρο ακτινολόγο.
Στην αρχή της εξέτασης γίνεται απλή ακτινογραφία της κοιλίας σε πρηνή θέση, τόσο για να καθορισθούν τα στοιχεία έκθεσης του πεδίου όσο και για να αποκλεισθεί η ύπαρξη βαρίου στην εξεταζόμενη περιοχή από προηγούμενη εξέταση, οι επασβεστώσεις και η αεροχολία.
Μετά τον επιτυχή καθετηριασμό του πόρου του φύματος του Vater, εγχέεται με ήπια πίεση μικρή ποσότητα σκιαγραφικού υλικού υπό συνεχή ακτινοσκοπικό έλεγχο. Η έγχυση γίνεται από το βοηθό, που συγκρατεί με τα δύο χέρια του τη σύριγγα του σκιαγραφικού υλικού, για ελεγχόμενη πίεση χορήγησης. Η ποσότητα του σκιαγραφικού που χορηγείται εξαρτάται από τη διαμόρφωση των πόρων και το ποσό που παλινδρομεί στο δωδεκαδάκτυλο. Απαιτείται τόσο σκιαγραφικό υλικό όσο για να απεικονισθούν πλήρως οι πόροι, χωρίς ωστόσο να υπερδιαταθούν.
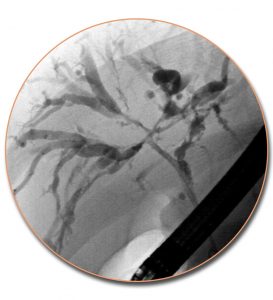
Εφόσον αρχικά σκιαγραφείται ο παγκρεατικός πόρος, συνεχίζεται η έγχυση υπό ακτινοσκόπηση με μικρό πεδίο. Συνήθως επαρκούν 2 ml σκιαγραφικού υλικού για την πλήρη σκιαγράφηση του μείζονος παγκρεατικού πόρου. Μόλις πληρωθεί ο παγκρεατικός πόρος μέχρι την ουρά του παγκρέατος, σταματά η έγχυση, γιατί τότε στην ανατομική περιοχή της κεφαλής θα έχουν πληρωθεί και οι παράπλευροι κλάδοι, οι οποίοι απεικονίζονται ευκρινώς στην ακτινογραφία. Προσέχουμε ιδιαίτερα να μη σκιαγραφηθεί το παρέγχυμα, γιατί αυξάνεται ο κίνδυνος της μετά ERCP παγκρεατίτιδας.
Ειδικότερα, σε ασθενείς με Pancreas Divisum (διαχωρισμένο πάγκρεας) και σε στένωση του μείζονος παγκρεατικού πόρου στην περιοχή της κεφαλής, στην προσπάθεια να απεικονισθεί το περιφερικό τμήμα του πόρου, εγχέεται μεγάλη ποσότητα σκιαγραφικού υλικού, που ως συνέπεια έχει την παρεγχυμογραφία. Εάν κατά τη φάση της πλήρωσης του παγκρεατικού πόρου παρατηρηθεί σκιαγράφηση κυστικού μορφώματος, διακόπτεται πάραυτα η έγχυση του σκιαγραφικού υλικού.
Το σκιαγραφικό υλικό απορρέει από το φυσιολογικό πάγκρεας ταχέως, συνήθως μέσα σε 5 λεπτά, και γι’ αυτό οι ακτινογραφίες πρέπει να γίνονται έγκαιρα και στο κατάλληλο χρόνο. Η λήψη ακτινογραφιών στο πάγκρεας γίνεται κατά τη φάση της πλήρωσης του παγκρεατικού πόρου, με το ενδοσκόπιο ευθειασμένο, για να μην καλύπτει την υπό εξέταση περιοχή. Κατά τη χρονική στιγμή που γίνεται η ακτινογραφία, διακόπτεται η έγχυση, γιατί δεν υπάρχει η δυνατότητα της ακτινοσκόπησης στο χρόνο αυτό.
Χρησιμοποιούνται ακτινολογικά φίλμ διαστάσεων 24 Χ 30 cm και προτιμάται η τμηματική λήψη τεσσάρων διαδοχικών εικόνων σ’ ένα φιλμ. Αρχικά, απεικονίζεται η κεφαλή, μετά το σώμα, στη συνέχεια η ουρά και τελευταία για άλλη μια φορά η περιοχή της κεφαλής, επειδή στο μεταξύ θα έχουν σκιαγραφηθεί και οι παράπλευροι κλάδοι πρώτης και δεύτερης τάξης.
Ο χρόνος απορροής του σκιαγραφικού υλικού από το πάγκρεας δεν αποτελεί χρήσιμο στοιχείο προς αξιολόγηση, από διαγνωστική άποψη. Σε μια φυσιολογική παγκρεατογραφία, η καθυστερημένη κένωση του παγκρεατικού πόρου δεν πρέπει να ερμηνεύεται ως παθολογικό εύρημα. Περισσότερο αποδίδεται σε προσωρινή δυσλειτουργία του σφιγκτήρα του Oddi, που είναι το αποτέλεσμα του ιατρογενούς τραυματισμού του φύματος του Vater κατά τις αλλεπάλληλες προσπάθειες του καθετηριασμού.
Εφόσον αποκαλυφθεί κυστικό μόρφωμα στο πάγκρεας, γίνονται καθυστερημένες λήψεις ακτινογραφιών, επειδή το σκιαγραφικό υλικό κατανέμεται ομοιομερώς στην κοιλότητα και αναδεικνύεται το συνολικό μέγεθος.
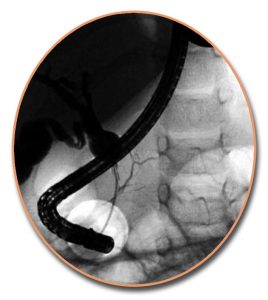
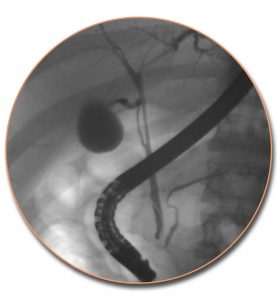
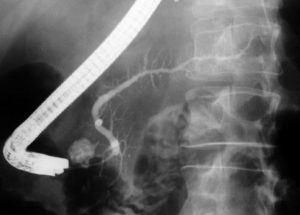
Στη συνέχεια, καθετηριάζεται εκλεκτικά ο χοληδόχος πόρος. Η έγχυση του σκιαγραφικού υλικού γίνεται αργά, όπως και στο πάγκρεας, υπό συνεχή ακτινοσκοπικό έλεγχο. Χορηγείται τόσο σκιαγραφικό υλικό όσο απαιτείται για να σκιαγραφηθούν τουλάχιστον τα κεντρικά ενδοηπατικά χοληφόρα αγγεία, χωρίς να υπερδιαταθούν. Σε ασθενείς που ήδη έχουν υποβληθεί σε χολοκυστεκτομή, η υπερπλήρωση του χοληφόρου δικτύου παράγει έντονο πόνο. Ιδιαίτερη προσοχή απαιτείται ώστε να μη διαφύγουν φυσαλίδες αέρα κατά την έγχυση, οι οποίες στο χοληφόρο δίκτυο μιμούνται τους λίθους.
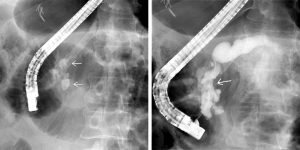
Οι περισσότερες ακτινογραφίες πραγματοπιούνται χωρίς να απομακρυνθεί το ενδοσκόπιο από την αρχική θέση, προκειμένου να γίνει επανάληψη της σκιαγράφησης σε περίπτωση διφορούμενων ευρημάτων. Ακτινογραφίες γίνονται κατά την αρχική φάση πλήρωσης του χοληδόχου πόρου, γιατί οι μικροί χολόλιθοι απεικονίζονται μόνο στη φάση αυτή, ενώ αργότερα, όταν γεμίσουν πλήρως τα χοληφόρα, συγκαλύπτονται μέσα στο σκιαγραφικό υλικό.
Εφόσον διαπιστωθεί μεγάλου βαθμού απόφραξη στην κύρια χοληφόρο οδό (ενσφηνωμένος λίθος, καλοήθης και κακοήθης στένωση), επιχειρείται η σκιαγράφηση των διευρυμένων ενδοηπατικών χοληφόρων, μόνο εφόσον υπάρχει δυνατότητα άμεσης παροχέτευσης της χολής (ενδοσκοπικά, διαδερμικά, χειρουργικά). Διαφορετικά, ο κίνδυνος εμφάνισης της αποφρακτικής σηπτικής χολαγγειίτιδας είναι εξαιρετικά μεγάλος.
Μερικές φορές, ο βαθμός της στένωσης είναι τόσο μεγάλος, που δεν επιτρέπει τη ροή της σκιαγόνου ουσίας προς τα ενδοηπατικά χοληφόρα, με αποτέλεσμα να παλινδρομεί προς το δωδεκαδάκτυλο. Απαιτείται τότε η χρήση ενός καθετήρα με μπαλόνι τύπου Fogarty για τη χορήγηση της σκιαγόνου ουσίας με πίεση, προς τα ενδοηπατικά χοληφόρα.
Μετά την επαρκή πλήρωση του χοληφόρου δένδρου με σκιαγραφικό υλικό, απομακρύνεται το ενδοσκόπιο και γίνονται ακτινογραφίες με τον ασθενή σε πρηνή και όρθια θέση. Οι καθυστερημένες λήψεις σε όρθια θέση κρίνονται απαραίτητες για τη διαλεύκανση των ευρημάτων και την προσμέτρηση του χρόνου κένωσης των χοληφόρων. Ακτινοσκοπικά ελέγχεται επίσης η λειτουργία του σφιγκτηριακού μηχανισμού του Oddi, ιδιαίτερα όταν υπάρχει διεύρυνση της κύριας χοληφόρου οδού, χωρίς να είναι εμφανής κάποια αιτία.
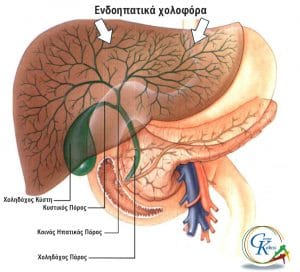
Η αδυναμία σκιαγράφησης του κυστικού πόρου και της χοληδόχου κύστης αξιολογείται ως παθολογικό εύρημα, μόνο εφόσον έχει πληρωθεί όλο το ενδοηπατικό χοληφόρο δίκτυο. Όταν δεν έχει προηγηθεί χολοκυστεκτομή και δεν απεικονίζεται η χοληδόχος κύστη, ο ασθενής τοποθετείται σε δεξιά κατακλιμένη θέση για 15 λεπτά. Στο διάστημα αυτό αναμένεται να εισρεύσει σκιαγραφικό υλικό στη χοληδόχο κύστη από τα κεντρικά χοληφόρα, μόνο εάν ο κυστικός πόρος είναι βατός. Δεν έχει νόημα να περιμένουμε περισσότερο από το διάστημα αυτό, γιατί στο μεταξύ το σκιαγραφικό υλικό θα έχει αποβληθεί στο δωδεκαδάκτυλο, εκτός εάν υπάρχει στένωση στο επίπεδο του φύματος του Vater. Εφόσον σκιαγραφηθεί η χοληδόχος κύστη, γίνονται εντοπισμένες ακτινογραφίες σε όρθια θέση. Σε ορισμένες περιπτώσεις, η χολολιθίαση αποκαλύπτεται σε καθυστερημένες λήψεις ακτινογραφιών (μετά από 1-2 ώρες), οπότε έχει γίνει καλύτερη ανάμειξη της χολής με το σκιαγραφικό υλικό.
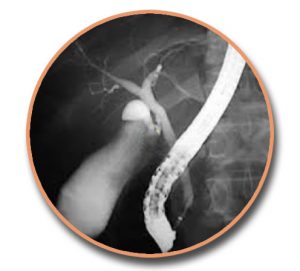
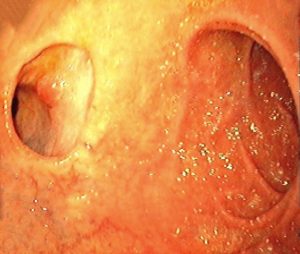
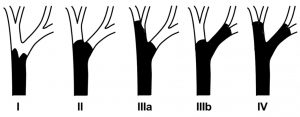
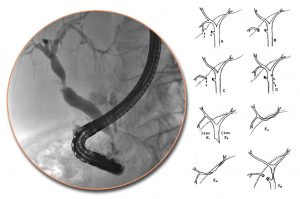
Εκλεκτικός καθετηριασμός του χοληδόχου και του παγκρεατικού πόρου: Σε ποσοστό 67% των ανθρώπων, ο μείζων παγκρεατικός πόρος του Wirsung και ο χοληδόχος πόρος συμβάλλουν και σχηματίζουν την κοινή τελική λήκυθο του Vater. Σε αναλογία 15%, οι δύο πόροι εκβάλλουν χωριστά στο δωδεκαδάκτυλο σε δύο διαφορετικά στόμια. Στις περιπτώσεις αυτές το κεφαλικό στόμιο οδηγεί στο χοληδόχο πόρο, ενώ το περιφερικό στον παγκρεατικό πόρο. Σε σπάνιες περιπτώσεις αναγνωρίζονται τρεις διαφορετικές θηλές.
Σε ποσοστό 5% των ασθενών, υπάρχει διαχωρισμένο πάγκρεας (Pancreas Divisum). Ο καθετηριασμός της μεγάλης θηλής οδηγεί στην απεικόνιση του χοληδόχου πόρου και του μικρού πόρου της κοιλιακής μοίρας του παγκρέατος. Ο κύριος πόρος του παγκρέατος (ραχιαία μοίρα) απεικονίζεται με τον εκλεκτικό καθετηριασμό της μικρής θηλής.
Όταν ο παγκρεατικός και ο χοληδόχος πόρος εκβάλλουν χωριστά στο δωδεκαδάκτυλο, ο εκλεκτικός καθετηριασμός και η απεικόνιση των δύο πόρων γίνονται χωρίς δυσχέρειες. Εφόσον οι δύο πόροι συμβάλλουν στην κοινή τελική λήκυθο, δεν μπορεί να υπολογισθεί με βεβαιότητα, ποιος από τους δύο πόρους θα σκιαγραφηθεί μετά τον καθετηριασμό του φύματος του Vater. Εμπειρικά φαίνεται ότι συχνότερα απεικονίζεται ο παγκρεατικός πόρος (90,7%) απ’ ό,τι ο χοληδόχος πόρος (86,4%).
Ο σκοπούμενος εκλεκτικός καθετηριασμός του κάθε πόρου χωριστά αποτελεί δύσκολη υπόθεση. Όταν επιδιώκουμε τον εκλεκτικό καθετηριασμό του παγκρεατικού πόρου, ο καθετήρας προωθείται προς το φύμα ευθεία εμπρός, σχεδόν κάθετα προς το τοίχωμα του δωδεκαδακτύλου, με ελαφρά απόκλιση προς τα επάνω (12η ώρα). Για τον εκλεκτικό καθετηριασμό του χοληδόχου πόρου, ο καθετήρας προωθείται σχεδόν παράλληλα προς το εντερικό τοίχωμα, με κατεύθυνση από κάτω προς τα πάνω και με ελαφρά στροφή προς τα αριστερά (11η ώρα). Ο χειρισμός αυτός υλοποιείται ευχερέστερα, όταν το ενδοσκόπιο προωθείται περιφερικότερα από το φύμα του Vater και η κορυφή του κάμπτεται προς τα επάνω.
Εφόσον ο καθετήρας προωθείται προς τη σωστή κατεύθυνση και οι πόροι είναι φυσιολογικοί, τότε διεισδύει βαθιά και ανεμπόδιστα στο χοληδόχο πόρο (5 – 10 cm) και λιγότερο στον παγκρεατικό πόρο (2 – 3 cm). Ο μόνος σίγουρος τρόπος για να διακριβωθεί με βεβαιότητα ο πόρος που έχει καθετηριαστεί, είναι η χορήγηση σκιαγραφικού υλικού υπό ακτινοσκοπικό έλεγχο.
ERCP υπό δύσκολες συνθήκες
Μη συνεργάσιμος ασθενής: Ο ασθενής που δεν συνεργάζεται αποτελεί κατά κανόνα αντένδειξη για οποιανδήποτε ενδοσκοπική εξέταση. Οι ασθενείς με ψυχικές διαταραχές και εγκεφαλικές δυσλειτουργίες προβαίνουν σε μη ελεγχόμενες κινήσεις, με τις οποίες, αφενός, διακυβεύεται η ακεραιότητα του ενδοσκοπίου και, αφετέρου, κατά τη διενέργεια θεραπευτικών χειρισμών, εγκυμονεί ο κίνδυνος πρόκλησης σοβαρών επιπλοκών.
Ορισμένες φορές κατά τη φαρμακευτική προετοιμασία με βενζοδιαζεπίνες και πεθιδίνη, ενδέχεται να παρατηρηθεί «παράδοξη αντίδραση», κατά την οποία ο ασθενής γίνεται διεγερτικός. Η αντίδραση αυτή παρέρχεται μετά από μερικά λεπτά και έτσι η εξέταση μπορεί να συνεχισθεί. Μόνο σε σπάνιες περιπτώσεις η εξέταση διακόπτεται και επαναλαμβάνεται την επόμενη ημέρα, με κάποια άλλη φαρμακευτική προετοιμασία ή υπό γενική αναισθησία.
ERCP σε παιδιά: Οι ενδείξεις για ERCP στην παιδική ηλικία είναι σπάνιες. Οι κυριότεροι λόγοι είναι η υποψία για συγγενείς ανωμαλίες των χοληφόρων, όπως η ενδοηπατική και εξωηπατική κυστική διάταση των χοληφόρων και η λιθίαση του χοληφόρου δικτύου στις αιμολυτικές αναιμίες. Τα νεογνά μπορούν να ενδοσκοπηθούν με βρογχοσκόπια. Παιδιά, μετά την ηλικία των 3 – 4 ετών, μπορούν να ενδοσκοπηθούν με το κλασικό ενδοσκόπιο των ενηλίκων. Για τα παιδιά μέχρι ηλικίας 14 ετών, απαιτείται γενική αναισθησία, επειδή δεν συνεργάζονται επαρκώς. Ο καθετηριασμός του φύματος του Vater γίνεται με καθετήρες που φέρουν λεπτή μεταλλική κορυφή. Επειδή οι μικροί πόροι επιδέχονται μικρή μόνο ποσότητα σκιαγραφικού υλικού, απαιτείται ιδιαίτερη προσοχή κατά τη χορήγησή του, για να αποφευχθεί η υπερδιάτασή τους.
Εμπόδια στη διέλευση του ενδοσκοπίου: Εξεσημασμένες παραμορφώσεις της σπονδυλικής στήλης ενδέχεται να δυσχεράνουν την εισαγωγή του ενδοσκοπίου στον οισοφάγο. Επί αδυναμίας προώθησης του ενδοσκοπίου στον ανώτερο οισοφάγο, υποψιαζόμαστε τα εκκολπώματα του οισοφάγου. Η τοπογραφική ανατομία αποσαφηνίζεται με ενδοσκόπιο πρόσθιας όρασης. Σε ασθενείς με εκκόλπωμα Zenger, είναι τελείως αδύνατη η «τυφλή» εισαγωγή του ενδοσκοπίου στον οισοφάγο και υλοποιείται με τη βοήθεια συρμάτινου οδηγού. Προσοχή απαιτείται και στους ασθενείς με προηγηθείσες χειρουργικές επεμβάσεις στο λάρυγγα και στον υποφάρυγγα.
Σε ασθενείς με μεγάλη διαφραγματοκήλη ή κλεψυδροειδή παραμόρφωση του στομάχου, το ενδοσκόπιο σχηματίζει αγκύλη και εγκλωβίζεται μέσα στην κήλη, χωρίς να είναι δυνατή η προώθησή του προς τον πυλωρό. Το όργανο τότε σύρεται προς τα έξω και ο ασθενής τοποθετείται σε πρηνή θέση. Το ενδοσκόπιο προωθείται στο άντρο, αποφεύγοντας την εμφύσηση αέρα και υπό ακτινοσκοπικό έλεγχο.
Σε ασθενείς με άτονο μεγάλο στομάχι, η προσέγγιση του πυλωρού συχνά είναι ανέφικτη, παρά το σχετικά μεγάλο μήκος του δωδεκαδακτυλοσκοπίου. Στις περιπτώσεις αυτές, ενίεται ενδοφλέβια μετοκλοπραμίδη (Primperan), για να αυξηθεί ο τόνος του στομάχου. Επί αστοχίας, η εξέταση επαναλαμβάνεται την επόμενη ημέρα χωρίς την αρχική φαρμακευτική προετοιμασία, η οποία συμπληρώνεται μετά τη διέλευση του οργάνου από τον πυλωρό.
Όταν το δωδεκαδάκτυλο είναι κινητό, είναι συχνά δύσκολο να σταθεροποιηθεί η κορυφή του ενδοσκοπίου στη 2η μοίρα του, καθώς και να ευθειασθεί το όργανο στο στομάχι. Είναι ευνόητο ότι στις περιπτώσεις αυτές οι φαρμακευτικοί χειρισμοί είναι αναποτελεσματικοί.
Εφόσον ο ασθενής είναι νηστικός, τυχόν υπολείμματα τροφών στο δωδεκαδάκτυλο προέρχονται από μεγάλα εκκολπώματα της περιοχής. Εάν αυτά δεν απομακρυνθούν με τις πλύσεις και τις λαβίδες συλλήψεως, η εξέταση τερματίζεται στο σημείο αυτό. Μια εναλλακτική λύση είναι η χορήγηση ενός λίτρου υγρού μαζί με 10 – 12 mgr μετοκλοπραμίδης και η επανάληψη της εξέτασης μετά από δύο ώρες.
Ο αυξημένος εντερικός περισταλτισμός, που δεν υπακούει στη χορήγηση σπασμολυτικών φαρμάκων, δυσχεραίνει σημαντικά την εξέταση. Η πιο συχνή αιτία είναι η υπερβολική εμφύσηση αέρα κατά την προσπάθεια ανεύρεσης του στομίου της θηλής του Vater.
Δυσκολίες στην περιθηλαία περιοχή: Το μέγεθος, το σχήμα και η εμφάνιση της φυσιολογικής θηλής ποικίλλουν ευρέως από άτομο σε άτομο. Ορισμένες φορές είναι μικρή και μόλις υποφαινόμενη, ενώ άλλες φορές είναι ευμεγέθης και ευκρινώς προβάλλουσα. Σε μερικά άτομα, η θηλή καλύπτεται από μια εγκάρσια βλεννογονική πτυχή ως «γείσωμα». Στην περίπτωση αυτή, για να αποκαλυφθεί η θηλή, ανασπάται η εγκάρσια πτυχή με την άκρη του καθετήρα.
Όταν η θηλή δεν ανευρίσκεται στην τυπική ανατομική θέση, η κορυφή του ενδοσκοπίου προωθείται μέχρι το κάτω γόνυ του δωδεκαδακτύλου. Στη συνέχεια, απομακρύνεται σιγά-σιγά και επισκοπείται προσεκτικά η 2η μοίρα του δωδεκαδακτύλου σε όλη την έκτασή της, χωρίς να εξαιρεθεί και η περιοχή του βολβού. Σε σπάνιες περιπτώσεις, δεν ανευρίσκεται πόρος ικανός να καθετηριαστεί, παρά τις ιδεώδεις συνθήκες της εξέτασης.
Ακόμα και οι πιο ήπιοι χειρισμοί στη θηλή του Vater ενδέχεται να προκαλέσουν σπασμό του σφιγκτήρα του Oddi, που δυσχεραίνει τον εκλεκτικό καθετηριασμό των πόρων. Στην περίπτωση αυτή, προτιμότερη είναι η αναμονή και η αποφυγή βίαιων χειρισμών. Ο άστοχος καθετηριασμός του πόρου ενδέχεται να οδηγήσει ταχέως σε οίδημα της περιοχής και στην υποβλεννογόνια έγχυση σκιαγόνου ουσίας, που αναγκαστικά επιβάλλουν τη διακοπή της εξέτασης. Μερικές φορές, η χρήση καθετήρων με μεταλλική άκρη, η ενδοφλέβια χορήγηση ιμεχρωμόνης και ο ψεκασμός του φάρυγγα με νιτρογλυκερίνη ενδέχεται να συμβάλλουν στην άρση του κωλύματος. Ως ασφαλέστερη, πάντως, τακτική θεωρείται η διακοπή της εξέτασης και η επανάληψή της μετά από 3 – 4 ημέρες, οπότε έχει υποχωρήσει το οίδημα.
Στους ηλικιωμένους ασθενείς τα περιθηλαία εκκολπώματα ανευρίσκονται συχνότερα απ’ ό,τι πιστεύεται. Το στόμιο του πόρου συνήθως βρίσκεται στο χείλος του εκκολπώματος ή στη γέφυρα μεταξύ δύο παρακειμένων εκκολπωμάτων. Ο καθετηριασμός είναι σχεδόν πάντα εφικτός, εκτός από τις περιπτώσεις εκείνες όπου το στόμιο είναι αθέατο και απρόσιτο μέσα στο εκκόλπωμα. Επί παρουσίας εκκολπώματος, χορηγείται η κατά το δυνατόν μικρότερη ποσότητα αέρα, γιατί σε αντίθετη περίπτωση το εκκόλπωμα εκπτύσσεται και η θηλή διολισθαίνει βαθύτερα, προς τα μέσα.
Σε οξεία ή χρόνια παγκρεατίτιδα, παρατηρούνται βαριές οιδηματώδεις αλλοιώσεις του βλεννογόνου του δωδεκαδακτύλου, που καθιστούν δυσχερή έως ανέφικτη την ανεύρεση και τον καθετηριασμό της θηλής του Vater. Στην περίπτωση αυτή, ματαιώνεται η εξέταση και μετατίθεται σε οψιμότερο στάδιο, όταν έχει υφεθεί η οξεία φάση της φλεγμονής.
Οι ενσφηνωμένοι λίθοι και τα πορογενή καρκινώματα προσδίδουν μια προβάλλουσα σφαιροειδή διαμόρφωση της θηλής του Vater. Στις περιπτώσεις αυτές, το στόμιο του πόρου είναι παρεκτοπισμένο προς την ουραία κατεύθυνση και προσεγγίζεται μόνο όταν ακολουθείται η «μακρινή οδός». Εφόσον ο βλεννογόνος δεν είναι εύθρυπτος και δεν αιμορραγεί με την επίθεση του καθετήρα, η εξέταση ολοκληρώνεται χωρίς ιδιαίτερα προβλήματα.
Μετά την αυτόματη αποβολή χολολίθου από το χοληδόχο πόρο προς το δωδεκαδάκτυλο, το στόμιο του φύματος χαίνει, ο βλεννογόνος φαίνεται τραυματισμένος και διακρίνονται τα αιμορραγικά στίγματα. Στην περίπτωση αυτή, ο εκλεκτικός καθετηριασμός του χοληδόχου πόρου είναι ευχερής, χωρίς να αναδεικνύεται πλέον λιθιασικό περιεχόμενο μέσα σ’ αυτόν.
Σε διήθηση του τοιχώματος του δωδεκαδακτύλου από περιθηλαία νεοπλάσματα, που εφορμώνται από την ίδια τη θηλή του Vater, το χοληδόχο πόρο και το πάγκρεας, η αναγνώριση της θηλής είναι δύσκολη, λόγω της παραμόρφωσης και της στένωσης του δωδεκαδακτύλου. Επιπλέον, κατά την προσπάθεια καθετηριασμού του πόρου, συχνά προκαλείται διάχυτη αιμορραγία που εξαναγκάζει σε διακοπή της εξέτασης. Γι’ αυτό, ο καθετηριασμός δεν πρέπει να γίνεται «τυφλά» παρά μόνο μετά τον επακριβή εντοπισμό του στομίου της θηλής και την κατάλληλη θέση του ενδοσκοπίου. Στα πρωτοπαθή νεοπλάσματα της θηλής του Vater, όπου δεν διηθείται το εντερικό τοίχωμα, ο καθετηριασμός του πόρου τις πιο πολλές φορές δεν παρουσιάζει ιδιαίτερα προβλήματα.
Μετά τη χειρουργική σφιγκτηροτομή και τις διαστολές της θηλής με τα κηρία Bakes, που γίνεται στα πλαίσια της διεγχειρητικής έρευνας του χοληδόχου πόρου, το στόμιο της θηλής παραμένει ανοικτό και χαίνει ευρέως. Συχνά, κεφαλικά του φυσιολογικού στομίου, αναγνωρίζεται ένα άλλο τεχνητό στόμιο, που αντιστοιχεί σε δευτεροπαθές χοληδοχοδωδεκαδακτυλικό συρίγγιο. Το συρίγγιο αυτό καθετηριάζεται εύκολα, ενώ το φυσιολογικό στόμιο τις πιο πολλές φορές είναι στενεμένο, ως συνέπεια της ουλοποίησης και της λειτουργικής αχρησίας.
Οι πολύποδες του δωδεκαδακτύλου, οι υπερτροφικές βλεννογονικές πτυχές και οι υποβλεννογόνιες εναποθέσεις των λιπιδίων συχνά προσομοιάζουν με τη θηλή του Vater και ενδέχεται να δυσχεράνουν τον εντοπισμό της. Σε εξεσημασμένη λεμφική υπερπλασία του δωδεκαδακτύλου και επί παρουσίας πολλών λεμφοκύστεων, η ανεύρεση της θηλής του Vater είναι δύσκολη. Το στόμιο του πόρου εντοπίζεται μετά τη χορήγηση χολαιρετικών φαρμάκων, οπότε από το στόμιο εκρέει άφθονη χολή.
Ορισμένες φορές, παρά τον εύστοχο καθετηριασμό του στομίου του φύματος του Vater, παρατηρείται αποτυχία σκιαγράφησης των πόρων, εξαιτίας της αδυναμίας προώθησης της σκιαγραφικής ουσίας προς το χολοπαγκρεατικό άξονα και της ολοκληρωτικής παλινδρόμησης προς το δωδεκαδάκτυλο. Μερικοί ερευνητές στις περιπτώσεις αυτές χρησιμοποιούν καθετήρα με χοντρή μεταλλική κεφαλή, που σφηνώνεται στο στόμιο και παρεμποδίζει την παλινδρόμηση του σκιαστικού υλικού.
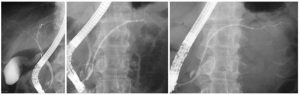
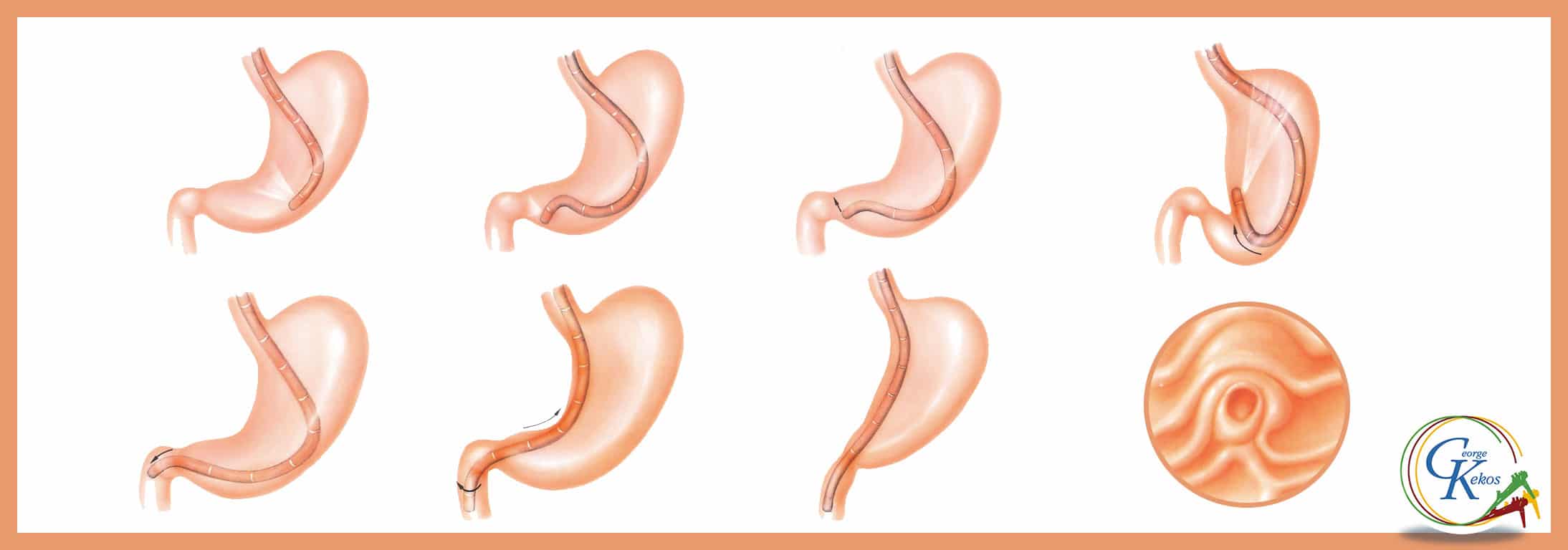
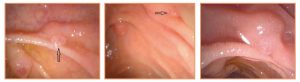
Επί αστοχίας, η εξέταση διευκολύνεται με την προκαταρκτική θηλοτομή («Precut Papillotomy»). Σύμφωνα με την τεχνική αυτή, με ειδικό θηλοτόμο (Precut Papillotom) διατέμνεται η οροφή της θηλής σε μήκος 3-5 mm, με κεφαλική κατεύθυνση προς την 12η ώρα. Μετά από αυτό, αποκαλύπτονται τα ξεχωριστά στόμια του χοληδόχου και του παγκρεατικού πόρου, που καθετηριάζονται πλέον εκλεκτικά υπό άμεση θέαση.
Μετά την προκαταρκτική θηλοτομή, το στόμιο του χοληδόχου πόρου ανευρίσκεται στην 9η – 11η ώρα, ενώ του παγκρεατικού πόρου στην 6η – 4η ώρα. Το ποσοστό επιτυχίας της ERCP μετά την προκαταρκτική θηλοτομή προσεγγίζει το 99%. Παρά τα υψηλά ποσοστά επιτυχίας, η μέθοδος πρέπει να εφαρμόζεται μόνο από έμπειρους ενδοσκόπους και όταν υπάρχουν απόλυτες κλινικές ενδείξεις, για την αποφυγή επιπλοκών, όπως είναι η παγκρεατίτιδα.
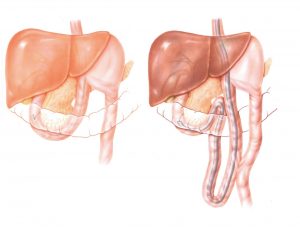
ERCP σε προηγηθείσα χολοπεπτική αναστόμωση: Το στόμιο των χοληδοχοδωδεκαδακτυλικών χολοπεπτικών αναστομώσεων τυπικά βρίσκεται στη μεσότητα του βολβού, προς το οπίσθιο τοίχωμα ή στη γραμμή που αποτελεί συνέχεια του μείζονος τόξου του στομάχου. Το εύρος του στομίου ποικίλλει και ενδέχεται να είναι μεγάλο ή μικρό, ανάλογα με το βαθμό της ουλοποίησης και της ρίκνωσης της αναστόμωσης. Η θέση του στομίου αναγνωρίζεται από την αποβολή φυσαλίδων αέρα και χολής. Κατά κανόνα, ο καθετηριασμός είναι επιτυχής. Τις περισσότερες φορές χρησιμοποιείται ενδοσκόπιο πρόσθιας όρασης αντί του κλασικού δωδεκαδακτυλοσκοπίου.
Η σκιαγράφηση των ενδοηπατικών χοληφόρων επιτυγχάνεται με τη χρήση καθετήρα με μπαλόνι, που εμποδίζει την παλινδρόμηση της σκιαγραφικής ουσίας προς το στομάχι. Ωστόσο, η διάκριση των λίθων από την αεροχολία είναι εξαιρετικά δυσχερής.
Καθετηριασμός της μικρής θηλής: Το μέγεθος, το σχήμα και η εμφάνιση της μικρής θηλής παραλλάσσουν, όπως ακριβώς συμβαίνει και με τη μεγάλη θηλή. Τυπικά, η μικρή θηλή βρίσκεται 2 cm κεντρικότερα της μεγάλης θηλής, μεταξύ δύο βλεννογονικών πτυχών και λίγο δεξιά. Δεν αποκλείεται όμως να βρίσκεται και σε άλλες θέσεις, ακόμα και περιφερικότερα της μεγάλης θηλής. Η ανεύρεσή της και η σωστή τοποθέτηση του ενδοσκοπίου επιτυγχάνονται, όταν το ενδοσκόπιο ακολουθεί τη «μεγάλη οδό». Ο καθετηριασμός του πόρου επιτυγχάνεται με ειδικούς καθετήρες που έχουν λεπτή και μεταλλική κορυφή και είναι επιτυχής στα 3/4 των ασθενών. Στο 60% των περιπτώσεων καταλήγει σε αυτήν ανοικτός ο πόρος του Santorini. Επιχειρείται στους ασθενείς με διαχωρισμένο πάγκρεας (Pancreas Divisum), στους οποίους υπάρχει ένδειξη για παγκρεατογραφία.
ERCP σε χειρουργημένο στομάχι: Σε ασθενείς με ιστορικό γαστρεκτομής, απαιτείται η εφαρμογή ειδικών τεχνικών, λόγω της μεταβολής των ανατομικών συνθηκών.
Μετά από γαστρεκτομή και γαστροδωδεκαδακτυλική αναστόμωση κατά Billroth I, η ανεύρεση της θηλής του Vater και ο καθετηριασμός της δεν παρουσιάζουν ιδιαίτερες δυσκολίες. Συνήθως, η θηλή εντοπίζεται αμέσως περιφερικότερα της αναστομωτικής περιοχής.
Σε ασθενείς με γαστρεκτομή κατά Billroth II, κατά την ERCP ο ενδοσκόπος έρχεται αντιμέτωπος με δυσεπίλυτα και μερικές φορές ανυπέρβλητα τεχνικά προβλήματα. Η συνολική επιτυχία της εξέτασης κυμαίνεται από 50% έως 60% και εξαρτάται κυρίως από την εμπειρία του ενδοσκόπου. Οι συνηθέστεροι λόγοι αποτυχίας της ERCP είναι:
- Η αδυναμία εισδοχής του ενδοσκοπίου στην προσιούσα έλικα.
- Η αποτυχία καθετηριασμού του φύματος, λόγω της απρόσφορης θέσης του ενδοσκοπίου και της ελλείψεως της ανυψωτικής γέφυρας (αναβολέα).
- Το ανεπαρκές μήκος του ενδοσκοπίου, το οποίο δεν φθάνει μέχρι το φύμα του Vater, λόγω των εντεροαναστομώσεων.
Η εισαγωγή του ενδοσκοπίου στην προσιούσα έλικα είναι δυσχερής, όταν σχηματίζεται οξεία γωνία με το κολόβωμα του στομάχου. Αφού καθετηριαστεί η προσιούσα έλικα με το ενδοσκόπιο, η προώθησή του μέχρι το φύμα του Vater τις περισσότερες φορές γίνεται χωρίς ιδιαίτερες δυσκολίες. Δυσχέρειες αναφύονται όταν η προσιούσα έλικα έχει μεγάλο μήκος και όταν υπάρχει πλαγιοπλάγια εντεροεντεροαναστόμωση κατά Brown. Σε αναστόμωση κατά Brown, η εισαγωγή του ενδοσκοπίου μπορεί να γίνει διαμέσου της απιούσης έλικας.
Σε δύσκολες καταστάσεις, οι υφιστάμενες παραλλαγμένες ανατομικές συνθήκες διασαφηνίζονται με τη χορήγηση γαστρογραφίνης. Η προώθηση του ενδοσκοπίου μέχρι το φύμα του Vater γίνεται υπό ακτινοσκοπικό έλεγχο. Σε διαμεσοκολική πορεία της νήστιδας, η προσιούσα έλικα συνήθως έχει μικρό μήκος και η εξέταση διεκπεραιώνεται με κοινό ενδοσκόπιο πρόσθιας όρασης. Σε εμπροσθοκολική ΓΕΑ με αναστόμωση κατά Brown και σε αναστόμωση κατά Roux en Y, απαιτείται ενδοσκόπιο μεγάλου μήκους (εντεροσκόπιο). Στις περιπτώσεις αυτές, μόνο σε μικρό αριθμό ασθενών η εξέταση στέφεται με επιτυχία.
Τα ενδοσκόπια πρόσθιας όρασης προωθούνται ευχερέστερα μέχρι το φύμα του Vater. Μειονεκτούν, όμως, επειδή δεν διαθέτουν ανυψωτική γέφυρα (αναβολέα) για την πλοήγηση του καθετήρα στην επιθυμητή κατεύθυνση.
Ο καθετηριασμός της θηλής του Vater σε ασθενείς με Billroth II ΓΕΑ είναι επίπονος και απαιτεί ευρηματικό ενδοσκόπο, με πλούσια εμπειρία και ευστοχία. Ο χοληδόχος πόρος αναζητείται στη θέση της 5ης – 7ης ώρας του οπτικού πεδίου και με κεφαλική πορεία του καθετήρα, σχεδόν παράλληλη προς το τοίχωμα του δωδεκαδακτύλου. Ο εκλεκτικός καθετηριασμός του χοληδόχου πόρου πραγματοποιείται με τη θηλή του Vater να απέχει ορισμένη απόσταση από την άκρη του ενδοσκοπίου. Διευκολύνεται με τη χρήση ευθύγραμμου καθετήρα, χωρίς κάμψη της κορυφής του. Ο καθετηριασμός του παγκρεατικού πόρου επιτυγχάνεται με κάθετη πορεία του καθετήρα προς το τοίχωμα του δωδεκαδακτύλου και τη θηλή να βρίσκεται σε κοντινή απόσταση από το ενδοσκόπιο.
Συμπληρωματικές εξετάσεις που γίνονται με την ERCP
Βιοψία: Η φύση των μακροσκοπικών παθολογικών ευρημάτων της περιθηλαίας περιοχής, ιδιαίτερα όταν είναι ύποπτα για κακοήθη νόσο, διασαφηνίζεται με τη λήψη βιοπτικού υλικού για ιστολογική εξέταση. Στα ενδοπορικά νεοπλάσματα απαιτείται η λήψη ιστοτεμαχιδίων από τους βαθύτερους ιστούς, που επιτυγχάνεται μετά τη σφιγκτηροτομή. Εφόσον η θηλή του Vater προβάλλει πολυποειδώς, μπορεί να επιχειρηθεί ενδοσκοπική θηλεκτομή με βρόχο πολυπεκτομής, με την ίδια τεχνική που ακολουθείται στους πολύποδες του πεπτικού σωλήνα.
Η ιστολογική τεκμηρίωση των κακοήθων στενώσεων της χοληφόρου οδού και του παγκρεατικού πόρου υλοποιείται με τη λήψη ιστοτεμαχιδίων με λαβίδα βιοψίας υπό ακτινοσκοπικό έλεγχο και κυτταρολογικού υλικού με καθετήρα που φέρει ψήκτρα. Η αναζήτηση νεοπλασματικών κυττάρων μέσα στο παγκρεατικό υγρό και στη χολή διευρύνει ακόμα περισσότερο τις διαγνωστικές δυνατότητες.
Αναρρόφηση χολής και παγκρεατικού υγρού: Με τον εκλεκτικό καθετηριασμό του χοληδόχου πόρου και του παγκρεατικού πόρου, μπορεί να γίνει λήψη αμιγούς χολής και παγκρεατικού υγρού. Ο καθετηριασμός των πόρων και η αναρρόφηση του υγρού πρέπει να γίνεται χωρίς να προηγηθεί έγχυση σκιαγραφικού υλικού, επειδή αυτό ενδέχεται να αλλοιώσει τα αποτελέσματα των βιοχημικών και κυτταρολογικών αναλύσεων.
Ο καθετήρας προωθείται μέσα στο χοληδόχο πόρο ευχερώς σε μεγάλο μήκος (5 – 10 cm), με κατεύθυνση προς την πύλη του ήπατος και αναρροφάται πρασινόχροο υγρό. Η προώθηση του καθετήρα στον παγκρεατικό πόρο γίνεται σε μικρό μήκος, περίπου 3 cm, και αναρροφάται διαυγές υγρό.
Στο παγκρεατικό υγρό και στη χολή αναζητούνται βακτήρια, ιοί, νεοπλασματικά κύτταρα, νεοπλασματικοί δείκτες και προσδιορίζεται η βιοχημική και η ενζυμική τους σύσταση. Στα 2/3 των ασθενών με «ιδιοπαθή» παγκρεατίτιδα αγνώστου αιτιολογίας, ανευρίσκονται μικρόλιθοι μέσα στη χολή. Πρόκειται για κρυστάλλους χοληστερίνης, χολερυθρινικού ασβεστίου και διττανθρακικού ασβεστίου, μεγέθους μικρότερου από 3 mm. Οι μικρόλιθοι αυτοί διαγιγνώσκονται μόνο με τη μικροσκοπική ανάλυση της χολής.
Με βάση τα ευρήματα της κλινικής έρευνας, σε κάθε ασθενή με επεισόδιο οξείας παγκρεατίτιδας αγνώστου αιτιολογίας, προτείνεται η εκλεκτική αναρρόφηση της χολής για μικροσκοπική ανάλυση, για τον αποκλεισμό της μικρολιθίασης του χοληδόχου πόρου. Στις περιπτώσεις αυτές, η χολοκυστεκτομή, η χορήγηση λιθολυτικών φαρμάκων (ουρσοδεσοξυχολικό οξύ) και η ενδοσκοπική σφιγκτηροτομή μειώνουν δραστικά τα υποτροπιάζοντα επεισόδια της οξείας παγκρεατίτιδας.
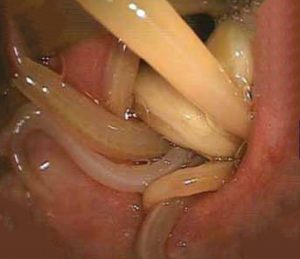
Χολαγγειοσκόπηση – Παγκρεατικοσκόπηση: Πριν από πολλά χρόνια είχαν γίνει προσπάθειες για την άμεση ενδοσκόπηση του χοληφόρου δένδρου, αλλά αυτό δεν είχε μετουσιωθεί σε πραγματικότητα, κυρίως λόγω τεχνικών προβλημάτων. Εν τω μεταξύ, η κατασκευή πολύ λεπτών ανεξάρτητων εύκαμπτων ενδοσκοπίων και οι θεαματικές τεχνολογικές βελτιώσεις, επέτρεψαν την είσοδό τους μέσα στο χοληφόρο δένδρο και στον παγκρεατικό πόρο, με αποτέλεσμα να καταστεί εφικτή η άμεση ενδοσκόπηση των πόρων αυτών και να διευρυνθούν σε εντυπωσιακό βαθμό οι διαγνωστικές και οι θεραπευτικές ενδοσκοπικές εφαρμογές στο χολοπαγκρεατικό άξονα.
Η πιο διαδεδομένη, σε κλινική εφαρμογή, μέθοδος ενδοσκοπικής ανάστροφης χολαγγειοσκόπησης είναι εκείνη που υλοποιείται με το σύστημα χολαγγειοσκοπίου, το οποίο προωθείται μέσα στο χοληφόρο δένδρο, διαμέσου της θηλής του Vater, μέσα από το κανάλι εργασίας του δωδεκαδακτυλοσκοπίου, όπως ακριβώς ο διαγνωστικός καθετήρας της ERCP, εφόσον φυσικά έχει προηγηθεί ενδοσκοπική σφιγκτηροτομή. Εφόσον προϋπάρχει σφιγκτηροτομή η διάρκεια της χολαγγειοσκόπησης κυμαίνεται από 20 έως 60 λεπτά. Μέσα από το κανάλι εργασίας του χολαγγειοσκοπίου είναι δυνατή η είσοδος καθετήρα σκιαγράφησης, λαβίδας βιοψίας, ψήκτρας για λήψη κυτταρολογικού υλικού και άλλων καθετήρων για εφαρμογή Laser ή ηλεκτροϋδραυλικής λιθοτριψίας. Η άκρη του χολαγγειοσκοπίου εκτελεί κινήσεις σε δύο επίπεδα.
Με τη διαστοματική χολαγγειοσκόπηση επισκοπείται άμεσα ο χοληδόχος πόρος, η περιοχή του διχασμού μέχρι και τα αρχικά τμήματα των υποτμηματικών ενδοηπατικών κλάδων. Η δίοδος του ενδοσκοπίου σε υποτμηματικούς κλάδους που εκφύονται κάθετα προς την κύρια χοληφόρο οδό, γίνεται με τη βοήθεια συρμάτινου οδηγού. Παράλληλα μπορεί να γίνει λήψη βιοπτικού και κυτταρολογικού υλικού από ύποπτες βλάβες για ιστολογική τεκμηρίωση της υποκείμενης νόσου.
Περιοριστικοί παράγοντες για την διαστοματική χολαγγειοσκόπηση είναι οι κεντρικές στενώσεις της κύριας εξωηπατικής χοληφόρου οδού, επειδή κατά κανόνα δεν είναι δυνατή η προώθηση του ενδοσκοπίου μέσα από αυτές. Τις ίδιες τεχνικές δυσκολίες παρουσιάζουν και οι στενώσεις που προκαλούνται από τα χολαγγειοκαρκινώματα στο ύψος του διχασμού του κοινού ηπατικού πόρου (Klatskin Tumor).
Οι κύριες ενδείξεις της διαστοματικής χολαγγειοσκόπησης είναι τα διφορούμενα ακτινολογικά ευρήματα που αναδεικνύονται με την ERCP και οι δύσκολες περιπτώσεις λιθίασης των χοληφόρων, που δεν αντιμετωπίζονται επιτυχώς με τους γνωστούς ενδοσκοπικούς τρόπους. Συνήθεις περιπτώσεις αποτελούν οι στενώσεις και τα σκιαστικά ελλείμματα των χοληφόρων αγγείων, η φύση των οποίων δεν μπορεί να διαλευκανθεί με τη διαγνωστική ERCP
Η διαφοροδιάγνωση των σκιαστικών ελλειμμάτων που αναδεικνύονται στην ERCP, γίνεται ευχερώς με την χολαγγειοσκόπηση. Ένα σκιαστικό έλλειμμα ενδέχεται να είναι λίθος, καλοήθης όγκος ή ένα καρκίνωμα των χοληφόρων με πολυποειδή ανάπτυξη. Η διαγνωστική τεκμηρίωση των καλοηθών όγκων γίνεται μόνο ιστολογικά με την λήψη ιστοτεμαχιδίων με λαβίδα βιοψίας ή μετά την αφαίρεση με βρόχο πολυπεκτομής .
Οι καλοήθεις στενώσεις των χοληφόρων δύναται να είναι ιατρογενείς, μετά από διεγχειρητική κάκωση, φλεγμονώδεις ή ισχαιμικού τύπου. Το μεγαλύτερο διαγνωστικό πρόβλημα ανακύπτει κατά τη διαφοροδιάγνωση μιας καλοήθους στένωσης από την εντοπισμένη σκληρυντική χολαγγειίτιδα και τον εστιακό τύπο χολαγγειοκαρκινώματος. Ενδοσκοπικά οι καλοήθεις στενώσεις φαίνονται με ομαλό επιθήλιο που είναι πιο άσπρος από τον υγιή, και σε αντίθεση με τα χολαγγειοκαρκινώματα, στερείται νεοαγγείωσης.
Στις κακοήθεις στενώσεις το επιθήλιο των χοληφόρων έχει ανώμαλη επιφάνεια, είναι ερυθρό, με διευρυμένα αγγεία και χαρακτηρίζεται από ευθρυπτότητα. Με την χολαγγειοσκόπηση προσδιορίζεται ακριβώς η επέκταση του όγκου στους υποτμηματικούς κλάδους των χοληφόρων και ελέγχεται το ενδεχόμενο της πολυεστιακότητας της νόσου, που απαντάται σε ποσοστό 5% των περιπτώσεων. Η λήψη βιοψιών και κυτταρολογικού υλικού οριστικοποιεί τη διάγνωση.
Συμπερασματικά, η διαστοματική χολαγγειοσκόπηση αποτελεί μια συμπληρωματική διαγνωστική εξέταση της ERCP, όταν αναφύονται προβλήματα που δεν μπορούν να διαλευκανθούν με την κλασική τεχνική της ERC. Γίνεται με ασφαλή τρόπο και έχει μικρό ποσοστό κινδύνων και επιπλοκών. Οι τεχνολογικές βελτιώσεις των χολαγγειοσκοπίων, αναμένεται στο εγγύς μέλλον να συμβάλλουν στην πιο ευχερή εφαρμογή της χολαγγειοσκόπησης και στη διεύρυνση των διαγνωστικών και θεραπευτικών εφαρμογών της μεθόδου. Με τη χρήση της ενδοϋπερηχογραφίας μέσα από το κανάλι εργασίας των χολαγγειοσκοπίων, αναμένονται ακόμα πιο εντυπωσιακές διαγνωστικές εξελίξεις της χολαγγειοσκόπησης.
Μανομετρία του σφιγκτήρα του Oddi (ΣΟ): Ο σφιγκτήρας του Oddi είναι το κατ’ εξοχήν όργανο που ρυθμίζει τη ροή της χολής προς το δωδεκαδάκτυλο και αποτρέπει την παλινδρόμηση του δωδεκαδακτυλικού υγρού προς το χοληδόχο και παγκρεατικό πόρο. Μεταξύ των γευμάτων, ο σφιγκτήρας του Oddi βρίσκεται σε τονική σύσπαση, αλλά παρουσιάζει κυκλικές εναλλαγές του τόνου του, που συνδυάζονται με την κινητικότητα του στομάχου και του δωδεκαδακτύλου. Μετά από γεύμα, ο σφιγκτήρας δεν παρουσιάζει χάλαση, όπως πιστευόταν παλιά, αλλά έντονες συσπάσεις με τη μορφή περισταλτισμού, που ρυθμίζουν ενεργητικά τη ροή της χολής και του παγκρεατικού υγρού προς το δωδεκαδάκτυλο.
Έτσι ο ΣΟ διαδραματίζει θεμελιακό ρόλο στην κινητική λειτουργία του χοληφόρου δικτύου. Οι φυσιολογικές λειτουργίες του περιλαμβάνουν: 1) την ενεργητική μεταφορά της χολής στο δωδεκαδάκτυλο και 2) την ανάσχεση της ανάρροιας του εντερικού χυμού προς το χοληδόχο και τον παγκρεατικό πόρο.
Η μανομετρία του σφιγκτήρα του Oddi είναι μια νέα και εξελισσόμενη διαγνωστική μέθοδος. Παρείχε σημαντικές γνώσεις αναφορικά με την κινητικότητα του χοληφόρου συστήματος και ιδιαίτερα στις λειτουργικές διαταραχές του ΣΟ. Η ευρεία εφαρμογή της ERCP διεύρυνε τις προοπτικές για συνεχώς αυξανόμενες κλινικές εφαρμογές.
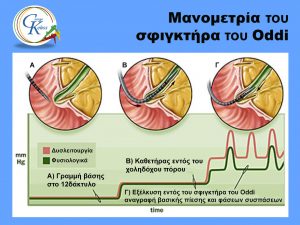
Μανομετρικά, ο ΣΟ παριστάνει μια ζώνη υψηλών πιέσεων σε μήκος 6 – 8 mm. Οι πιέσεις αυτές καταγράφονται: 1) ως συνεχής βασική πίεση (Baseline) και 2) ως προεξέχοντα φασικά κύματα (Phasic waves).
Η πίεση που μετρείται στον αυλό του δωδεκαδακτύλου αποτελεί την πίεση αναφοράς για τον υπολογισμό των πιέσεων στο χοληφόρο δίκτυο και λαμβάνεται ως μηδενική. Η βασική πίεση του ΣΟ είναι υψηλότερη (10 – 30 mm Hg) από την πίεση στον αυλό του δωδεκαδακτύλου και ελαφρώς υψηλότερη (5 – 10 mm Hg) από την πίεση στο χοληδόχο πόρο. Η βασική πίεση οφείλεται στην ενεργητική σύσπαση του λείου μυϊκού σφιγκτήρα. Οι φυσιολογικές πιέσεις μέσα στο χοληδόχο πόρο κυμαίνονται μεταξύ 8-16 cm H2O με ανώτερα όρια τα 30 cm H2O.
Τα φασικά κύματα καταγράφονται κατά μήκος της ζώνης υψηλών πιέσεων του ΣΟ. Τα κύματα αυτά έχουν ύψος 50 – 150 mm Hg πάνω από τη βασική πίεση, διάρκεια 4 – 5 sec και εμφανίζονται με συχνότητα 3 – 8 ανά λεπτό. Αυτά σχηματίζουν περισταλτικό κύμα, που αρχίζει από το σημείο μετάπτωσης της πίεσης του χοληδόχου πόρου στη ζώνη υψηλής πίεσης του ΣΟ, με κατεύθυνση προς τον αυλό του δωδεκαδακτύλου.
Το περισταλτικό αυτό κύμα προς το δωδεκαδάκτυλο λειτουργεί σαν μια περισταλτική αντλία, που αδειάζει το περιεχόμενο του ΣΟ στον αυλό του δωδεκαδακτύλου. Το εύρος και η συχνότητα των περισταλτικών συσπάσεων εξαρτώνται από την ύπαρξη τροφικού περιεχομένου στο δωδεκαδάκτυλο (δράση χολοκυστοκινίνης). Ο όγκος της χολής στο ΣΟ εξαρτάται από τη βασική πίεση στο ΣΟ, την ταχύτητα της ροής της χολής, την πίεση στο χοληφόρο δίκτυο και τη συχνότητα των φασικών συσπάσεων.
Ωστόσο, σε ποσοστό 14% τα φασικά κύματα έχουν αντίθετη κατεύθυνση, δηλαδή από το δωδεκαδάκτυλο προς το χοληδόχο πόρο, και έχουν ως σκοπό την εκτροπή της χολής προς τη χοληδόχο κύστη. Σε ορισμένες περιπτώσεις ασθενών, με διευρυμένο χοληδόχο πόρο και χοληδοχολιθίαση βρέθηκε έντονος αντιπερισταλτισμός στο σφιγκτήρα του Oddi, που μπορεί να είναι η αιτία της χολόστασης.
Μετά από βαγοτομή βρέθηκε ότι αυξάνεται η αντίσταση ροής της χολής προς το δωδεκαδάκτυλο, από αύξηση του τόνου του ΣΟ. Αυτό μπορεί να έχει ως αποτέλεσμα τη διάταση του χοληδόχου πόρου και την προαγωγή της λιθογένεσης. Η χορήγηση μορφίνης προκαλεί έντονο σπασμό του σφιγκτήρα του Oddi, ενώ το νιτρώδες αμύλιο, η νιτρογλυκερίνη και η προπανθίνη προκαλούν λύση του σπασμού.
Η μανομετρική μελέτη των χοληφόρων επιχειρείται στο τέλος της διαγνωστικής ERCP. Όσον αφορά τον ειδικό εξοπλισμό, απαιτούνται:
- Μανομετρικό σύστημα έγχυσης, υψηλής πιστότητας.
- Ειδικός τριαυλικός καθετήρας, μήκους 200 cm και εύρους 5 French.
- Μονοαυλικός καθετήρας μεγάλου μήκους, που σταθεροποιείται εξωτερικά στο ενδοσκόπιο για την ταυτόχρονη μέτρηση των πιέσεων του δωδεκαδακτύλου, που αποτελούν και τις πιέσεις αναφοράς.
Ο μανομετρικός καθετήρας εισάγεται στο χοληδόχο πόρο διαμέσου του φύματος του Vater και, αφού ελεγχθεί η σωστή θέση με έγχυση 2 – 3 ml σκιαγραφικού υλικού, καταγράφεται η πίεση στο χοληδόχο πόρο. Στη συνέχεια, ο καθετήρας σύρεται προς τα έξω, έτσι ώστε οι τρεις οπές του να βρίσκονται στη ζώνη υψηλών πιέσεων του ΣΟ. Στη θέση αυτή καταγράφονται οι πιέσεις για 3 – 5 λεπτά. Στη συνέχεια, ο καθετήρας επαναπροωθείται στο χοληδόχο πόρο και εφαρμόζεται τεχνική κατά στάσεις έλξης ανά διαστήματα 2 mm, μέχρι να γίνει ορατό το άκρο του στον αυλό του δωδεκαδακτύλου.
Τεκμηριωμένες κλινικές μελέτες υποστηρίζουν την ύπαρξη συμπτωματικών πρωτοπαθών κινητικών διαταραχών του ΣΟ, που αναφέρονται με τον όρο «δυσκινησία του σφιγκτήρα του Oddi» (ΔΣΟ). Κατά τη μανομετρική μελέτη των διαταραχών αυτών του ΣΟ, η βασική πίεση είναι υψηλότερη κατά 40 mm Hg από εκείνη του αυλού του δωδεκαδακτύλου, ενώ τα φασικά κύματα έχουν μεγαλύτερο ύψος (> 150 mm Hg), διάρκεια και συχνότητα. Οι διαταραχές αυτές ενοχοποιούνται για εμμένοντα κοιλιακά άλγη και υποτροπιάζοντα επεισόδια χολαγγειίτιδας και παγκρεατίτιδας. Υπολογίζεται ότι σε 14% των ασθενών με «μετά χολοκυστεκτομή σύνδρομο», ως αιτία θεωρείται η ΔΣΟ.
Σύμφωνα με κλινικά, βιοχημικά, ακτινολογικά και λειτουργικά κριτήρια, η δυσκινησία του σφιγκτήρα του Oddi εκδηλώνεται με τρεις διαφορετικούς τύπους, που είναι οι εξής:
Τύπος Ι: Χαρακτηρίζεται από υποτροπιάζοντα άλγη με κωλικοειδή χαρακτήρα, προερχόμενα από τα χοληφόρα, αύξηση της αλκαλικής φωσφατάσης και των τρανσαμινασών, διάταση του χοληδόχου πόρου (> 12 mm) και καθυστερημένη απορροή του σκιαγραφικού υλικού από τα χοληφόρα μετά την ERCP (> 45 λεπτά).
Τύπος ΙΙ: Χαρακτηρίζεται από πόνο στο δεξιό υποχόνδριο και δύο τουλάχιστον κριτήρια από εκείνα που αναφέρονται στον τύπο Ι.
Τύπος ΙΙΙ: Εκτός από τον πόνο, δεν υπάρχει κανένα από τα παραπάνω αναφερόμενα αντικειμενικά κριτήρια.
Εφόσον υπάρχουν όλα τα κριτήρια του τύπου Ι, η πιο πιθανή αιτία είναι η οργανική στένωση του ΣΟ (σφιγκτηρίτιδα) και όχι η λειτουργική δυσκινησία. Η διάγνωση τεκμηριώνεται με τη μανομετρία του ΣΟ και η θεραπεία εκλογής είναι η ενδοσκοπική σφιγκτηροτομή.
Στους τύπους ΙΙ και ΙΙΙ, για τους οποίους πιθανολογείται η ΔΣΟ, είναι απαραίτητη η μανομετρική μελέτη του ΣΟ, προτού επιχειρηθεί η ενδοσκοπική σφιγκτηροτομή. Η διάγνωση οριστικοποιείται εναλλακτικά με τη λειτουργική ραδιοϊσοτοπική χολαγγειογραφία (HIDA), κατά την οποία προσδιορίζεται το επίπεδο του κωλύματος και μετρείται χρονικά ο ρυθμός αποβολής της ραδιοϊσοτοπικής ουσίας από τα χοληφόρα προς το δωδεκαδάκτυλο. Σε ασθενείς με επαρκώς τεκμηριωμένη διάγνωση της ΔΣΟ, η ενδοσκοπική σφιγκτηροτομή εμφορείται από θετικά μακροπρόθεσμα θεραπευτικά αποτελέσματα σε ποσοστό 65% – 92% των ασθενών.
Παρακολούθηση μετά την εξέταση

Παρακολούθηση ασθενούς
Η παροδική αύξηση της αμυλάσης του αίματος (υπεραμυλασαιμία), επί απουσίας των κλινικών συμπτωμάτων, δεν αποτελεί ένδειξη παγκρεατίτιδας και δεν απαιτείται ιδιαίτερη θεραπευτική αγωγή. Επίσης, η παροδική αύξηση των χολοστατικών ενζύμων δεν υποδηλώνει την ανάπτυξη χολαγγειίτιδας. Σπουδαιότερη όλων είναι η κλινική εξέταση του ασθενούς το απόγευμα της ίδιας ημέρας, η οποία επαναλαμβάνεται επί εμφανίσεως συμπτωμάτων και επί κλινικών ενδείξεων συμπληρώνεται με υπερηχογράφημα.
Ωστόσο, η ERCP μπορεί να γίνει με ασφάλεια και σε εξωτερικούς ασθενείς, χωρίς να απαιτηθεί νοσηλεία. Αυτή πρέπει να περιορίζεται μόνο στο διαγνωστικό μέρος και η διάρκειά της να είναι συντομότερη από 15 λεπτά. Δεν απαιτείται νοσηλεία, εφόσον δεν έχει δημιουργηθεί οίδημα στη θηλή του Vater, παρεγχυμογραφία του παγκρέατος και δεν έχουν αναδειχθεί ευρήματα που προδιαθέτουν σε αυξημένο κίνδυνο επιπλοκών (λιθίαση, στένωση κ.ά.). Σε κάθε περίπτωση είναι υποχρεωτική η κλινική παρακολούθηση του ασθενούς για τουλάχιστον δύο ώρες. Στον ασθενή παρέχονται σαφείς έγγραφες οδηγίες και επί εμφανίσεως συμπτωμάτων, επανέρχεται στο νοσοκομείο για νοσηλεία.
Ευρήματα από το χοληφόρο δίκτυο και κλινικές εφαρμογές της ERC
Ευρήματα στο δωδεκαδάκτυλο και στην περιθηλαία περιοχή: Κατά την πορεία της ενδοσκοπικής προσέγγισης του φύματος του Vater, επισκοπείται προσεκτικά το άντρο, ο βολβός και το δωδεκαδάκτυλο. Η από τα έξω πίεση στο άντρο και η στένωση του αυλού του δωδεκαδακτύλου, αποτελούν ισχυρές ενδείξεις υποκείμενης χωροκατακτητικής εξεργασίας, συνήθως, στην κεφαλή του παγκρέατος. Η διάγνωση τεκμηριώνεται ενδοσκοπικά με τη λήψη ιστοτεμαχιδίων από τη νεοπλασματική εξεργασία, εφόσον διηθείται εμφανώς το τοίχωμα του δωδεκαδακτύλου.
Η συντριπτική πλειοψηφία των εκκολπωμάτων του δωδεκαδακτύλου (90%) εντοπίζεται στη 2η μοίρα, κοντά στη θηλή του Vater. Τα μεγάλα περιθηλαία εκκολπώματα συνδυάζονται με αυξημένη επίπτωση για χοληδοχολιθίαση.
Η ενδοσκοπική εικόνα της θηλής του Vater ποικίλλει σε μέγεθος, σχήμα και εμφάνιση από άτομο σε άτομο. Η προηγηθείσα αυτόματη αποβολή χολολίθου διαμέσου της θηλής, η χειρουργική διαστολή της θηλής με κηρία Bakes, η παρουσία χολοπεπτικών συριγγίων και η ενσφήνωση λίθου στη θηλή, προσδίδουν χαρακτηριστική ενδοσκοπική εικόνα.
Η ενδοσκοπική διάγνωση ενός τοπικά προχωρημένου πρωτοπαθούς νεοπλάσματος του φύματος του Vater είναι ευχερής και επιβεβαιώνεται ιστολογικά με τη λήψη βιοψιών. Ωστόσο, η διάγνωση είναι δύσκολη, όταν ο όγκος αναπτύσσεται ενδοπορικά και από τις επιφανειακές βιοψίες του φύματος αναδεικνύεται ιστολογικά μόνο αδενωματώδης ιστός. Η διάγνωση εν προκειμένω ισχυροποιείται με τη λήψη ιστοτεμαχιδίων από βαθύτερους ιστούς μετά την ενδοσκοπική σφιγκτηροτομή.
Προβληματική, επίσης, είναι η ενδοσκοπική διάγνωση της καλοήθους ουλώδους στένωσης της θηλής του Vater (θηλίτιδα). Χαρακτηρίζεται από την καθυστερημένη απορροή της σκιαγόνου ουσίας από το χοληδόχο πόρο προς το δωδεκαδάκτυλο, την αύξηση των χολοστατικών ενζύμων και τη δυσλειτουργία του σφιγκτήρα του Oddi στον ακτινοσκοπικό έλεγχο. Σημαντικές πληροφορίες για τη νόσο παρέχει η ενδοσκοπική μανομετρία του σφιγκτήρα του Oddi.
Φυσιολογική χολαγγειογραφία: Η ερμηνεία της φυσιολογικής χολαγγειογραφίας είναι γνωστή από την κλασική ακτινολογία. Στην εκτίμηση του εύρους των χοληφόρων αγγείων συνυπολογίζεται και η μεγεθυντική συνιστώσα της ακτινογραφίας και γι’ αυτό ως μέτρο αναφοράς χρησιμοποιείται η γνωστή διάμετρος του ενδοσκοπίου.
Το εύρος του χοληδόχου πόρου, μετρούμενο με το υπερηχογράφημα, είναι μικρότερο από το αντίστοιχο που υπολογίζεται με την ERC, λόγω της διατατικής και χολαιρετικής δράσης που συντελείται με τη χορήγηση του σκιαγραφικού υλικού.
Οι τμηματικοί πόροι του ήπατος, δύο δεξιά και δύο αριστερά, συνενώνονται με διάφορους τρόπους κοντά στις πύλες του ήπατος για να σχηματίσουν το δεξιό και αριστερό ηπατικό πόρο. Ενώ ο αριστερός ηπατικός πόρος είναι πιο σταθερός, στο 25% των περιπτώσεων δεν υπάρχει στέλεχος του δεξιού ηπατικού πόρου και τότε ο δεξιός πρόσθιος τμηματικός πόρος δεν συνενώνεται με το δεξιό οπίσθιο τμηματικό κλάδο ο οποίος συγκλίνει απευθείας στον αριστερό ηπατικό πόρο. Αμέσως μετά την έξοδό τους από το ηπατικό παρέγχυμα και σε απόσταση 0,25-6 cm από την επιφάνεια του ήπατος οι δύο ηπατικοί πόροι συγκλίνουν και απαρτίζουν τον κοινό ηπατικό πόρο, ο οποίος πάντοτε κείται εξωηπατικά.
Η κατάληξη ενός τμηματικού πόρου από το δεξιό λοβό του ήπατος στα εξωηπατικά χοληφόρα στις πύλες του ήπατος δίνει την εντύπωση του επικουρικού πόρου. Η συνένωση γίνεται συνήθως με το δεξιό ηπατικό πόρο, τον κυστικό πόρο ή πολύ σπανιότερα με τη χοληδόχο κύστη.
Στην ανατομική περιοχή της κοίτης της χοληδόχου κύστης ορισμένα χολαγγεία πορεύονται επιφανειακά στο ήπαρ, έτσι ώστε κατά την πορεία της χολοκυστεκτομής υπάρχει ο κίνδυνος να διανοιχτούν, με αποτέλεσμα, αν δεν γίνουν διεγχειρητικά αντιληπτά, να παρατηρηθεί μετεγχειρητικά χολόρροια. Χολαγγεία που επικοινωνούν απευθείας με τη χοληδόχο κύστη (ηπατοχολοκυστικός πόρος του Luscka) είναι πολύ σπάνια.
Το μήκος του κυστικού πόρου ποικίλλει από 1-6 cm και το εύρος από 2-5 mm. Σε πολύ σπάνιες περιπτώσεις μπορεί ο κυστικός πόρος να λείπει εντελώς και η χοληδόχος κύστη να καταλήγει δια του αυχένα απευθείας στο χοληδόχο πόρο.
Ο κυστικός πόρος συγκλίνει στο χοληδόχο πόρο με τρείς διαφορετικούς τρόπους: α) στο 75% ο κυστικός πόρος καταλήγει στη δεξιά πλευρά του χοληδόχου πόρου, σχηματίζοντας με τον κοινό ηπατικό πόρο οξεία γωνία, με το άνοιγμα προς τις πύλες του ήπατος, β) στο 20% των περιπτώσεων ο κυστικός πόρος καταλήγει στο χοληδόχο πόρο, αφού πρώτα ακολουθήσει πορεία παράλληλη με τον κοινό ηπατικό, προδιαθέτοντας σε εγχειρητικές κακώσεις και γ) σε ελάχιστες περιπτώσεις (5%), ο κυστικός πόρος, ακολουθώντας σπειροειδή πορεία γύρω από τον κοινό ηπατικό πόρο, καταλήγει σε οποιαδήποτε επιφάνεια του χοληδόχου πόρου. Θα πρέπει επίσης να τονισθεί η σπάνια περίπτωση σύγκλισης του κυστικού πόρου στο δεξιό ηπατικό πόρο.
Το μήκος του χοληδόχου πόρου, ανάλογα με το ύψος της συμβολής του κυστικού πόρου με τον κοινό ηπατικό, ποικίλλει από 5-15 cm και το εύρος από 0,5-1,2 cm. Με την πρόοδο της ηλικίας παρατηρείται μικρή αύξηση του εύρους αλλά συνήθως αύξηση του εύρους περισσότερο από 11-14 mm υποδηλώνει κάποια παθολογική κατάσταση.
Ο χοληδόχος πόρος υποδιαιρείται σε τέσσερα τμήματα:
- Υπερδωδεκαδακτυλικό
- Οπισθοδωδεκαδακτυλικό
- Παγκρεατικό
- Ενδοτοιχωματικό (ενδοδωδεκαδακτυλικό).
Η υπερδωδεκαδακτυλική μοίρα του χοληδόχου πόρου βρίσκεται στο ελεύθερο χείλος του ηπατοδωδεκαδακτυλικού συνδέσμου, μπροστά από την πυλαία φλέβα και δεξιά από την κοινή ηπατική αρτηρία.
Η οπισθοδωδεκαδακτυλική μοίρα βρίσκεται ακριβώς πίσω από το δωδεκαδάκτυλο και το μήκος της κυμαίνεται από 1,5 έως 3,5 cm. Η παγκρεατική μοίρα του χοληδόχου πόρου αρχίζει από το πάνω χείλος της κεφαλής του παγκρέατος και τελειώνει στο σημείο πριν διεισδύσει στο τοίχωμα του δωδεκαδάκτυλο. Είναι δυνατό να πορεύεται σε μία αύλακα της οπίσθιας επιφάνειας της κεφαλής του παγκρέατος, όπου καλύπτεται μερικώς από παγκρεατικό παρέγχυμα, αλλά σε άλλες περιπτώσεις καλύπτεται εντελώς από το πάγκρεας ή πορεύεται εξωπαγκρεατικά σε όλο το μήκος του.
Η ενδοδωδεκαδακτυλική μοίρα του χοληδόχου πόρου είναι η πιο σύνθετη και η πιο σημαντική από άποψη παθολογοφυσιολογίας. Καθώς ο χοληδόχος πόρος διαπερνά λοξά το τοίχωμα του δωδεκαδακτύλου εμφανίζει απότομη μείωση του εύρους και αύξηση του πάχους του τοιχώματός του, καταλήγοντας στο φύμα του Vater. Το μήκος της ενδοτοιχωματικής μοίρας του χοληδόχου πόρου ποικίλλει από 1-3,5 cm και το εύρος από 3,3-5,7 mm. Σε ορισμένες περιπτώσεις, αμέσως πριν από την εισχώρηση στο τοίχωμα του δωδεκαδακτύλου, ο χοληδόχος πόρος παρουσιάζει μικρή έκκεντρη διάταση, που χολαγγειογραφικά μπορεί να δίνει την εντύπωση εκκολπώματος.
Ανατομικές παραλλαγές και ανωμαλίες: Οι πιο συχνές από αυτές είναι η κυστική διάταση των χοληφόρων (χοληδοχοκήλη, σύνδρομο Caroli), η σύγκλιση του κυστικού πόρου στο χοληδόχο πόρο σε άτυπη θέση και η παρουσία έκτοπων επικουρικών χοληφόρων αγγείων. Οι παραλλαγές αυτές αποκτούν ιδιαίτερη κλινική σημασία κατά τη λαπαροσκοπική χολοκυστεκτομή και σύμφωνα με διάφορες στατιστικές μελέτες, η συχνότητά τους φθάνει το 5-12%.
Οι ανατομικές αυτές ανωμαλίες θα πρέπει να είναι γνωστές στο χειρουργό για να αποφεύγονται οι κακώσεις κατά τη διάρκεια επεμβάσεως στα χοληφόρα, που θα μπορούσαν να οδηγήσουν σε επικίνδυνες επιπλοκές.
Χολολιθίαση – χοληδοχολιθίαση: Μέθοδος εκλογής για τη διάγνωση της χολολιθίασης είναι το υπερηχογράφημα. Η ERCP, συγκρινόμενη με όλες τις άλλες απεικονιστικές εξετάσεις, έχει τη μεγαλύτερη ευαισθησία στη διάγνωση της χοληδοχολιθίασης. Παρά ταύτα, λόγω του επεμβατικού της χαρακτήρα και των δυνητικών επιπλοκών, στις μέρες μας, η μαγνητική χολαγγειογραφία (MRCP) και το ενδοσκοπικό υπερηχογράφημα (EUS) έχουν υποσκελίσει σε μεγάλο βαθμό τη διαγνωστική ERCP. Γι’ αυτό σε ασθενείς με υποψία χοληδοχολιθίασης, εξετάσεις πρώτης γραμμής αποτελούν το υπερηχογράφημα (απλό ή ενδοσκοπικό) και η MRCP Φυσικά, επί θετικού ευρήματος προχωράμε σε θεραπευτική ERCP με σκοπό το καθαρισμό της χοληφόρου οδού.
Από τεχνική άποψη, οι μικροί χολόλιθοι που συνήθως βρίσκονται στο περιφερικό τμήμα του χοληδόχου πόρου, συμπαρασύρονται από το σκιαγραφικό υλικό προς τα ενδοηπατικά χοληφόρα. Γι’ αυτό, απεικονίζονται ευχερέστερα κατά την αρχική φάση της ERCP.
Επίσης, οι μικροί χολόλιθοι αποκρύπτονται στο σκιαγραφικό υλικό κατά την πλήρωση όλου του χοληφόρου δικτύου και ενδέχεται να διαφύγουν της διάγνωσης. Λόγω αυτού του ενδεχομένου, ακτινογραφίες λαμβάνονται και στη φάση κένωσης του χοληδόχου πόρου, με τον ασθενή σε όρθια θέση.
Όταν μαζί με το σκιαγραφικό υλικό χορηγείται μη σκοπούμενα και αέρας, η διάκριση από τους χολόλιθους είναι εξαιρετικά δυσχερής. Οι φυσαλίδες αέρα απεικονίζονται στρογγυλές, με ομαλό περίγραμμα και σχήμα που αλλάζει διαρκώς κατά τη εξέλιξη της εξέτασης. Στην όρθια στάση του ασθενούς κατευθύνονται προς τα ενδοηπατικά χοληφόρα, σε αντίθεση με τους λίθους, οι οποίοι λόγω της βαρύτητας καθιζάνουν στην περιφερική μοίρα του χοληδόχου πόρου.
Η απεικόνιση των χολολίθων στο χοληδόχο πόρο δεν πρέπει να οδηγεί σε πρώιμη διακοπή και μη ολοκλήρωση της εξέτασης, επειδή κεντρικότερα ενδέχεται να συνυπάρχει και άλλο σημαντικό εύρημα, όπως για παράδειγμα στένωση ή νεόπλασμα.
Ευρήματα πριν και μετά τη χολοκυστεκτομή: Στην άμεση μετεγχειρητική περίοδο, η ERCP είναι η μέθοδος εκλογής για τη διάγνωση και τη θεραπεία της χολόρροιας. Τα συμπτώματα από το δεξιό υποχόνδριο μετά από προηγηθείσα χολοκυστεκτομή ενδέχεται να οφείλονται σε μια ποικιλία παθολογικών καταστάσεων στα χοληφόρα, όπως είναι η υπολειμματική χοληδοχολιθίαση, η στένωση στο φύμα του Vater, η καλοήθης στένωση της κυρίας χοληφόρου οδού, η χολαγγειίτιδα και τα διαφυγόντα νεοπλάσματα.
Σύγχρονες κλινικές μελέτες έχουν δείξει με αδιαμφισβήτητο τρόπο ότι η συστηματική ERC πριν από κάθε λαπαροσκοπική χολοκυστεκτομή δεν έχει πλέον θέση, επειδή είναι μια επεμβατική μέθοδος με – έστω και μικρό – αριθμό επιπλοκών. Προτείνεται να επιχειρείται πριν από τη λαπαροσκοπική χολοκυστεκτομή, μόνο όταν υπάρχουν θεμελιωμένες ενδείξεις για ενδεχόμενη χοληδοχολιθίαση. Οι σπουδαιότερες από αυτές είναι: το ιστορικό του ικτέρου, ειδικά όταν συνοδεύεται με χολαγγειίτιδα, η αύξηση των χολοστατικών ενζύμων, η διεύρυνση των χοληφόρων και η πιστοποίηση της χοληδοχολιθίασης με ενδοσκοπικό υπερηχογράφημα (EUS) ή MRCP.
Να επισημανθεί επίσης ότι η προεγχειρητική ERC παρέχει σαφείς πληροφορίες αναφορικά με την ανατομία του χοληφόρου δικτύου και την παρουσία ανατομικών παραλλαγών, οι οποίες ενδέχεται να δυσχεράνουν τη χολοκυστεκτομή και ν’ αποτελέσουν αιτία σοβαρών επιπλοκών.
Μετά τη λαπαροσκοπική χολοκυστεκτομή, η ERC ενδείκνυται μόνο εφόσον υπάρχει έντονη συμπτωματολογία από το δεξιό υποχόνδριο, όπως πόνος, πυρετός, χολόσταση ή ίκτερος και η MRCP και το ΕUS δεν αποκαλύπτουν την αιτία. Στην πλειοψηφία των καταστάσεων αυτών, οι συνδεόμενες με την ERCP επεμβατικές τεχνικές αποτελούν τη μέθοδο εκλογής για τη θεραπεία τους. Σε εμμένουσα συμπτωματολογία μετά από χολοκυστεκτομή και ειδικά επί ιστορικού «ιδιοπαθούς παγκρεατίτιδας», η ERCP συμπληρώνεται με αναρρόφηση καθαρής χολής για τη μικροσκοπική ανάλυση και διάγνωση της μικρολιθίασης, εφόσον δεν βρεθεί άλλη αιτία.
Νεοπλάσματα των χοληφόρων: Οι καλοήθεις όγκοι των χοληφόρων (αδένωμα, λειομύωμα κ.ά.) είναι σπάνιοι. Η φύση των όγκων είναι δύσκολο να προσδιορισθεί μόνο με βάση την ακτινολογική εικόνα. Με την ERCP, δεν μπορεί να γίνει διαχωρισμός των πρωτοπαθών όγκων των χοληφόρων από τους μεταστατικούς όγκους, που διηθούν από έξω τη χοληφόρο οδό. Επίσης, στα περιθηλαία νεοπλάσματα μερικές φορές είναι αδύνατο, ακόμα και ιστολογικά, να προσδιορισθεί η αρχική προέλευση του όγκου, εάν δηλαδή προέρχεται από τον παγκρεατικό πόρο, την τελική μοίρα του χοληδόχου πόρου, το φύμα του Vater ή το ίδιο το τοίχωμα του δωδεκαδακτύλου.
Σύμφωνα με την ακτινολογική απεικόνιση των κακοήθων στενώσεων, διακρίνουμε τρεις τύπους, ήτοι:
- Τύπος Ι: Πλήρης αποκοπή του χοληδόχου πόρου, με ομαλή διαγραφή του περιφερικού τμήματος.
- Τύπος ΙΙ: Περιγεγραμμένη στένωση, με ανώμαλη διαγραφή και προστενωτική διάταση των κεντρικών χοληφόρων.
- Τύπος ΙΙΙ: Σκιαστικό έλλειμμα, που αντιστοιχεί σε πολυποειδές καρκίνωμα.
Τα χολαγγειοκαρκινώματα εντοπίζονται συχνότερα στο ύψος του διχασμού του κοινού ηπατικού πόρου και στο άνω τριτημόριο της κύριας χοληφόρου οδού (60%) και ονομάζονται «όγκοι Klatskin». Σύμφωνα με την ταξινόμηση κατά Bismuth, οι όγκοι αυτοί κατηγοριοποιούνται σε τέσσερις τύπους:
- Τύπος Ι: Ο όγκος περιορίζεται στον κοινό ηπατικό πόρο.
- Τύπος ΙΙ: Διηθείται επιπλέον η περιοχή της συμβολής του δεξιού και του αριστερού ηπατικού πόρου.
- Τύπος ΙΙΙ: Υπάρχει και διήθηση ενός εκ των ενδοηπατικών πόρων (ΙΙΙα διήθηση δεξιού ηπατικού, ΙΙΙβ διήθηση αριστερού ηπατικού).
- Τύπος ΙV: Υπάρχει επιπλέον διήθηση ενδοηπατικού κλάδου δεύτερης τάξεως.
Σύμφωνα με τα ακτινολογικά ευρήματα της ERCP, τα καρκινώματα της χοληδόχου κύστης ταξινομούνται σε τέσσερις τύπους, ήτοι:
Στον τύπο Ι απεικονίζεται έλλειμμα σκιαγράφησης στην περιοχή του θόλου (7,5%), στον τύπο ΙΙ ελλείπει η σκιαγράφηση της χοληδόχου κύστης (16%), στον τύπο ΙΙΙ παρατηρείται στένωση του χοληδόχου πόρου, όμοια μ’ εκείνη στο σύνδρομο Mirizzi, και στον τύπο IV υπάρχει πλήρης αποκοπή κατά τη διαγραφή του χοληδόχου πόρου (70%).
Καλοήθεις στενώσεις: Οι πρωτοπαθείς καλοήθεις στενώσεις των χοληφόρων είναι σχετικά σπάνιες. Απαντώνται συχνότερα στα πλαίσια των φλεγμονωδών παθήσεων, όπως είναι η σκληρυντική χολαγγειίτιδα και στις καλοήθεις παθήσεις του παγκρέατος και της θηλής του Vater. Σε κάθε στένωση του περιφερικού τμήματος του χοληδόχου πόρου επιβάλλεται ταυτόχρονα και η απεικόνιση του παγκρεατικού πόρου. Ποσοστό 60% – 70% των ασθενών με καρκίνο του παγκρέατος παρουσιάζει στένωση στο χοληδόχο πόρο.
Μετά από χολοκυστεκτομή, προκύπτει ιατρογενής επιγενής στένωση της εξωηπατικής χοληφόρου οδού σε ποσοστό περίπου 1% των ασθενών. Εκδηλώνεται κλινικά με τη συμπτωματολογία του «συνδρόμου μετά από χολοκυστεκτομή». Σε ασθενείς που υποβάλλονται σε ERCP η καλοήθης στένωση στο επίπεδο της θηλής του Vater διαπιστώνεται σε ποσοστό 2,7% των ασθενών. Η λειτουργική στένωση (δυσκινησία του σφιγκτήρα του Oddi) τεκμηριώνεται με τη μανομετρία και τη δυναμική σπινθηρογραφική χολαγγειογραφία (HIDA).
Χολαγγειίτιδα: Διακρίνεται κυρίως από τις αλλοιώσεις στα μικρά ενδοηπατικά χοληφόρα αγγεία. Η σκληρυντική χολαγγειίτιδα είναι η πιο συχνή μορφή. Χαρακτηρίζεται από τις αλληλοδιάδοχες στενώσεις και διατάσεις των ενδοηπατικών χοληφόρων, που προσδίδουν «κομβολοειδή» εικόνα. Ενδέχεται να προσβληθούν επίσης τα εξωηπατικά χοληφόρα και η χοληδόχος κύστη.
Στην πρωτοπαθή χολική κίρρωση (PBC), απαντάται η χρόνια εκφυλιστική μη πυώδης χολαγγειίτιδα, η οποία συνήθως προσβάλλει τα ενδοηπατικά χοληφόρα. Αυτά ακολουθούν επιμήκη πορεία και παρατηρείται ερήμωση των παράπλευρων κλάδων («δένδρο χωρίς κλαδιά»). Η λιθίαση των χοληφόρων είναι υπεύθυνη για την αποφρακτικού τύπου μικροβιακή χολαγγειίτιδα, η οποία χαρακτηρίζεται από τη διάταση των ενδοηπατικών χοληφόρων 2ης και 3ης τάξεως.
Σύνδρομο Mirizzi: Αποτελεί σπάνια αιτία καλοήθους αποφρακτικού ικτέρου και εμφανίζεται με συχνότητα 0,6% επί του συνολικού αριθμού των ασθενών με χολολιθίαση που υποβάλλεται σε χειρουργική επέμβαση.
Παράγοντες που συμβάλλουν στην εκδήλωση του συνδρόμου είναι: οι ανατομικές ανωμαλίες και παραλλαγές της πορείας, της θέσης και του μήκους του κυστικού πόρου. Απαραίτητη προϋπόθεση είναι η λιθίαση της χοληδόχου κύστης με χαρακτηριστικό εύρημα την παρουσία ενσφηνωμένου λίθου στο θύλακα του Hartmann (τύπος α) ή λίθος-εκμαγείο της χοληδόχου κύστης (τύπος β) ή λίθος ενσφηνωμένος στον κυστικό πόρο (τύπος γ). Μια τέτοια κατάσταση είναι σαφές ότι οδηγεί σε ύδρωπα, οξεία χολοκυστίτιδα, εμπύημα και ρίκνωση της χοληδόχου κύστης.
Υπό τις ανωτέρω συνθήκες ασκείται εξωτερική πίεση επί του κοινού ηπατικού πόρου, προκαλούμενη από τον ενσφηνωμένο λίθο και την οιδηματώδη χοληδόχο κύστη, με αποτέλεσμα την εκδήλωση αποφρακτικού ικτέρου.
Ιδιαίτερα ενδιαφέρουσα επιπλοκή του συνδρόμου είναι η δημιουργία χολο-χοληφόρου συριγγίου, δηλαδή η επικοινωνία μεταξύ της χοληδόχου κύστης και του ηπατοχοληδόχου πόρου. Ο μηχανισμός σχηματισμού του συριγγίου καταγράφεται ως εξής:
Η συνεχής πίεση του λίθου στον αυχένα ή στο θύλακο της χοληδόχου κύστης σε συνδυασμό με τη χρόνια φλεγμονή, αρχικά προκαλούν ισχαιμία και μετέπειτα εξέλκωση του τοιχώματος της χοληδόχου κύστης. Το τοίχωμα της τελευταίας, που συνέχεται στενά με αυτό του κοινού ηπατικού πόρου, μετά την αρχική εξέλκωση διατιτραίνεται από χολόλιθο που προσπαθεί να βρει κάποια διέξοδο. Στη συνέχεια, και εφόσον η πίεση προς το ευάλωτο τοίχωμα του κοινού ηπατικού πόρου συνεχίζεται, διατιτραίνεται και ο τελευταίος, και προκαλείται έτσι το χολο-χοληφόρο συρίγγιο. Σ’ αυτή την περίπτωση, αλλάζει ολόκληρο το παθολογοανατομικό και παθοφυσιολογικό υπόστρωμα του αποφρακτικού ικτέρου, αφού ενδεχομένως χολόλιθοι θα υπάρχουν μέσα στο χοληδόχο πόρο, ενώ το τοίχωμα του ηπατοχοληδόχου πόρου είναι διαβρωμένο και έχει ιστικό έλλειμμα.
Η προεγχειρητική διάγνωση είναι ιδιαίτερα δύσκολη. Η ERCP αποτελεί σίγουρα τη μέθοδο εκλογής για τη διάγνωση του συνδρόμου. Τα ακτινολογικά ευρήματα που συνηγορούν στη διάγνωση του συνδρόμου, είναι: 1) η μη σκιαγράφηση της χοληδόχου κύστης, 2) η μικρού βαθμού διάταση του κοινού ηπατικού πόρου, 3) η ύπαρξη εξωτερικού κενού πληρώσεως του κοινού ηπατικού πόρου στο σημείο άσκησης εξωτερικής πίεσης από τον ενσφηνωμένο λίθο και 4) η μικρού βαθμού απώθηση του ηπατοχοληδόχου πόρου προς τη μέση γραμμή.
Η θεραπεία του συνδρόμου Mirizzi είναι αμιγώς χειρουργική. Κατά την εγχείρηση, η σωστή γνώση του συνδρόμου και οι επιμελείς χειρισμοί οδηγούν στην επακριβή διάγνωση και την ασφαλή θεραπευτική επίλυση του προβλήματος.
Παρασιτικές νόσοι: Η εχινόκοκκος κύστη του ήπατος δεν προκαλεί σημαντικές αλλαγές στα χοληφόρα, εκτός από την απώθηση, εφόσον έχει μεγάλες διαστάσεις. Ενδέχεται, όμως, να σημειωθεί ρήξη στα χοληφόρα και να προκληθεί αποφρακτικός ίκτερος από τις «θυγατέρες κύστεις». Η ασκαρίδα, η fasciola hepatica και ο clonorchis sinensis ενοχοποιούνται για το σχηματισμό της ενδοηπατικής λιθίασης των χοληφόρων.
Ευρήματα της ΕRP από το πάγκρεας
Φυσιολογική παγκρεατογραφία: Ο μείζων παγκρεατικός πόρος (Wirsung) έχει μήκος περίπου 20-30 cm και ακολουθεί μια εγκάρσια πορεία από τα δεξιά και κάτω προς τα αριστερά και πάνω από τη σπονδυλική στήλη. Η πορεία του προσομοιάζει με το σχήμα ενός πιστολιού. Ο μείζων παγκρεατικός πόρος υποδέχεται συνήθως 18-20 κλάδους υπό ορθή γωνία και μερικές φορές ένα μεγαλύτερο κλάδο από την αγκιστροειδή απόφυση. Στην παγκρεατογραφία πρέπει να απεικονίζονται και οι παράπλευροι κλάδοι 1ης και 2ης τάξης.Το εύρος του πόρου λεπταίνει προοδευτικά κατά την πορεία του προς την ουρά. Στην περιοχή της κεφαλής η διάμετρος του πόρου είναι 5 mm (3,8 – 6,1), στο σώμα είναι 3,5 mm (2,3 – 4,3) και στην ουρά 2,4 mm (2 – 2,9). Με την προϊούσα αύξηση της ηλικίας, ο παγκρεατικός πόρος διευρύνεται.
Ο ελάσσων παγκρεατικός πόρος (Santorini) εκβάλλει είτε στο μείζονα παγκρεατικό πόρο ή στη μικρή θηλή, που βρίσκεται 2 cm προς τα άνω και έσω της μείζονος θηλής. Ο πόρος του Santorini παροχετεύει συνήθως το άνω και πρόσθιο τμήμα της κεφαλής του παγκρέατος.
Η διαμόρφωση του πόρου του Wirsung και του πόρου του Santorini καθώς επίσης η επικοινωνία τους, παρουσιάζει πολλές παραλλαγές, που εξηγούνται εν πολλοίς από την εμβρυολογική τους καταβολή.
Οι πιθανές παραλλαγές των πόρων κατατάσσονται σε δύο μεγάλες ομάδες. Η πρώτη ομάδα περιλαμβάνει τις περιπτώσεις όπου κυριαρχεί ο πόρος του Wirsung και μόλις διαγράφεται ο πόρος τους Santorini, ενώ στη δεύτερη ομάδα κυριαρχεί ο πόρος του Santorini και υπολείπεται ο πόρος του Wirsung.
Σε ποσοστό 90% των ανθρώπων ο πόρος του Wirsung αποτελεί το κύριο εκφορητικό σύστημα του παγκρέατος. Αυτός ενδέχεται να εκβάλλει από κοινού μαζί με το χοληδόχο πόρο στην τελική κοινή λήκυθο (τύπος Ι) ή κατευθείαν στο δωδεκαδάκτυλο, στην μεγάλη θηλή του Vater, παράλληλα με το χοληδόχο πόρο (τύπος ΙΙ). Στην κατηγορία αυτή ο πόρος του Santorini ενδέχεται να παρουσιάζει τις εξής τέσσερις μορφές:
- Ο πόρος του Santorini επικοινωνεί με τον πόρο του Wirsung και εκβάλλει στη μικρή θηλή. Ο τύπος αυτός αποτελεί την πιο συχνή μορφή και απαντάται σε ποσοστό 45% των ανθρώπων. Υπάρχουν δυο ενδεχόμενα: 1) Η επικοινωνία του πόρου του Santorini με τον πόρο του Wirsung είναι ευρύτερη από εκείνη της μικρής θηλής, οπότε το παγκρεατικό υγρό ρέει παλίνδρομα προς τον πόρο του Wirsung και 2) η εκβολή του πόρου του Santorini στη μικρή θηλή είναι ευρύτερη από την επικοινωνία με τον πόρο του Wirsung, οπότε το παγκρεατικό υγρό ρέει μέσω του πόρου του Santorini κατευθείαν προς το δωδεκαδάκτυλο.
- Ο πόρος του Santorini αποτελεί κλάδο του πόρου του Wirsung, χωρίς να εκβάλλει στο δωδεκαδάκτυλο. Απαντάται με συχνότητα 27%.
- Ο πόρος του Santorini αποτελεί ξεχωριστό κλάδο που εκβάλλει στη μικρή θηλή και παροχετεύει μέρος της κεφαλής του παγκρέατος. Δεν επικοινωνεί με τον πόρο του Wirsung. Απαντάται με συχνότητα 10%.
- Ελλείπει τελείως ο πόρος του Santorini και ο πόρος του Wirsung είναι ο μοναδικός πόρος. Ο τύπος αυτός απαντάται με συχνότητα 8%. Ενδέχεται να υπάρχει η μικρή θηλή επί πλήρους απουσίας του πόρου του Santorini.
Σε ποσοστό 10% των ανθρώπων ο πόρος του Santorini αποτελεί το κύριο εκφορητικό σύστημα του παγκρέατος. Στις περιπτώσεις αυτές ο πόρος του Wirsung δύναται να έχει τις ακόλουθες τρεις μορφές:
- Ο πόρος του Wirsung εκβάλλει στη μεγάλη θηλή, επικοινωνεί με τον πόρο του Santorini, αλλά υπολείπεται σημαντικά αυτού.
- Ο πόρος του Wirsung δεν επικοινωνεί με τον πόρο του Santorini. Εκβάλλει μαζί με το χοληδόχο πόρο στη μεγάλη θηλή. Η κατάσταση αυτή αποτελεί το διαχωρισμένο πάγκρεας (Pancreas Divisum) και απαντάται σε συχνότητα 8%. Ο όρος «διαχωρισμένο» («Divisum») αναφέρεται μόνο στο εκφορητικό σύστημα και δεν υπάρχει σαφής διαχωρισμός του παρεγχύματος της κοιλιακής και της ραχιαίας μοίρας του παγκρέατος.
- Ο πόρος του Wirsung ελλείπει τελείως ή αποτελεί ένα μικρό κλάδο του πόρου του Santorini, χωρίς να εκβάλλει στη μεγάλη θηλή.
Από πρόσφατες κλινικές μελέτες διαπιστώθηκε ότι το διαχωρισμένο πάγκρεας απαντάται συχνότερα στην οξεία ιδιοπαθή παγκρεατίτιδα (50%) και στην οξεία λιθιασική παγκρεατίτιδα (23,7%), απ’ ό,τι στην ομάδα ελέγχου. Για το λόγο αυτό, έχει ενοχοποιηθεί ως προδιαθεσικός παράγοντας της οξείας παγκρεατίτιδας.
Μια άλλη ανατομική παραλλαγή είναι το δακτυλιοειδές πάγκρεας (Pancreas anulare), το οποίο εκδηλώνεται κλινικά με συμπτωματολογία στένωσης του δωδεκαδακτύλου. Η προεγχειρητική διάγνωση οριστικοποιείται με την ERCP και η θεραπεία είναι αμιγώς χειρουργική.
Οξεία παγκρεατίτιδα: Η οξεία παγκρεατίτιδα εκδηλώνεται συχνότερα σε ασθενείς με λιθίαση των χοληφόρων αγγείων. Αιτιοπαθογενετικά αποδίδεται στην απόφραξη της κοινής τελικής ληκύθου από ενσφηνωμένο λίθο. Η άποψη αυτή υιοθετείται περισσότερο, όταν ο κύριος παγκρεατικός πόρος δεν παροχετεύεται προς τη μικρή θηλή, διαμέσου του επικουρικού πόρου του Santorini.Εφόσον τα κλινικά, βιοχημικά και απεικονιστικά ευρήματα θέτουν τη ισχυρή υποψία της λιθιασικής παγκρεατίτιδας, επιχειρείται η ERCP και ενδεχομένως η σφιγκτηροτομή, για την απομάκρυνση του χολολίθου που προκαλεί την απόφραξη. Με τη θεραπευτική αυτή τακτική, η νόσος επιδεικνύει πιο ήπια και ομαλή πορεία. Για την αποφυγή των επιπλοκών και της επιβάρυνσης της παγκρεατίτιδας, πρέπει να αποφεύγεται επιμελώς η απεικόνιση του παγκρεατικού πόρου (ERP). Στις παγκρεατίτιδες άλλης αιτιολογίας και προπαντός της αλκοολικής, η ένδειξη για ERCP και σφιγκτηροτομή είναι διφορούμενη.
Χρόνια παγκρεατίτιδα: Η διάγνωση της χρόνιας παγκρεατίτιδας κατά κανόνα οριστικοποιείται με το υπερηχογράφημα, την αξονική τομογραφία και τις λειτουργικές δοκιμασίες του παγκρέατος. Η ERCP στη χρόνια παγκρεατίτιδα έχει ένδειξη, όταν σχεδιάζονται ενδοσκοπικές θεραπευτικές τεχνικές και εφόσον αναμένεται να ληφθούν αποφάσεις αναφορικά με τη χειρουργική θεραπεία της νόσου.Σύμφωνα με την ταξινόμηση του Cambridge (1984), με βάση τα ακτινομορφολογικά ευρήματα από την ERCP, η χρόνια παγκρεατίτιδα κατηγοριοποιείται σε τρεις βαθμούς:
Βαθμός Ι: Αλλοιώσεις σε λιγότερους από τρεις παράπλευρους κλάδους.
Βαθμός ΙΙ: Αλλοιώσεις σε περισσότερους από τρεις παράπλευρους κλάδους και στο μείζονα παγκρεατικό πόρο.
Βαθμός ΙΙΙ: Παράλληλα με τις αλλοιώσεις του βαθμού ΙΙ, ανευρίσκονται: κύστεις μεγαλύτερες από 10 mm, λιθίαση του πόρου, στενώσεις, αποτιτανώσεις, μεγάλη διάταση των πόρων με ανώμαλο περίγραμμα και προσβολή γειτονικών οργάνων.
Η εστιακή χρόνια παγκρεατίτιδα απαντάται σε ποσοστό 10% των ασθενών με ευρήματα χρόνιας παγκρεατίτιδας. Συχνότερα εντοπίζεται στην περιοχή της ουράς.
Μια ειδική μορφή παγκρεατίτιδας είναι εκείνη που περιορίζεται στην κεφαλή του παγκρέατος και ειδικότερα στην αύλακα που σχηματίζεται μεταξύ του δωδεκαδακτύλου και της κεφαλής του παγκρέατος (Groove ή Rinnen Pancreatitis). Η διαφοροδιάγνωση της εστιακής αυτής παγκρεατίτιδας από το αδενοκαρκίνωμα της κεφαλής του παγκρέατος είναι δύσκολη, ακόμα και με τις σύγχρονες απεικονιστικές μεθόδους.
Καρκίνος του παγκρέατος: Κύρια ένδειξη για ERCP είναι η υποψία για καρκίνο του παγκρέατος, όταν το υπερηχογράφημα, η αξονική, η μαγνητική τομογραφία και το ενδοσκοπικό υπερηχογράφημα αναδεικνύουν φυσιολογικά ή διφορούμενα ευρήματα. Υπολογίζεται ότι 90% των καρκινωμάτων του παγκρέατος εκπορεύεται από το επιθήλιο του κύριου παγκρεατικού πόρου. Με την ERCP απεικονίζονται ακτινολογικά μεταβολές στη διάμετρο, στην πορεία και στο περίγραμμα του παγκρεατικού πόρου και διαγιγνώσκεται έμμεσα ο καρκίνος του παγκρέατος. Σε 2/3 των ασθενών απεικονίζονται παθολογικά ευρήματα από τη σκιαγράφηση του χοληδόχου πόρου, επειδή περιβάλλεται ή διηθείται από το παρακείμενο νεόπλασμα.Η διαγνωστική ακρίβεια της ERCP στον καρκίνο του παγκρέατος είναι εξαιρετικά μεγάλη και υπερβαίνει εκείνη των άλλων απεικονιστικών εξετάσεων, όπως του υπερηχογραφήματος (κλασικού και ενδοσκοπικού), της αξονικής και της μαγνητικής τομογραφίας. Η ευαισθησία της μεθόδου υπερβαίνει το 95%. Ωστόσο, μόνο σε σπάνιες περιπτώσεις γίνεται διάγνωση των ενδοκρινών όγκων του παγκρέατος με την ERCP, γιατί αυτοί δεν επικοινωνούν με το εκφορητικό σύστημα του οργάνου.
Κατά την απεικόνιση του παγκρεατικού πόρου σε ασθενείς με καρκίνο του παγκρέατος, αναγνωρίζονται χαρακτηριστικοί τύποι μεταβολών, οι συνηθέστεροι των οποίων είναι:
- Αποκοπή του πόρου.
- Στένωση με ή χωρίς προστενωτική διάταση του πόρου.
- Νεκρωτικός τύπος με σχηματισμό κοιλότητας.
- Προοδευτική λέπτυνση του πόρου με κωνοειδή απόληξη.
Εφόσον διηθείται και ο χοληδόχος πόρος, έχουμε στένωση και των δύο πόρων οπότε τότε έχουμε το λεγόμενο «Double Duct Sign».
Επιπλοκές
Η ERCP αποτελεί μια από τις σημαντικότερες κατακτήσεις της ενδοσκόπησης. Αποτέλεσε αφετηρία εντυπωσιακών εξελίξεων και δίκαια χαρακτηρίζεται ως ένα εντυπωσιακό ποιοτικό «άλμα» στη σύγχρονη ιατρική διαγνωστική και θεραπευτική των παθήσεων των χοληφόρων αγγείων και του παγκρέατος. Η μέθοδος παρουσιάζει τεκμηριωμένη κλινική ασφάλεια και χαρακτηρίζεται από καλή ανεκτικότητα και χαμηλά ποσοστά ανεπιθύμητων ενεργειών, τα οποία τεκμηριώνονται από τη διεθνή βιβλιογραφία και την ευρύτατη χρήση στις περισσότερες χώρες του κόσμου. Ωστόσο, ως μια επεμβατική μέθοδος, εφαρμοζόμενη σ’ έναν εξαιρετικά ευαίσθητο ανατομικό χώρο, συνοδεύεται από μικρό ποσοστό επιπλοκών.Οι επιπλοκές της ERCP συσχετίζονται άμεσα με την επιδεξιότητα και την εμπειρία του ενδοσκόπου καθώς και με την παρουσία, ή μη, υποκείμενης νόσου στο χολοπαγκρεατικό άξονα. Η άρτια υποδομή, η άριστη στελέχωση, η υψηλή εξειδίκευση του παραϊατρικού και νοσηλευτικού προσωπικού, ο πλούσιος ιατροτεχνολογικός εξοπλισμός και η απαρέγκλιτη τήρηση αυστηρών προδιαγραφών και κανόνων ασφαλείας, όλα αυτά αποτελούν ουσιαστικούς παράγοντες για την ελαχιστοποίηση των επιπλοκών που συνοδεύουν την ERCP
Στα πρώτα χρόνια εφαρμογής της μεθόδου, το ποσοστό των επιπλοκών ήταν 2,3%–2,4 % και της θνητότητας 0,1%. Σε πιο πρόσφατες κλινικές μελέτες, με την ευρεία εφαρμογή της μεθόδου, τη βελτίωση της τεχνικής και την απόκτηση ικανής εμπειρίας, το ποσοστό των συνολικών επιπλοκών μειώθηκε σε 0,8% και της θνητότητας σε 0,05%.
Οι συχνότερες επιπλοκές της ERCP είναι: η οξεία χολαγγειίτιδα, η οξεία παγκρεατίτιδα και η επιμόλυνση των ψευδοκύστεων του παγκρέατος.
Οι σηπτικές εκδηλώσεις από τα χοληφόρα αποτελούν τη συχνότερη αιτία θανάτου και τη δεύτερη σε σειρά επιπλοκή. Το ενδοσκόπιο και ο καθετήρας έγχυσης δεν είναι απόλυτα αποστειρωμένα, επειδή διέρχονται αναγκαστικά από τον ανώτερο πεπτικό σωλήνα. Έτσι μεταδίδονται εντερικά μικρόβια στο χοληφόρο δίκτυο, τα οποία προκαλούν τη χολαγγειίτιδα και τη σηψαιμία. Ωστόσο, η συχνότητα των χολαγγειίτιδων ελαττώνεται με την επιμελή απολύμανση των ενδοσκοπίων μετά από κάθε εξέταση και την τήρηση των κανόνων ασηψίας. Οι καθετήρες έγχυσης πρέπει να είναι μιας χρήσης.
Επί παρουσίας σημαντικής στένωσης στη κύρια χοληφόρο οδό, επιχειρείται η έγχυση σκιαγόνου ουσίας και η απεικόνιση των ενδοηπατικών χοληφόρων κεφαλικά της στένωσης, μόνο εφόσον υπάρχει η δυνατότητα της άμεσης παροχέτευσης της χολής ενδοσκοπικά, διαδερμικά διηπατικά ή χειρουργικά. Εάν παγιδευτεί σκιαγραφικό υλικό στα κεντρικά χοληφόρα αγγεία, αναπτύσσεται σχεδόν με βεβαιότητα πυώδης χολαγγειίτιδα (> 30%), η οποία εκδηλώνεται κλινικά μετά από λίγες ώρες με ρίγος και πυρετό. Για την αποφυγή της επιπλοκής αυτής, επιβάλλεται η κάλυψη του ασθενούς με ευρέος φάσματος αντιβιοτικά και η άμεση άρση του αιτίου της απόφραξης. Πρέπει να τονιστεί ότι τα αντιβιοτικά από μόνα τους δεν υποκαθιστούν την άρση του κωλύματος και δεν αποτρέπουν την αποφρακτική χολαγγειίτιδα.
Η οξεία παγκρεατίτιδα είναι η πιο συχνή επιπλοκή μετά από ERCP και εκδηλώνεται κλινικά με πόνο, λευκοκυττάρωση και υπεραμυλασαιμία. Η μεγαλύτερη ενζυμική αύξηση της αμυλάσης παρατηρείται 90 λεπτά μετά την έγχυση της σκιαγόνου ουσίας στον παγκρεατικό πόρο. Η μετά ERCP παγκρεατίτιδα πρέπει να διακρίνεται από την ασυμπτωματική αντιδραστική υπεραμυλασαιμία, η οποία απαντάται σε ποσοστό 30%-75% των ασθενών που υποβάλλονται σε διαγνωστική ERCP Στις περιπτώσεις αυτές, η τιμή της αμυλάσης αποκαθίσταται σε φυσιολογικά επίπεδα την επόμενη ημέρα, χωρίς καμία θεραπεία. Ας σημειωθεί επίσης ότι τα κοιλιακά άλγη, που εμφανίζονται μετά την εξέταση, οφείλονται συνήθως στη διάταση των εντέρων από τον αέρα που χορηγείται κατά την εξέταση, ιδιαίτερα όταν αυτή είναι εργώδης και χρονικά παρατεταμένη.
Η συχνότητα της οξείας παγκρεατίτιδας συνδέεται άμεσα με την έγχυση μεγάλης ποσότητας σκιαγόνου ουσίας στον παγκρεατικό πόρο, ιδιαίτερα όταν αυτή γίνεται με μεγάλη πίεση και προκύπτει παρεγχυμογραφία. Για το λόγο αυτό, η έγχυση της σκιαγόνου ουσίας πρέπει να γίνεται υπό συνεχή ακτινοσκοπικό έλεγχο, σε μικρές επαναλαμβανόμενες ποσότητες και με μικρή πίεση. Η χορήγηση τερματίζεται υποχρεωτικά μόλις απεικονισθούν οι παράπλευροι κλάδοι στην περιοχή της κεφαλής του παγκρέατος.
Κατά τη σκοπούμενη προσπάθεια εκλεκτικής σκιαγράφησης των χοληφόρων, συμβαίνει συχνά να απεικονίζεται μόνο ο παγκρεατικός πόρος. Η επαναληπτική σκιαγράφηση του παγκρεατικού πόρου πρέπει να αποφεύγεται, γιατί προδιαθέτει σε παγκρεατίτιδα. Στην πράξη, μετά τη σκιαγράφηση των πρώτων 1-3 cm του παγκρεατικού πόρου, διακόπτεται η χορήγηση και αναμένεται η πλήρης απορροή της σκιαγόνου ουσίας προς το δωδεκαδάκτυλο. Στη συνέχεια, επιχειρείται νέα προσπάθεια παλίνδρομης χολαγγειογραφίας.
Η χορήγηση κορτικοειδών σε ασθενείς με γνωστή αλλεργία στα σκιαγραφικά μέσα αποτρέπει ενδεχομένως την εμφάνιση οξείας παγκρεατίτιδας. Η σωματοστατίνη και τα ανάλογά της δεν αποδείχθηκε ότι ελαττώνουν αξιόλογα τη συχνότητα των επιπλοκών μετά την ERCP
Η πλήρωση των ψευδοκύστεων του παγκρέατος με σκιαγραφικό υλικό ενδέχεται να οδηγήσει σε επιμόλυνση και βαριές σηπτικές εκδηλώσεις, εξαιτίας της βραδείας αποβολής του υλικού από την ψευδοκύστη. Η αναγνώριση των ασθενών με ψευδοκύστη γίνεται με υπερηχογράφημα, που προηγείται της ERCP Η σκιαγράφηση της ψευδοκύστης επιχειρείται μόνο λίγο πριν από την προγραμματισμένη χειρουργική επέμβαση. Η εκδήλωση πυρετού σε ασθενή με ψευδοκύστη που σκιαγραφήθηκε κατά την ERCP αποτελεί ένδειξη για πρώιμη χειρουργική επέμβαση.
Επίκριση
Η ERCP αποτελεί μια εδραιωμένη εφαρμογή της ενδοσκόπησης και είναι διεθνώς αναγνωρισμένη ως μία αποφασιστική πρόοδος στην αντιμετώπιση των παθήσεων του χολοπαγκρεατικού άξονα. Η μέθοδος έχει αξεπέραστη πολύχρονη αποδεδειγμένη αποτελεσματικότητα και ασφάλεια στην κλινική πρακτική. Τα αποτελέσματα των μακροχρόνιων πολυκεντρικών μελετών επιβεβαιώνουν αδιαμφισβήτητα την πολύπλευρη συμβολή της και τον ευεργετικό ρόλο της στις παθήσεις του ήπατος, των χοληφόρων και του παγκρέατος.Η MRCP αποτελεί μια μη επεμβατική μέθοδο απεικόνισης του χοληφόρου δικτύου και του εκφορητικού συστήματος του παγκρέατος. Οι εντυπωσιακές τεχνολογικές εξελίξεις στον τομέα αυτό παρέχουν τη δυνατότητα απεικόνισης, με αξιοθαύμαστη ακρίβεια, των φυσιολογικών και παθολογικών καταστάσεων στα χοληφόρα αγγεία και στον παγκρεατικό πόρο. Η μέθοδος υλοποιείται χωρίς σκιαγραφικό υλικό και είναι δυνατόν να εφαρμοστεί ακόμα και στους ασθενείς εκείνους στους οποίους για τεχνικούς λόγους αποτυγχάνει η ERCP. Η ευαισθησία της μεθόδου ανέρχεται σε 81%, η ειδικότητα σε 92% και η συνολική διαγνωστική ακρίβεια φθάνει το 87%.
ERCP
Η ενδοφλέβια χολαγγειογραφία, με την τεχνολογική βελτίωση των ακτινολογικών μηχανημάτων και τη χρήση ασφαλέστερων σκιαγραφικών ουσιών, απεικονίζει αξιόπιστα το φυσιολογικό χοληφόρο δίκτυο με ειδικότητα που φθάνει το 96%, ενώ η ευαισθησία της μεθόδου στην ανάδειξη των παθολογικών ευρημάτων είναι μόνο 60%.
Η διαδερμική διηπατική χολαγγειογραφία αποτελεί εναλλακτική λύση έναντι της ERCP στους ικτερικούς ασθενείς και εκτελείται με επιτυχία σε ποσοστό 95 – 100% των ασθενών. Δεν χρησιμοποιείται ευρέως, λόγω του υψηλού ποσοστού των επιπλοκών (αιμορραγία, χολοπεριτόναιο).
Το κλασικό υπερηχογράφημα διακρίνεται για τη μικρή ευαισθησία στη διάγνωση της χοληδοχολιθίασης. Ωστόσο, το ενδοσκοπικό υπερηχογράφημα έχει την ίδια διαγνωστική ακρίβεια με την ERCP. Δεν είναι, όμως, ευρέως διαδεδομένο στην κλινική πράξη, επειδή στερείται θεραπευτικών δυνατοτήτων, όπως της σφιγκτηροτομής και της ενδοσκοπικής αφαίρεσης των λίθων από το χοληδόχο πόρο.
Η ενδοσκοπική παγκρεατογραφία (ERP) αποτελεί την καλύτερη και ενδεχομένως τη μοναδική μέθοδο απεικόνισης των εκφορητικών πόρων του παγκρέατος. Η σκιαγράφηση του παγκρεατικού πόρου με την κατευθυνόμενη διαδερμική παρακέντηση υπό υπερηχογραφικό έλεγχο, δεν έχει εφαρμογή στην τρέχουσα κλινική πράξη. Η ERP αποτελεί την πιο αξιόπιστη μέθοδο διάγνωσης της χρόνιας παγκρεατίτιδας, ακόμα και στα πιο πρώιμα στάδια. Οι λειτουργικές δοκιμασίες επηρεάζονται μόνο σε μικρό βαθμό στην αρχική φάση της νόσου. Η ευαισθησία της ERP στη διάγνωση της χρόνιας παγκρεατίτιδας, όταν υπάρχει μόνο κλινική υποψία και ελλείπουν τα ευρήματα από τον υπόλοιπο εργαστηριακό έλεγχο, φθάνει το 94,4%. Η μεγαλύτερη, όμως, συμβολή της ERP στη χρόνια παγκρεατίτιδα έγκειται στο σχεδιασμό της χειρουργικής θεραπείας.Η ERP είναι η εξέταση με τη μεγαλύτερη ευαισθησία όχι μόνο για τις φλεγμονώδεις, αλλά και για τις νεοπλασματικές παθήσεις του παγκρέατος. Η ευαισθησία της ERP στη διάγνωση του καρκίνου του παγκρέατος φθάνει το 95%, ενώ η ειδικότητα της μεθόδου είναι 90%. Επί ισχυρής κλινικής υποψίας, η ERP είναι η μοναδική εξέταση που αναδεικνύει τον καρκίνο του παγκρέατος σε αρχικό στάδιο, όταν το μέγεθός του είναι μικρότερο από 2 cm, όταν δεν έχει δώσει λεμφαδενικές μεταστάσεις καθώς και όταν δεν έχει διηθήσει παρακείμενα όργανα. Η αρχική ευφορία αναφορικά με την αναμενόμενη καλύτερη πρόγνωση των ασθενών αυτών, δυστυχώς, δεν έχει επαληθευθεί στην κλινική πράξη.