Ο ιατρός Γεώργιος Κέκος, με εξειδίκευση στις ενδοσκοπήσεις του γαστρεντερικού συστήματος, πραγματοποιεί με άψογο τρόπο όλες τις διαγνωστικές και θεραπευτικές μεθόδους για τη διάγνωση και τη θεραπεία των κιρσών του οισοφάγου. Έχει μεγάλη εμπειρία στην ενδοσκοπική επίσχεση ακόμα και των πιο σύνθετων και πολύπλοκων περιπτώσεων αιμορραγιών από τους κιρσούς, χωρίς να απαιτηθεί χειρουργείο.
Εμπιστευθείτε μας το πρόβλημά σας για μια αποτελεσματική και οριστική διευθέτηση με σύγχρονες μεθόδους θεραπείας, χωρίς χειρουργείο. Η υψηλή μας επιστημονική κατάρτιση και η πολύχρονη εμπειρία εγγυώνται την άριστη λύση.
Ο ιατρός δέχεται και εξετάζει τους ασθενείς στο ιατρείο του, επί της οδού Κερασούντος, αριθμός 4, στην Αθήνα. Συνεργάζεται με όλες τις ιδιωτικές ασφαλιστικές εταιρείες και, όταν χρειάζεται, νοσηλεύει τους ασθενείς σε σύγχρονες ιδιωτικές κλινικές που είναι συμβεβλημένες και με το ΕΟΠΥΥ.
Για περισσότερες πληροφορίες επικοινωνήστε μαζί μας στο τηλέφωνο
2107486937
ΠΕΡΙΕΧΟΜΕΝΑ
- Εισαγωγή
- Ταξινόμηση
- Παθοφυσιολογία
- Διάγνωση
- Ενδοσκοπικά στίγματα
- Σκληροθεραπεία
- Ενδοσκοπική απολίνωση
- Επιπωματισμός με αεροθάλαμους
- Αγγειοδραστικά φάρμακα
- TIPSS
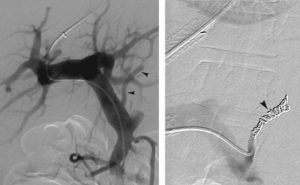
- Διαδερμικός διηπατικός εμβολισμός
- Χειρουργική θεραπεία
- Γαστρικοί κιρσοί
- Προφυλακτική θεραπεία κιρσών
- Αξιολόγηση θεραπευτικών μεθόδων
- Επίλογος
Εισαγωγή
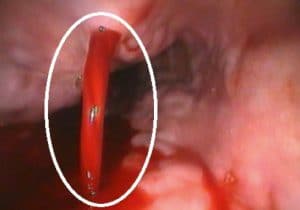
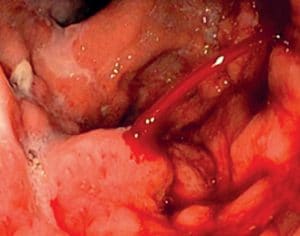
Η κιρσορραγία είναι μια από τις πλέον επείγουσες καταστάσεις των παθήσεων του πεπτικού συστήματος. Αποτελεί τη βαρύτερη και συχνότερη θανατηφόρο επιπλοκή της πυλαίας υπέρτασης, που απαιτεί την έγκαιρη και αποτελεσματική αντιμετώπιση, δεδομένου ότι η παρουσία της επηρεάζει σημαντικά -έμμεσα ή άμεσα- την πρόγνωση και τη θνητότητα των ασθενών.
Η αντιμετώπιση της κιρσορραγίας εξακολουθεί και σήμερα να αποτελεί ένα ιδιαίτερα αμφιλεγόμενο θέμα της ιατρικής, όπου χειρουργοί, γαστρεντερολόγοι, ενδοσκόποι, ηπατολόγοι και επεμβατικοί ακτινολόγοι επιχειρούν με διαφορετικούς τρόπους, πολλές φορές ανταγωνιστικά μεταξύ τους, να επιτύχουν τα καλύτερα θεραπευτικά αποτελέσματα.
Από τον όγκο, όμως, των δημοσιευμένων εργασιών τα συναγόμενα συμπεράσματα παρουσιάζονται σε πολλά σημεία αντικρουόμενα, με αποτέλεσμα να επικρατεί σύγχυση και ασάφεια για το ποιά τελικά θα πρέπει να είναι η κατάλληλη τακτική στην αντιμετώπιση των αιμορραγούντων κιρσών του οισοφάγου και του στομάχου.
Θεωρητικά, η ιδανικότερη θεραπεία θα ήταν εκείνη που θα συνδύαζε τη μικρότερη νοσηρότητα εφαρμογής για τον ασθενή, με το υψηλότερο ποσοστό επισχέσεως της αιμορραγίας, την πλήρη εξάλειψη, ίσως και για πάντα, των κιρσών, με μείωση της πιθανότητας υποτροπής της αιμορραγίας, τόσο βραχυπρόθεσμα όσο και μακροπρόθεσμα, την ευκολότερη και αποτελεσματικότερη αντιμετώπιση τυχόν νέας υποτροπής της αιμορραγίας, την παράταση και βελτίωση της ποιότητας της ζωής, και τελικά του μικρού οικονομικού κόστους.
Τέτοια όμως αποτελεσματική θεραπεία που να είναι εφαρμόσιμη σε όλους τους ασθενείς με κιρσούς οισοφάγου-στομάχου δεν φαίνεται να υπάρχει. Και αυτό είναι αυτονόητο, δεδομένου ότι διαφέρει η αιτιολογία της πυλαίας υπερτάσεως, η βαρύτητα και η εξέλιξη της υποκειμένου ηπατικής βλάβης, μαζί κατά προέκταση και η επιβίωση.
Για την ευδοκίμηση των θεραπευτικών σχεδιασμών, επιβάλλεται η κιρσορραγία να αντιμετωπίζεται με όλα τα υπάρχοντα μέσα στην οξεία φάση της και επιπλέον, μετά την αρχική αιμόσταση, να εφαρμόζεται πρόγραμμα εκρίζωσης των κιρσών για την πρόληψη των υποτροπών και τη βελτίωση της επιβίωσης των ασθενών. Γίνεται επίσης προσπάθεια για την προφύλαξη από την εμφάνιση του πρώτου επεισοδίου της κιρσορραγίας.
Ταξινόμηση
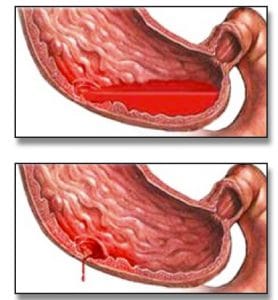
Ενεργός ονομάζεται η κιρσορραγία εκείνη κατά την οποία στην ενδοσκόπηση αναδεικνύεται ορατή εξαγγείωση αίματος από τον κιρσό. Σε αρκετές περιπτώσεις δεν υπάρχει ενεργός αιμορραγία, αλλά διαπιστώνονται αποδεικτικά σημεία πρόσφατης αιμορραγίας, όπως αίμα στις κρύπτες μεταξύ των κιρσών, θρόμβοι στο τοίχωμα των αγγείων ή πήγματα αίματος στο στομάχι. Τότε ομιλούμε για οξεία μη ενεργό αιμορραγία.
Η θνητότητα των ασθενών έχει σχέση με τη γενική κατάσταση, για το λόγο αυτό μάλιστα είναι απαραίτητη η προεγχειρητική εκτίμηση και ταξινόμησή τους κατά Child ή κατά Pugh (πίνακες 1 & 2). Φαίνεται ότι η δεύτερη ταξινόμηση είναι πιο αντικειμενική και προσφέρει μεγαλύτερες δυνατότητες στην εκτίμηση του ασθενούς.
Πίνακας 1: Ταξινόμηση ασθενών με κίρρωση, κατά Child (1964)
| Κριτήρια | Α Μικρός κίνδυνος | Β Μέτριος κίνδυνος | C Μεγάλος κίνδυνος |
| Χολερυθρίνη (mg / dl) | < 2,0 | 2,0 – 3,0 | > 3,0 |
| Λευκωματίνη(g/dl) | > 3,5 | 3,0 – 3,5 | < 3,0 |
| Ασκίτης | ΟΧΙ | Ελέγχεται | Δεν ελέγχεται |
| Εγκεφαλοπάθεια | ΟΧΙ | Ελαφρά | Προχωρηµένη |
| Θρέψη | Πολύ καλή | Καλή | Κακή |
Πίνακας 2: Ταξινόμηση ασθενών με κίρρωση – στάδια κατά Pugh (1973)
| Κριτήρια | 1 βαθμός | 2 βαθμοί | 3 βαθμοί* |
| Χολερυθρίνη (mg / dl) | < 2 | 2 – 3 | > 3 |
| Λευκωματίνη (g / dl) | > 3,5 | 3,0 – 3,5 | < 3,0 |
| Χρόνος προθρομβίνης (sec > μάρτυρα) |
1 – 4 | 4 – 6 | 6 |
| Ασκίτης | ΟΧΙ | Λίγος | Μέτριος |
| Εγκεφαλοπάθεια | ΟΧΙ | 1 – 2 βαθμού | 3 – 4 βαθμού |
| Για πρωτοπαθή χολική κίρρωση Χολερυθρίνη (mg / dl) |
1 – 4 | 4 – 10 | 10 |
*Τα αναφερόμενα στην πρώτη στήλη στοιχεία βαθμολογούνται με 1, στη δεύτερη στήλη με 2 και στην τρίτη με 3 βαθμούς. Επομένως, ανάλογα με το άθροισμα των βαθμών, κάθε ασθενής ταξινομείται σε στάδιο Α, Β και C. A=5-7 βαθμοί, Β=8-9 βαθμοί, C =10-15 βαθμοί.
Έχει υπολογιστεί ότι το 35% των ασθενών με κίρρωση ήπατος και οισοφαγογαστρικούς κιρσούς θα παρουσιάσει τουλάχιστον ένα επεισόδιο κιρσορραγίας στη ζωή του. Η άμεση θνητότητα της οξείας κιρσορραγίας κατά τις πρώτες εβδομάδες είναι αρκετά υψηλή, εάν ακολουθηθεί μόνο η συντηρητική θεραπεία. Αυτή προσεγγίζει το 30–50% και εξαρτάται σε σημαντικό βαθμό από την αιτία που προκάλεσε την πυλαία υπέρταση (ενδοηπατική, εξωηπατική), από την ηλικία του ασθενούς, το μέγεθος της αιμορραγίας, την ταχύτητα επίσχεσης της αιμορραγίας, την αντικατάσταση του απολεσθέντος αίματος και ακόμη από τη βαρύτητα της υποκείμενης ηπατικής νόσου.
Μεταξύ των ασθενών που επιβιώνουν από την πρώτη κιρσορραγία, ο κίνδυνος υποτροπής της αιμορραγίας ανέρχεται σε 30% στις πρώτες 6-8 εβδομάδες και περίπου σε 70% στο πρώτο έτος και μάλιστα σε βαθμό απειλητικό για τη ζωή.
Η αντιμετώπιση των ασθενών με οξεία αιμορραγία του πεπτικού και ιστορικό κιρσορραγίας από γαστροοισοφαγικούς κιρσούς, γίνεται με μεθόδους οι οποίες ταξινομούνται σε δύο βασικές κατηγορίες και οι οποίες χρησιμοποιούνται μεμονωμένα ή συνηθέστερα σε συνδυασμό.
Στην πρώτη κατηγορία υπάγονται οι μη αιματηρές μέθοδοι, που περιλαμβάνουν:
- Την ιατροφαρμακευτική υποστηρικτική αγωγή σε συνδυασμό με την αγωγή για την πρόληψη ή την αντιμετώπιση του ηπατικού κώματος.
- Τη χρήση σωλήνων με αεροθαλάμους για επιπωματισμό.
- Ουσίες που μειώνουν τη σπλαγχνική ροή αίματος και δι’ αυτής την πυλαία πίεση, όπως η βασοπρεσίνη, το οκτρεοτίδιο, η σωματοστατίνη, σε συνδυασμό ή όχι με ουσίες που αυξάνουν τον τόνο του κάτω οισοφαγικού σφιγκτήρα.
Στη δεύτερη κατηγορία υπάγονται οι αιματηρές μέθοδοι, στις οποίες περιλαμβάνονται αφενός οι μη εγχειρητικές, όπως είναι η ενδοσκοπική σκληροθεραπεία και απολίνωση των κιρσών, ο διαδερμικός διηπατικός εμβολισμός της στεφανιαίας φλέβας και η διασφαγιτιδική τοποθέτηση ενδοηπατικής πυλαιοσυστηματικής παρακαμπτήριας ενδοπρόθεσης (TIPSS) και, αφετέρου, οι διάφορες χειρουργικές τεχνικές. Τις τελευταίες χωρίζουμε σε δύο ομάδες: τις πυλαιοσυστηματικές αναστομώσεις και τις άμεσες εγχειρήσεις επί των κιρσών.
Παθοφυσιολογία
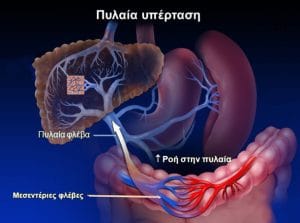
Η ολική ηπατική ροή αίματος ανέρχεται περίπου σε 1500 ml / min ή σε 25% της ολικής καρδιακής παροχής ανά λεπτό. Τα 2/3 του προσαγόμενου αίματος φέρονται από την πυλαία φλέβα και το 1/3 από την ηπατική αρτηρία. Η οξυγόνωση του ήπατος επιτυγχάνεται κατά 50% από την πυλαία φλέβα και κατά 50% από την ηπατική αρτηρία.
Η πίεση στην πυλαία κυκλοφορία εξαρτάται από τη σχέση P=F X R (όπου F=ροή, R=αντίσταση). Η πυλαία υπέρταση μπορεί να είναι το αποτέλεσμα είτε αυξήσεως του όγκου αίματος της πυλαίας κυκλοφορίας είτε αυξήσεως των αντιστάσεων παροχής. Φυσιολογικά, η πίεση στην πυλαία φλέβα κυμαίνεται από 7-11 mm Hg (10–15 cm στήλης ύδατος). Σε πυλαία υπέρταση, η πίεση αυξάνεται πάνω από 11 mm Hg, με μέσο όρο 20 mm Hg, ενώ μπορεί να φθάσει μέχρι 50–60 mm Hg.
Η μέση τιμή της πυλαίας ροής αίματος σε κιρρωτικούς ασθενείς, με επιπλοκές πυλαίας υπερτάσεως, ανέρχεται σε 30% των φυσιολογικών τιμών, ενώ κυμαίνεται από 0 – 700 ml / min. Η ηπατική αρτηριακή ροή είναι συνήθως παρόμοια αλλοιωμένη. Το αίμα στην πυλαία φλέβα κινείται βραδέως και σε σπάνιες περιπτώσεις η κατεύθυνση της ροής μπορεί να αντιστραφεί και η πυλαία να αποτελέσει όργανο αποχετεύσεως του αίματος από το ήπαρ.
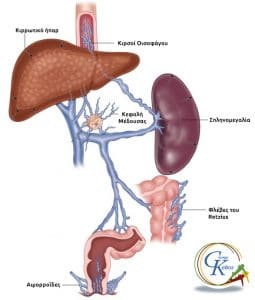
Η παρακώλυση της ροής του αίματος διαμέσου του ήπατος προκαλεί την δημιουργία της παράπλευρης επικοινωνίας μεταξύ της πυλαίας φλέβας και της συστηματικής αιματικής κυκλοφορίας. Με την κλιμακούμενη επιδείνωση των παθολογοανατομικών αλλοιώσεων, η πυλαία πίεση αυξάνεται μέχρι περίπου 30 mm Hg (40 cm H2O). Στην περίπτωση αυτή, αυξάνεται η ηπατική αντίσταση σε τέτοιο βαθμό ώστε η μεγαλύτερη ποσότητα της πυλαίας ροής εκτρέπεται διαμέσου της παράπλευρης κυκλοφορίας.
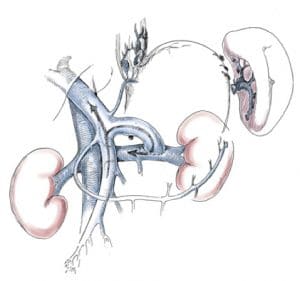
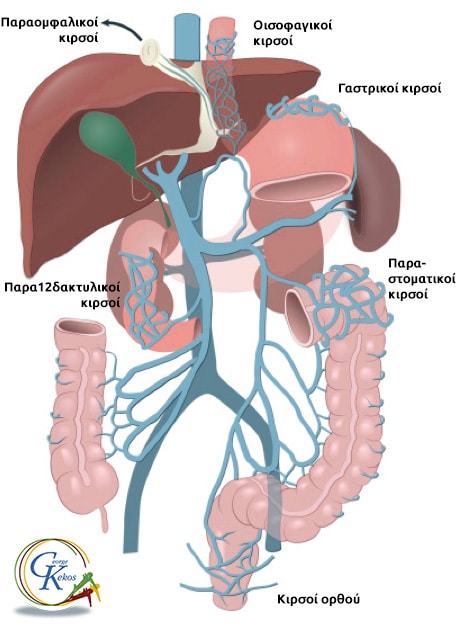
Οι παράπλευρες φλέβες που αποκτούν λειτουργικότητα σε περιπτώσεις πυλαίας υπέρτασης, ταξινομούνται σε δύο ομάδες:
Α. Στην πρώτη ομάδα κατατάσσονται οι φλέβες οι οποίες έχουν κεντρομόλο ροή, με κατεύθυνση προς το ήπαρ, αναπτύσσονται μόνο όταν τα ενδοηπατικά αγγεία είναι φυσιολογικά και η απόφραξη περιορίζεται στην πυλαία φλέβα. Σ’ αυτήν την περίπτωση, οι βοηθητικές φλέβες του Sappey, οι εν τω βάθει ηπατικές φλέβες, οι ηπατοκολικές και οι ηπατονεφρικές, οι διαφραγματικές και οι των συνδέσμων του ήπατος μεταφέρουν μέρος του αίματος της πυλαίας προς το ήπαρ.
Β. Στη δεύτερη ομάδα ανήκουν οι φλέβες με φυγόκεντρο από το ήπαρ ροή, με κατεύθυνση από την πυλαία προς τη συστηματική κυκλοφορία. Οι φλέβες αυτές είναι οι εξής:
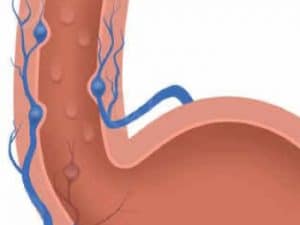
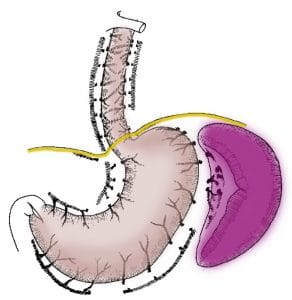
- Η στεφανιαία φλέβα του στομάχου (αριστερή γαστρική), η οποία συνδέεται με τις οισοφαγικές και αυτές με τους κλάδους της αζύγου και ημιαζύγου φλέβας, οι οποίες τελικά εκβάλλουν στην άνω κοίλη φλέβα.
- Οι άνω αιμορροϊδικές φλέβες, οι οποίες επικοινωνούν με τη μέση και κάτω αιμορροϊδική φλέβα και αποχετεύουν το φλεβικό αίμα διαμέσου της έσω λαγονίου στην κάτω κοίλη φλέβα.
- Οι ομφαλικές και παρομφαλικές φλέβες, οι οποίες επικοινωνούν με τις επιπολής φλέβες του κοιλιακού τοιχώματος και αναστομώνονται με τις άνω και κάτω επιγαστρικές φλέβες. Διάταση των φλεβών αυτών απαντά σε ποσοστό 22% των ασθενών με κίρρωση του ήπατος και η διάτασή τους γύρω από τον ομφαλό είναι γνωστή ως «κεφαλή της Μέδουσας». Το κεφαλικό τμήμα της ομφαλικής φλέβας ενδέχεται να παραμείνει ανοικτό στους ενήλικες ή να επανασηραγγοποιηθεί, δημιουργώντας το σύνδρομο Gruveilhier-Baumgarten.
- Οι οπισθοπεριτοναϊκές ή φλέβες του Retzius, οι οποίες σχηματίζονται από τη σύγκλιση των μεσεντερικών και περιτοναϊκών φλεβών και τελικώς αποχετεύουν το αίμα στην κάτω κοίλη φλέβα. Με τον τρόπο αυτό, συνδέεται φλεβικά ο οπισθοπεριτοναϊκός χώρος με το οπίσθιο κοιλιακό τοίχωμα.
Η θρόμβωση της σπληνικής φλέβας αποτελεί την αιτία περιοχικής σπληνικής υπερτάσεως και οδηγεί στη δημιουργία μεγάλης παράπλευρης κυκλοφορίας από το σπλήνα στο θόλο του στομάχου. Από εκεί το αίμα επανακάμπτει στο κύριο στέλεχος της πυλαίας φλέβας διαμέσου της στεφανιαίας φλέβας του στομάχου. Σε αυτή την περίπτωση υπάρχουν γαστρικοί κιρσοί, χωρίς την εμφάνιση οισοφαγικών κιρσών.
Έκτοποι κιρσοί απαντώνται επίσης κατά μήκος του πεπτικού σωλήνα, όπως στο δωδεκαδάκτυλο, τη νήστιδα, τον ειλεό, το κόλο, το ορθό, καθώς επίσης το περιτόναιο, το χοληφόρο δένδρο, τον κόλπο και την ουροδόχο κύστη.
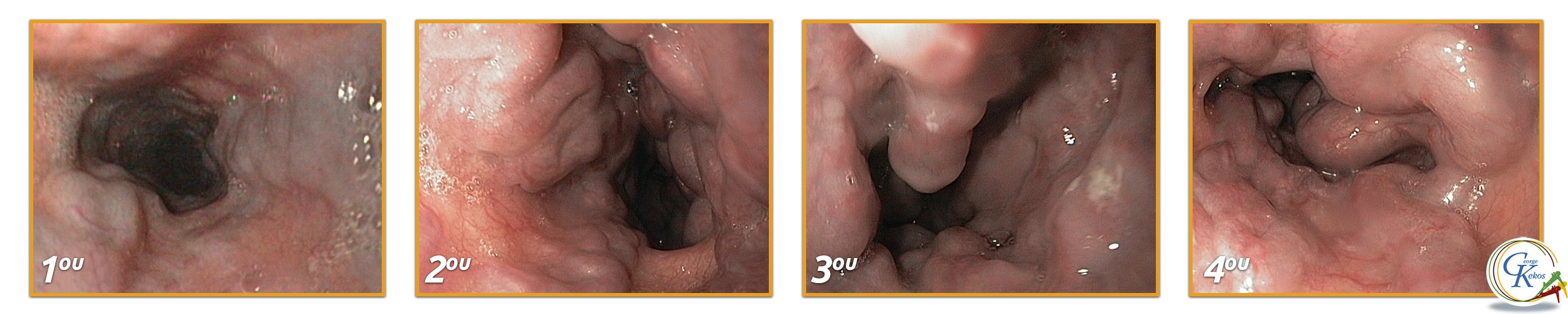
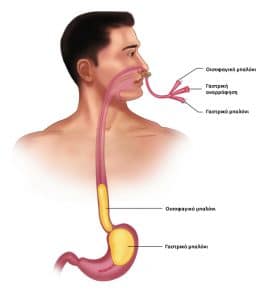
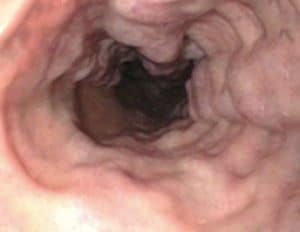
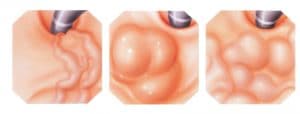
Με τη διόγκωση των φλεβών του οισοφάγου, το υποβλεννογόνιο φλεβικό πλέγμα αρχικά αυξάνεται σε μέγεθος και διευρύνεται. Σε μεταγενέστερα στάδια, καθώς η υποβλεννογόνια στοιβάδα εξαφανίζεται, οι διευρυμένες φλέβες προβάλλουν στον οισοφαγικό αυλό και είναι έκδηλες κατά την οισοφαγοσκόπηση.
Ο αιτιολογικός παράγοντας της πυλαίας υπέρτασης είναι καθοριστικός στο ποσοστό θνητότητας από αιμορραγία. Το ποσοστό είναι πολύ υψηλό σε ασθενείς με πυλαία υπέρταση που οφείλεται σε κίρρωση, παρά σε αυτούς με εξωηπατικό αίτιο. Περίπου 70% των ασθενών με κίρρωση ήπατος πεθαίνουν μέσα σε ένα χρόνο από την εκδήλωση του πρώτου επεισοδίου κιρσορραγίας.
Απαιτείται ένας ελάχιστος βαθμός πυλαίας υπέρτασης, που θεωρείται αναγκαίος για την ανάπτυξη μεγάλων οισοφαγικών κιρσών, με κίνδυνο αιμορραγίας. Ο βαθμός αυτός αντιστοιχεί σε διαφορική πίεση, μεταξύ της πυλαίας και της κάτω κοίλης φλέβας, ύψους 12 mm Hg (Portal Hepatic Vein Gradient, PHVG > 12 mm Hg).Η κιρσορραγία είναι το αποτέλεσμα της αιφνίδιας ρήξης του κιρσού, η οποία συντελείται όταν το τοίχωμα της φλέβας λεπτύνεται σημαντικά και η ενδοκιρσική αιματική πίεση αυξάνει απότομα πάνω από ένα κριτικό όριο.
Σύμφωνα με το νόμο του Laplace, η τοιχωματική πίεση είναι ανάλογη με το μέγεθος του κιρσού και αντιστρόφως ανάλογη με το πάχος του τοιχώματος. Το μεγάλο μέγεθος του κιρσού και η παρουσία των ερυθρών στιγμάτων αποτελούν παράγοντες κινδύνου για την εκδήλωση του πρώτου επεισοδίου μιας κιρσορραγίας. Ως αιτία της κιρσορραγίας ενοχοποιούνται επίσης οι εξελκώσεις του οισοφαγικού βλεννογόνου από ανάρροια και οισοφαγίτιδα.
Διάγνωση
Η φυσική πορεία και η θεραπεία της κιρσορραγίας διαφέρουν ουσιωδώς από εκείνες των άλλων αιμορραγιών του πεπτικού συστήματος. Η πρώιμη διάγνωση και η έγκαιρη έναρξη της θεραπείας είναι παράγοντες κεφαλαιώδους σημασίας για την ομαλή έκβαση και τη βελτίωση της επιβίωσης των ασθενών με αποδεδειγμένη κιρσορραγία.Σε κάθε ασθενή με αιμορραγία από το γαστρεντερικό σωλήνα και γνωστή ηπατοπάθεια ή άλλη πάθηση που μπορεί να οδηγήσει σε ανάπτυξη πυλαίας υπέρτασης, ως πιθανότερη αιτία της αιμορραγίας πρέπει να θεωρούνται οι κιρσοί. Επίσης, η σπληνομεγαλία αποτελεί ισχυρή ένδειξη για υποκείμενη πυλαία υπέρταση, χωρίς ωστόσο η απουσία της να την αποκλείει. Η συχνότητα της κιρσορραγίας στις δυτικές χώρες, όπου γίνεται μεγάλη κατανάλωση σε αλκοόλ, ανέρχεται σε 15% επί του συνολικού αριθμού των ασθενών με αιμορραγία από το ανώτερο πεπτικό.
Η επείγουσα ενδοσκόπηση είναι η ουσιαστικότερη εξέταση για τη διάγνωση της κιρσορραγίας. Στην πλειονότητα των ασθενών με κίρρωση του ήπατος και πυλαία υπέρταση, η αιμορραγία οφείλεται σε ρήξη των γαστροοισοφαγικών κιρσών. Ωστόσο, δεν είναι σπάνιο σε ασθενείς με γνωστή πυλαία υπέρταση και κιρσούς, η αιτία της αιμορραγίας από το ανώτερο πεπτικό να μην είναι οι ίδιοι οι κιρσοί, αλλά κάποια άλλη. Αυτό διαφέρει ανάλογα με τον παράγοντα που προκάλεσε την πυλαία υπέρταση. Όταν η πυλαία υπέρταση δεν οφείλεται σε κίρρωση του ήπατος αλλά σε άλλους παράγοντες, όπως για παράδειγμα είναι η σχιστοσωμίαση και η θρόμβωση της πυλαίας φλέβας, η αιτία της αιμορραγίας είναι σχεδόν πάντα οι κιρσοί.Σε ασθενείς με κίρρωση του ήπατος, πυλαία υπέρταση και κιρσούς οισοφάγου, σε ποσοστό 50% η αιτία της αιμορραγίας δεν είναι οι κιρσοί, αλλά κάποια άλλη βλάβη. Μεταξύ αυτών οι συνηθέστερες είναι: τα πεπτικά έλκη, οι διαβρώσεις του βλεννογόνου και η πυλαία υπερτασική γαστροπάθεια.
Επομένως, στους ασθενείς με πυλαία υπέρταση και κιρσούς, προέχει ο ενδελεχής ενδοσκοπικός έλεγχος του ανώτερου πεπτικού, για να αποκλεισθεί με βεβαιότητα το ενδεχόμενο της συνύπαρξης κάποιας άλλης βλάβης, η οποία ενδέχεται να αποτελεί την αιτία της αιμορραγίας.Η χρονική στιγμή κατά την οποία επιχειρείται η ενδοσκοπική εξέταση αποτελεί καθοριστικό παράγοντα για την ορθή διάγνωση της αιτίας της αιμορραγίας. Η εστία της αιμορραγίας αναγνωρίζεται πιο εύκολα και αξιόπιστα, όταν η ενδοσκόπηση υλοποιείται τις πρώτες 12 ώρες από την εκδήλωση της αιμορραγίας. Οι διαγνωστικές δυσκολίες αναφύονται εξαιτίας της συχνής εμφάνισης των βλεννογονικών διαβρώσεων, που είναι το αποτέλεσμα της κιρσορραγίας. Πολύ συχνά, οι επιγενείς αυτές βλεννογονικές βλάβες εκλαμβάνονται εσφαλμένα ως αιτία μιας αιμορραγίας από το ανώτερο πεπτικό, σε ασθενείς με κιρσούς.
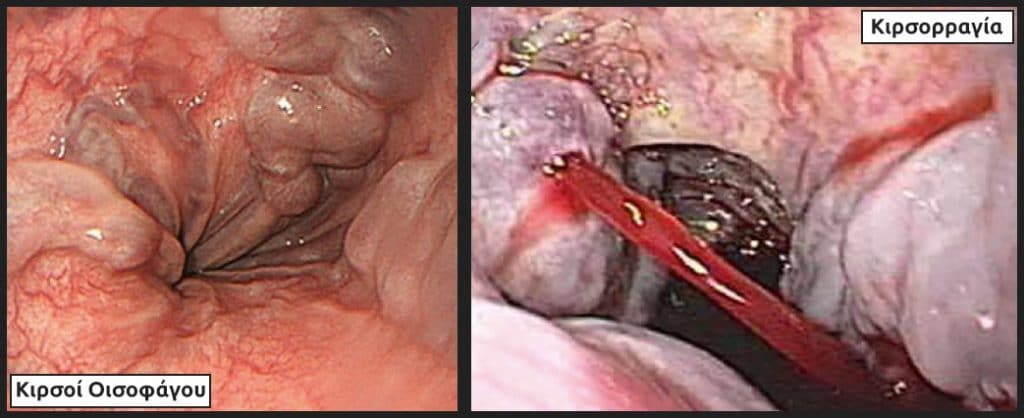
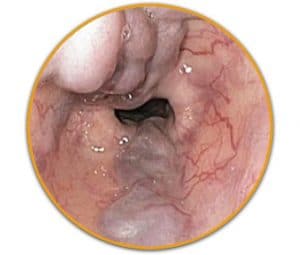
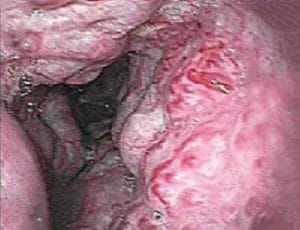
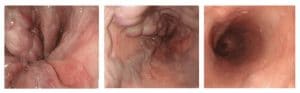
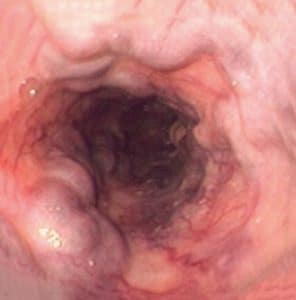
Σχεδόν σε 90% των ασθενών, η θέση της κιρσορραγίας οριοθετείται στα τελευταία 5 εκατοστά του οισοφάγου, ενώ στο υπόλοιπο 10% η εστία της κιρσορραγίας εστιάζεται στο θόλο του στομάχου και στην καρδιακή μοίρα. Οι κιρσοί του θόλου εύκολα διαφεύγουν, επειδή συχνά καλύπτονται από μία λίμνη αίματος. Στην περίπτωση αυτή ο ασθενής τοποθετείται σε δεξιά πλάγια θέση για την επισκόπηση της περιοχής του θόλου.
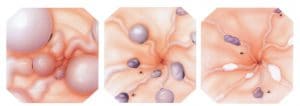
Ενδοσκοπικά στίγματα
Σε ασθενείς με πρόσφατη αιμορραγία από το ανώτερο πεπτικό, εφόσον με την ενδοσκόπηση δεν αποκαλύπτεται κάποια άλλη εμφανής αιτία της αιμορραγίας εκτός από τους κιρσούς, αναζητούνται τα ενδοσκοπικά εκείνα σημεία «στίγματα», με βάση τα οποία οι κιρσοί πιθανολογούνται ως η επικρατέστερη εστία της απώλειας του αίματος. Τα ίδια σημεία υποδηλώνουν και αυξημένο κίνδυνο υποτροπής της αιμορραγίας. Τα σημαντικότερα από αυτά είναι τα εξής:
- Οι ερυθρές κηλίδες που υπεγείρουν το επιθήλιο του βλεννογόνου, ο οποίος καλύπτει τις στήλες των οισοφαγικών κιρσών «σημείο ερυθρού κυματισμού – red wale sign», που θεωρούνται προγνωστικό κριτήριο για νέα αιμορραγία.
- Οι τηλαγγειεκτασιακές φλέβες, που από πολλούς θεωρούνται κιρσοί πάνω σε κιρσούς.
- Ο αιμοκυστικός σχηματισμός (hematocystic spot) που εμφανίζεται ως κόκκινος λεκές.
- Η διάχυτη ερυθρότητα (cherry red spots).
Εφόσον κατά τον ενδελεχή έλεγχο του ανωτέρου πεπτικού δεν ανευρεθεί άλλο παθολογικό εύρημα παρά μόνο πρόσφατο αίμα με θρόμβους στο στομάχι με συνύπαρξη οισοφαγικών κιρσών, τότε οι κιρσοί αυτοί με μεγάλη βεβαιότητα θα πρέπει να θεωρηθούν ως η αιτία της αιμορραγίας και αντιμετωπίζονται όπως οι αιμορραγούντες κιρσοί.
Σκληροθεραπεία
Η εφαρμογή της ενδοσκοπικής σκληροθεραπείας των κιρσών κατά τα τελευταία έτη αποτέλεσε ένα ποιοτικό θεραπευτικό άλμα, το οποίο βελτίωσε ουσιαστικά την πρόγνωση των ασθενών με οξεία κιρσορραγία.
Η σκληροθεραπεία είναι διεθνώς αναγνωρισμένη ως μια αποφασιστική πρόοδος στην αντιμετώπιση της κιρσορραγίας. Έχει αξεπέραστη, πολύχρονη, αποδεδειγμένη αποτελεσματικότητα και τεκμηριωμένη ασφάλεια στην κλινική πρακτική, που στερείται σε εντυπωσιακό βαθμό ανεπιθύμητων ενεργειών. Η ευρεία χρήση και η συνεχής τεχνολογική εξέλιξη των εύκαμπτων ενδοσκοπίων, καθώς και ο διαρκώς αυξανόμενος αριθμός των έμπειρων ενδοσκόπων, υπήρξαν οι κύριοι παράγοντες επιτυχίας και συνεχούς βελτίωσης της μεθόδου, έτσι ώστε σήμερα να αποτελεί την πρώτη θεραπευτική επιλογή στην αντιμετώπιση των αιμορραγούντων κιρσών του οισοφάγου.
Η σκληροθεραπεία είναι μία προ πολλού σε χρήση μέθοδος και εφαρμόστηκε για πρώτη φορά το 1936 στη Σουηδία από τους Crafford και Frenckner, με άκαμπτο οισοφαγοσκόπιο. Η μέθοδος υποστηρίχθηκε από τους Johnston και Rodgers, που ανακοίνωσαν το 1955 τα εξαιρετικά αποτελέσματα σε μεγάλη σειρά ασθενών. Παρ’ όλα αυτά, η μέθοδος δεν έτυχε ευρείας αποδοχής, αφενός λόγω του περιορισμένου αριθμού των ενδοσκόπων που χειρίζονταν τα άκαμπτα ενδοσκόπια, και, αφετέρου, συνεπεία της ευρείας εφαρμογής των χειρουργικών αναστομωτικών επεμβάσεων.
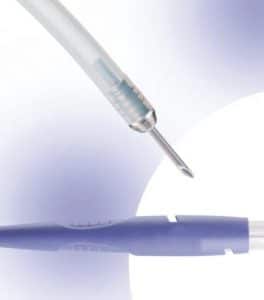
Η σκληροθεραπεία περιλαμβάνει την ενδοκιρσική ή παρακιρσική έγχυση σκληρυντικών ουσιών, με ειδική βελόνη μέσω του εύκαμπτου ή άκαμπτου ενδοσκοπίου, με σκοπό την ενδοκιρσική θρόμβωση και την περικιρσική ίνωση των κιρσών.
Ανάλογα με το χρόνο κατά τον οποίο επιτελείται, διακρίνεται σε επείγουσα, χρόνια και προφυλακτική.
Η επείγουσα σκληροθεραπεία έχει στόχο την άμεση αιμόσταση της ενεργού κιρσορραγίας.
Η χρόνια σκληροθεραπεία αποσκοπεί στην πλήρη προοδευτική απόφραξη και οριστική εκρίζωση των κιρσών, με κύριο μέλημα την αποφυγή της υποτροπής της αιμορραγίας. Η χρόνια σκληροθεραπεία θεωρείται απαραίτητος παράγοντας κάθε ολοκληρωμένης αγωγής κατά της κιρσορραγίας.
Η προφυλακτική σκληροθεραπεία εφαρμόζεται στους ασθενείς εκείνους που δεν έχουν αιμορραγήσει από τους κιρσούς, αλλά βάσει ενδοσκοπικών κριτηρίων παρουσιάζουν υψηλό κίνδυνο να εκδηλώσουν στο άμεσο μέλλον κιρσορραγία.
Ενδείξεις
Η σκληροθεραπεία αποτέλεσε αφετηρία νέων εντυπωσιακών εξελίξεων σε ασθενείς με κιρσορραγία. Έχει επιδείξει τεκμηριωμένη υψηλή κλινική αποτελεσματικότητα, πλήρως επιβεβαιωμένη από τη διεθνή βιβλιογραφία και την ευρύτατη χρήση της στις περισσότερες χώρες του κόσμου. Για να αποφευχθούν οι θεραπευτικές αστοχίες, θα πρέπει να ακολουθηθεί από την αρχή μια ορθή και ιεραρχημένη αγωγή. Κομβικό σημείο εκκίνησης θεωρείται η ορθή διάγνωση.
Σε κάθε ενεργό κιρσορραγία επιχειρείται επείγουσα σκληροθεραπεία, στην οξεία φάση, η οποία έχει ως σκοπό την άμεση επίσχεση της αιμορραγίας. Η επιτυχία της μεθόδου υπερβαίνει το 90% και συγκριτικά με τις άλλες μεθόδους έχει τις λιγότερες επιπλοκές.
Αν και είναι γνωστό ότι σε ποσοστό πάνω από 50% των ασθενών η αιμορραγία σταματάει αυτόματα, κάθε οξεία μη ενεργός αιμορραγία αποτελεί απόλυτη ένδειξη για άμεση σκληροθεραπεία, γιατί σε ποσοστό 46% των περιπτώσεων η αιμορραγία υποτροπιάζει στις πρώτες 10 (επόμενες) ημέρες.
Η σκληροθεραπεία εφαρμόζεται επιτυχώς για την εκρίζωση των κιρσών που ήδη αιμορράγησαν και για την πρόληψη των υποτροπών. Από τα υπάρχοντα βιβλιογραφικά δεδομένα δεν είναι απόλυτα σαφές εάν η χρόνια σκληροθεραπεία υπερέχει έναντι των χειρουργικών αναστομωτικών επεμβάσεων. Αναντίρρητα, η σκληροθεραπεία πλεονεκτεί στους ασθενείς με υψηλό χειρουργικό κίνδυνο και σε εκείνους με προχωρημένη εξελικτική ηπατοπάθεια. Η επιλογή της, όμως, αποτελεί μονόδρομο, εφόσον δεν μπορεί να γίνει αναστομωτική επέμβαση για ανατομικούς λόγους καθώς επίσης και όταν σημειωθεί απόφραξη μιας προηγηθείσης πυλαιοσυστηματικής αναστόμωσης.
Σε παγκόσμια κλίμακα, οι απόψεις διίστανται αναφορικά με την προφυλακτική χρήση της σκληροθεραπείας, που έχει ως σκοπό την αποτροπή εμφάνισης του πρώτου επεισοδίου της κιρσορραγίας. Ωστόσο, φαίνεται ότι επί παρουσίας ορισμένων αντικειμενικών κριτηρίων και ενδείξεων η προφυλακτική σκληροθεραπεία ενδέχεται να αποβεί σημαντικά επωφελής σε ασθενείς με οισοφαγογαστρικούς κιρσούς, οι οποίοι δεν έχουν αιμορραγήσει ακόμα.
Ορισμένοι άλλοι παράγοντες ενδέχεται να τροποποιήσουν την απόφαση για το είδος της θεραπείας, όπως για παράδειγμα η διαθεσιμότητα ενός έμπειρου ενδοσκόπου ή χειρουργού και η δυνατότητα της μετέπειτα παρακολούθησης του ασθενούς. Ως γνωστόν, η εγκεφαλοπάθεια μετά από μία πυλαιοσυστηματική αναστόμωση, επηρεάζει αρνητικά τις πνευματικές λειτουργίες του ασθενούς και γι’ αυτό, στη λήψη απόφασης για την επιλογή της θεραπευτικής μεθόδου πρέπει να συνεκτιμηθούν το επάγγελμα και οι δραστηριότητες του ασθενούς. Αντίθετα, η σκληροθεραπεία δεν επιφέρει καμία επιβάρυνση της εγκεφαλικής λειτουργίας.
Αντενδείξεις
Η σκληροθεραπεία, όπως άλλωστε και κάθε άλλη ενδοσκοπική εξέταση, θα πρέπει να επιχειρείται μόνο εφόσον ο ασθενής είναι αιμοδυναμικά σταθερός. Εφόσον ο ασθενής βρίσκεται σε κατάσταση καταπληξίας (shock), πρώτιστη προτεραιότητα αποκτά η αναζωογόνηση των ζωτικών λειτουργιών στη Μονάδα Εντατικής Θεραπείας.
Σε μια μαζική ενεργό κιρσορραγία, η ενδοσκοπική αναγνώριση της αιμορραγούσης εστίας είναι εξαιρετικά δυσχερής, λόγω της αθρόας απώλειας του αίματος στον οισοφάγο και της ταχείας αναπαραγωγής του μετά την αναρρόφηση. Επιπλέον, τις πιο πολλές φορές ο ασθενής βρίσκεται και σε κατάσταση αιμοδυναμικής αστάθειας, οπότε δεν έχει θέση η σκληροθεραπεία στη φάση αυτή. Είναι προτιμότερο στις καταστάσεις αυτές να γίνει επιπωματισμός με αεροθάλαμο, με παράλληλη φαρμακευτική υποστήριξη και εντατική εφαρμογή των μέτρων ανάταξης της ολιγαιμικής καταπληξίας.
Η συνύπαρξη κιρσών στον οισοφάγο και στο στομάχι δεν αποτελεί αντένδειξη για σκληροθεραπεία. Σε ενεργό, όμως, αιμορραγία από τους γαστρικούς κιρσούς, αποφεύγεται η σκληροθεραπεία των κιρσών του οισοφάγου. Μετά τον αποκλεισμό της αιματικής ροής διαμέσου του οισοφάγου, επιδεινώνεται η αιμορραγία από τους κιρσούς του στομάχου, συνεπεία της εκτροπής του αίματος προς το θόλο του στομάχου, και έτσι αποδυναμώνεται η δυνατότητα της επιτυχούς ενδοσκοπικής αιμόστασης.
Η ενδοσκοπική θεραπεία των γαστρικών κιρσών δεν είναι πάντα αποτελεσματική. Παρ’ όλα αυτά, σε αιμορραγούντες γαστρικούς κιρσούς θα πρέπει να επιχειρείται μια ή το πολύ δύο προσπάθειες σκληροθεραπείας. Επί αποτυχίας τους, εξανεμίζεται κάθε ελπίδα για επιτυχή έκβαση της ενδοσκοπικής θεραπείας, οπότε ο ασθενής παραπέμπεται πρώιμα για χειρουργική επέμβαση.
Κατά τη χρόνια σκληροθεραπεία και κυρίως επί τεχνικής αστοχίας, ενδέχεται να δημιουργηθούν στον οισοφάγο βαθιά έλκη που αιμορραγούν. Η αιμορραγία αυτή τροφοδοτείται από το παράπλευρο φλεβικό δίκτυο του μυϊκού χιτώνα. Η σκληροθεραπεία δεν έχει θέση στην αιμορραγία από τα έλκη αυτά, επειδή συχνά επιδεινώνεται η νέκρωση και ο κίνδυνος της διάτρησης του οισοφάγου επαυξάνεται.
Η σκληροθεραπεία διακόπτεται εφόσον ο ασθενής παρουσιάζει αλλεργική αντίδραση στις σκληρυντικές ουσίες και όταν ο οισοφάγος αντιδρά με δημιουργία εκτεταμένων εξελκώσεων και ουλωδών στενώσεων.
Οι σοβαρές διαταραχές της πηκτικότητας του αίματος συνιστούν σχετική μόνο αντένδειξη για την πραγματοποίηση της σκληροθεραπείας. Στην εκλεκτική «εν ψυχρώ» φάση επιχειρείται τουλάχιστον μερική αποκατάσταση των παραγόντων πήξης, γεγονός συνήθως ανέφικτο στην ενεργό «εν θερμώ» αιμορραγία. Σε γενικές γραμμές, τιμές του χρόνου προθρομβίνης κυμαινόμενες μεταξύ 20%–30% είναι αποδεκτές για το εγχείρημα της σκληροθεραπείας.
Η σκληροθεραπεία δεν αποτελεί τη θεραπεία εκλογής σε κιρσούς του οισοφάγου που αιτιοπαθογενετικά οφείλονται σε θρόμβωση της σπληνικής φλέβας (αριστερά περιοχική πυλαία υπέρταση). Η σπληνεκτομή θεωρείται θεραπεία εκλογής και ο ρόλος της σκληροθεραπείας περιορίζεται μόνο στην επίσχεση της αιμορραγίας στην οξεία φάση.
Όργανα
 Το άκαμπτο μεταλλικό οισοφαγοσκόπιο χρησιμοποιήθηκε για τη σκληροθεραπεία από τους Rodgers, Johnston, Wodan και Paquet, από το 1960 μέχρι το 1975. Αποτελείται από οπτική Hopkins, ισχυρή αναρρόφηση και δύο πηγές φωτός για την ευκρινή όραση και τον προσανατολισμό στον οισοφάγο. Με τον ευρυκάναλο μεταλλικό σωλήνα του ενδοσκοπίου, ασκείται ισχυρή συμπίεση επί των κιρσών, όταν η αιμορραγία είναι κατακλυσμιαία και δεν ελέγχεται με άλλον τρόπο.
Το άκαμπτο μεταλλικό οισοφαγοσκόπιο χρησιμοποιήθηκε για τη σκληροθεραπεία από τους Rodgers, Johnston, Wodan και Paquet, από το 1960 μέχρι το 1975. Αποτελείται από οπτική Hopkins, ισχυρή αναρρόφηση και δύο πηγές φωτός για την ευκρινή όραση και τον προσανατολισμό στον οισοφάγο. Με τον ευρυκάναλο μεταλλικό σωλήνα του ενδοσκοπίου, ασκείται ισχυρή συμπίεση επί των κιρσών, όταν η αιμορραγία είναι κατακλυσμιαία και δεν ελέγχεται με άλλον τρόπο.
Το μεταλλικό οισοφαγοσκόπιο χρησιμοποιείται σήμερα μόνο από λίγους ενδοσκόπους, κυρίως θωρακοχειρουργούς, σε ραγδαίες μη ελεγχόμενες κιρσορραγίες, όταν ο προσανατολισμός και η ανεύρεση του αιμορραγούντος κιρσού με το εύκαμπτο ενδοσκόπιο είναι ανέφικτη. Φυσικά, απαιτείται γενική αναισθησία, η οποία -ούτως ή άλλως – είναι απαραίτητη σε μία οξεία μαζική αιμορραγία.
Σε γενικές γραμμές, τα άκαμπτα μεταλλικά ενδοσκόπια, αφενός, έχουν το πλεονέκτημα του ευκρινούς οπτικού πεδίου και της ισχυρής αναρρόφησης και, αφετέρου, οι χειρισμοί είναι πιο δυσχερείς και απαιτούν έμπειρο ενδοσκόπο με σημαντική δεξιοτεχνία και ευστοχία. Η συχνότητα των ανεπιθύμητων συμβαμάτων και ειδικότερα της διάτρησης είναι μεγαλύτερη (1-3%).
Οι θεαματικές τεχνολογικές εξελίξεις στην κατασκευή των εύκαμπτων ενδοσκοπίων κατά τις δεκαετίες του ’60 και ’70 αποτέλεσαν ορόσημο στη θεραπεία των οισοφαγογαστρικών κιρσών και των επιπλοκών τους. Στην πλειονότητα των περιπτώσεων, η σκληροθεραπεία πραγματοποιείται με τα εύκαμπτα ευρυκάναλα ή διπλοκάναλα βιντεοενδοσκόπια. Με αυτά ελέγχεται αποτελεσματικά ο οισοφάγος, το στομάχι και το δωδεκαδάκτυλο και διαγιγνώσκεται με ακρίβεια μία συνυπάρχουσα βλάβη, που δυνητικά θα μπορούσε να αποτελεί αιτία της αιμορραγίας.
Η έγχυση της σκληρυντικής ουσίας μέσα στον κιρσό επιτελείται με καθετήρα κατασκευασμένο από teflon, μήκους 120–140 cm, στην άκρη του οποίου υπάρχει μεταλλική βελόνη, διαμέτρου 23 ή 25 Gauge και μήκους 4 mm. Η βελόνη πρέπει να εισέρχεται και να εξέρχεται ευχερώς στον πλαστικό καθετήρα, με απλό εξωτερικό χειρισμό, για να προστατεύεται το ενδοσκόπιο από ενδεχόμενες μηχανικές φθορές.
Προτιμούνται οι καθετήρες σκληροθεραπείας μικρής διαμέτρου, παρά το γεγονός ότι η χορήγηση της σκληρυντικής ουσίας μέσα από αυτούς γίνεται με κάποια δυσκολία. Έτσι παρέχεται η δυνατότητα ενδοσκοπικής αναρρόφησης του αίματος, όσο ακόμα ο καθετήρας βρίσκεται μέσα στο κανάλι εργασίας ενός κοινού ενδοσκοπίου.
Πριν από την έναρξη της σκληροθεραπείας, ο αυλός του καθετήρα πληρούται με σκληρυντική ουσία, που πρέπει να συνυπολογισθεί στη συνολικά χορηγούμενη ποσότητα. Ένας δεύτερος καθετήρας σκληροθεραπείας πρέπει να είναι πάντα διαθέσιμος για άμεση χρήση.
Σκληρυντικές ουσίες
 Η σκληροθεραπεία των κιρσών υλοποιείται με μία μεγάλη ποικιλία σκληρυντικών ουσιών, οι οποίες έχουν επιδείξει τεκμηριωμένη κλινική ασφάλεια και χαμηλό ποσοστό ανεπιθύμητων ενεργειών. Οι συνηθέστερες από αυτές είναι: η πολιδοκανόλη 1% και 3%, η ολεϊκή αιθανολαμίνη 5%, το Sodium morhuate 5%, το Sodium Tetracedul Sulfate (STS) 1% και 3%, ο φυσιολογικός ορός, η αλκοόλη και το N-Butyl-2-Cyanocrylate (Histoacryl blue).
Η σκληροθεραπεία των κιρσών υλοποιείται με μία μεγάλη ποικιλία σκληρυντικών ουσιών, οι οποίες έχουν επιδείξει τεκμηριωμένη κλινική ασφάλεια και χαμηλό ποσοστό ανεπιθύμητων ενεργειών. Οι συνηθέστερες από αυτές είναι: η πολιδοκανόλη 1% και 3%, η ολεϊκή αιθανολαμίνη 5%, το Sodium morhuate 5%, το Sodium Tetracedul Sulfate (STS) 1% και 3%, ο φυσιολογικός ορός, η αλκοόλη και το N-Butyl-2-Cyanocrylate (Histoacryl blue).
Στην Ευρώπη χρησιμοποιείται συχνότερα η πολιδοκανόλη σε πυκνότητες 0,5%, 1% και 3%, η οποία ως προς τη χημική σύσταση είναι ένα λιπαρό οξύ. Ανάλογα με τη συγκέντρωση, χρησιμοποιείται για παρακιρσική ή ενδοκιρσική έγχυση.
Το Sodium morhuate είναι ένα μίγμα από άλατα του νατρίου και λιπαρά οξέα, το οποίο ενιέμενο ενδοφλέβια προκαλεί θρόμβωση. Χρησιμοποιείται ευρέως στις Η.Π.Α.
Το αλκυλιούχο υδροδιαλυτό άλας STS υπερέχει έναντι των άλλων σκληρυντικών ουσιών γιατί είναι καλύτερα ανεκτό, έχει μεγαλύτερη αποτελεσματικότητα και λιγότερες επιπλοκές.
Η αλκοόλη έχει την ισχυρότερη σκληρυντική δράση και προκαλεί εκτεταμένη ιστική νέκρωση, όταν χορηγηθεί εξωαγγειακά. Χρησιμοποιείται στους αιμορραγούντες γαστρικούς κιρσούς σε μικρές δόσεις και προτιμάται στις αναπτυσσόμενες χώρες, λόγω του μικρού κόστους.
Η αιθανολαμίνη έχει την ασθενέστερη σκληρυντική δράση απ’ όλες τις σκληρυντικές ουσίες και χρησιμοποιείται κυρίως στο Ηνωμένο Βασίλειο.
Ο μηχανισμός δράσης των σκληρυντικών ουσιών ερμηνεύεται με την ενδοκιρσική θρόμβωση, την περικιρσική ίνωση και την πάχυνση του τοιχώματος των φλεβών. Ο θρόμβος δημιουργείται μέσα σε 24 ώρες, σε αντίθεση με την ίνωση που πρωτοεμφανίζεται μετά από πάροδο 15 έως 30 ημερών από την έγχυση της σκληρυντικής ουσίας.
 Η εμφάνιση ελκών στην περιοχή των εγχύσεων είναι συχνή και η έκτασή τους εξαρτάται από τον όγκο, την πυκνότητα και το είδος της εγχεόμενης σκληρυντικής ουσίας. Το θρομβωτικό αποτέλεσμα και η ελκογόνος δράση βαίνουν παράλληλα. Όσο πιο ερεθιστική είναι για το ενδοθήλιο η σκληρυντική ουσία, τόσο μεγαλύτερη είναι η νέκρωση. Τα έλκη αυτά επουλώνονται μετά από 3 περίπου εβδομάδες.
Η εμφάνιση ελκών στην περιοχή των εγχύσεων είναι συχνή και η έκτασή τους εξαρτάται από τον όγκο, την πυκνότητα και το είδος της εγχεόμενης σκληρυντικής ουσίας. Το θρομβωτικό αποτέλεσμα και η ελκογόνος δράση βαίνουν παράλληλα. Όσο πιο ερεθιστική είναι για το ενδοθήλιο η σκληρυντική ουσία, τόσο μεγαλύτερη είναι η νέκρωση. Τα έλκη αυτά επουλώνονται μετά από 3 περίπου εβδομάδες.
Με την παρακιρσική έγχυση της σκληρυντικής ουσίας επιδιώκουμε την ίνωση και σκλήρυνση του οισοφαγικού τοιχώματος. Η σκληρυντική ουσία χορηγείται υποβλεννογόνια σε αραιές συγκεντρώσεις και μικρές δόσεις, σε πολλές θέσεις κατά μήκος των κιρσών, για να δημιουργηθεί ίνωση και πάχυνση του βλεννογόνου, που επικαλύπτει τις κιρσικές φλέβες.
Ένας άλλος μηχανισμός αιμόστασης της σκληροθεραπείας είναι ο οισοφαγικός σπασμός, που προκαλείται αμέσως μετά τη χορήγηση της σκληρυντικής ουσίας. Αποτέλεσμα του οισοφαγικού σπασμού είναι η δραστική μείωση της αιματικής ροής προς τους κιρσούς, επειδή οι προσαγωγές φλέβες συμπιέζονται κατά την ενδομυϊκή τους πορεία.
Για τους αιμορραγούντες κιρσούς του οισοφάγου και ιδιαίτερα του στομάχου χρησιμοποιείται ευρέως στην κλινική πράξη το συγκολλητικό των ιστών με την εμπορική ονομασία Histoacryl. Είναι μία υδαρής ουσία η οποία αποτελείται από βουτύλιο και κυανοκριλικό. Πολυμερίζεται τάχιστα στους ιστούς και γίνεται συμπαγής μέσα σε 20 δευτερόλεπτα σε υγρό περιβάλλον και ακαριαία στο αίμα. Συνήθως αναμιγνύεται με Lipiodol σε αναλογία 1:1 για να καταστεί ακτινοσκιερή και να επιβραδυνθεί η στεροποίησή της. Σε κάθε κιρσό χορηγείται ποσότητα 0,5–1 ml. Μετά από πάροδο λίγων εβδομάδων, ο θρομβωμένος κιρσός αποξηραίνεται, νεκρώνεται και αποπίπτει.
Η σκληροθεραπεία δεν επηρεάζει τις πιέσεις στο πυλαίο σύστημα ούτε τη ροή του αίματος στην άζυγο φλέβα, επειδή η έγχυση και η θρόμβωση αφορούν μόνο τις υποβλεννογόνιες οισοφαγικές φλέβες. Ως εκ τούτου, η παραοισοφαγική παράπλευρη κυκλοφορία παραμένει ανεπηρέαστη μετά την απόφραξη των οισοφαγικών κιρσών.
Η ροή του αίματος στο γαστρικό βλεννογόνο ελαττώνεται μετά τη σκληροθεραπεία. Ωστόσο, δεν είναι απόλυτα γνωστό εάν η συμφορητική πυλαία υπερτασική γαστροπάθεια και η εξ αυτής αιμορραγία επιδεινώνονται μετά τη σκληροθεραπεία.
Προετοιμασία του ασθενούς
Πρώτιστη προτεραιότητα για τον ασθενή με κιρσορραγία αποτελεί η αντιμετώπιση και η πρόληψη εγκατάστασης της ολιγαιμικής καταπληξίας. Τοποθετούνται έγκαιρα φλεβικές γραμμές για τη χορήγηση υδατοηλεκτρολυτικών διαλυμάτων, αίματος και παραγώγων αίματος και αρτηριακός καθετήρας για τη συνεχή καταγραφή της αρτηριακής πίεσης και την ευχερή αιμοληψία για εργαστηριακό έλεγχο. Ωστόσο, οι χρονοβόρες προσπάθειες για τη σταθεροποίηση του ασθενούς ενδέχεται να αποβούν σε βάρος του, εφόσον υπάρχει ενεργός αιμορραγία, επειδή χάνεται πολύτιμος χρόνος μέσα στον οποίο καταναλώνονται οι ενδογενείς παράγοντες πήξεως, που δεν αναπληρώνονται εύκολα.
Εφόσον η αιμορραγία έχει σταματήσει, η υπέρμετρη χορήγηση υγρών και αίματος αυξάνει τον ενδοαγγειακό όγκο, ο οποίος αναπόφευκτα οδηγεί σε αύξηση της πίεσης στο πυλαίο φλεβικό σύστημα και συνακόλουθα σε αυξημένο κίνδυνο για πρώιμη υποτροπή της αιμορραγίας.
Η ευδοκίμηση των θεραπευτικών σχεδιασμών για τον έλεγχο της κιρσορραγίας συναρτάται με την επάρκεια των μηχανισμών της πήξης του αίματος. Ο έλεγχος της πηκτικότητας γίνεται με τη μέτρηση του χρόνου της προθρομβίνης, του APTT, του χρόνου ροής και πήξεως και των αιμοπεταλίων. Σε σοβαρές διαταραχές της πηκτικότητας, καταβάλλεται προσπάθεια διόρθωσης με την εξωγενή χορήγηση των παραγόντων πήξεως.
 Αναφορικά με την αναγκαιότητα της φαρμακευτικής προετοιμασίας των ασθενών, επισημαίνεται ότι δεν υπάρχει ομοφωνία γνώμης μεταξύ των ερευνητών. Αναμφίβολα αυτή καθίσταται απαραίτητη σε μη συνεργάσιμους ασθενείς, όπως είναι τα παιδιά και οι αλκοολικοί. Οι περισσότεροι ενδοσκόποι χορηγούν μιδαζολάμη (Dormicum 5-15 mgr) ή προποφόλη σε συνδυασμό με ένα αναλγητικό όπως είναι η πεθιδίνη (50-100 mgr I.V.) και η φαιντανύλη.
Αναφορικά με την αναγκαιότητα της φαρμακευτικής προετοιμασίας των ασθενών, επισημαίνεται ότι δεν υπάρχει ομοφωνία γνώμης μεταξύ των ερευνητών. Αναμφίβολα αυτή καθίσταται απαραίτητη σε μη συνεργάσιμους ασθενείς, όπως είναι τα παιδιά και οι αλκοολικοί. Οι περισσότεροι ενδοσκόποι χορηγούν μιδαζολάμη (Dormicum 5-15 mgr) ή προποφόλη σε συνδυασμό με ένα αναλγητικό όπως είναι η πεθιδίνη (50-100 mgr I.V.) και η φαιντανύλη.
Εφόσον η κιρσορραγία είναι κατακλυσμιαία, η σκληροθεραπεία πραγματοποιείται υπό γενική αναισθησία, και συνήθως με τα άκαμπτα μεταλλικά ενδοσκόπια, στη χειρουργική αίθουσα ή σε Μονάδα Εντατικής Θεραπείας. Όταν αναφέρεται πρόσφατη λήψη γεύματος πριν από την εκδήλωση μιας οξείας ενεργού αιμορραγίας, η εξέταση γίνεται με μεγαλύτερη ασφάλεια υπό ενδοτραχειακή γενική αναισθησία για την πρόληψη της πνευμονικής εισρόφησης από ανάρροια.
Η μετοκλοπραμίδη, χορηγούμενη ενδοφλέβια σε δόση 20 mgr, αυξάνει τον τόνο του κάτω οισοφαγικού σφιγκτήρα. Με τη δράση αυτή συμβάλλει στην ελάττωση της κεντρομόλου ροής του αίματος προς τους οισοφαγικούς κιρσούς και έτσι συνεπικουρεί στην επίσχεση της αιμορραγίας.
Ανακεφαλαιωτικά, τα μέτρα προετοιμασίας του ασθενούς με ενεργό κιρσορραγία συνοψίζονται στα ακόλουθα:
- Πολλές φλεβικές γραμμές, μια εκ των οποίων είναι κεντρική.
- Επείγοντα εργαστηριακά: γενική αίματος, Na+, K+, SGOT, SGPT, γ GT, ομάδα αίματος, χρόνοι πηκτικότητας, χολερυθρίνη, αμμωνία.
- Σύντομο αναμνηστικό: προηγούμενη αιμορραγία, γνωστή ηπατοπάθεια, ίκτερος, ασκίτης, χρήση αλκοόλ, ιογενής ηπατίτιδα, μεταβολικές νόσοι.
- Ανάλογα με το επίπεδο συνείδησης, έγκαιρη διασωλήνωση για την αποσόβηση της πνευμονικής εισρόφησης.
- Ευρυκάναλος ρινογαστρικός σωλήνας για πλύσεις και αξιολόγηση της αιμοστατικής θεραπείας.
- Μετάγγιση υγρών, αίματος και των παραγώγων του, ανάλογα με την ΚΦΠ και τον αιματοκρίτη. Ht: όχι πάνω από 30% και ΚΦΠ όχι πάνω από 2-4 cm H2O (κίνδυνος υποτροπής της αιμορραγίας από την αύξηση της πίεσης στο πυλαίο σύστημα).
- Αποφυγή χορήγησης διττανθρακικών ενδοφλέβια (αύξηση πίεσης στην πυλαία φλέβα).
- Μη χορήγηση διαλυμάτων δεξτράνης για την αύξηση του ενδοαγγειακού όγκου (αναστολή συγκόλλησης αιμοπεταλίων).
- Διόρθωση διαταραχών πηκτικότητας με φρέσκο πλάσμα.
- Καταμέτρηση της ωριαίας διούρησης.
- Προφυλάξεις για την αποτροπή εγκατάστασης του ηπατικού κώματος: απομάκρυνση του απολεσθέντος αίματος με πλύσεις στομάχου, γάλα μαγνησίας για την κένωση του γαστρεντερικού σωλήνα, υψηλοί υποκλυσμοί, λακτουλόζη 30 gr Χ 3 ημερησίως, παρεντερική διατροφή με ειδικά διαλύματα αμινοξέων.
- Επείγουσα ενδοσκόπηση και αιμόσταση, μόλις ο ασθενής σταθεροποιηθεί αιμοδυναμικά. Εφόσον η ενδοσκοπική σκληροθεραπεία δεν είναι εφικτή, γίνεται επιπωματισμός των κιρσών με αεροθαλάμους και χορηγούνται αγγειοδραστικά φάρμακα. Η σκληροθεραπεία επιχειρείται αργότερα υπό ευμενέστερες συνθήκες.
Τακτική
Ο χρόνος έναρξης της σκληροθεραπείας αποτελεί αντικείμενο ζωηρών συζητήσεων μεταξύ των ειδικών ερευνητών. Οι περισσότεροι ενδοσκόποι προτείνουν την κατά το δυνατόν γρηγορότερη εφαρμογή της μεθόδου, ανεξάρτητα εάν ο ασθενής αιμορραγεί ενεργά ή όχι. Ακόμα και όταν η αιμορραγία έχει σταματήσει αυτόματα, η σκληροθεραπεία πραγματοποιείται άμεσα, προτού εκδηλωθεί υποτροπή. Τα αποτελέσματα των μακροχρόνιων πολυκεντρικών μελετών επιβεβαιώνουν τον ευεργετικό ρόλο της επείγουσας σκληροθεραπείας για την αποτελεσματική αρχική επίσχεση της αιμορραγίας, με το μικρότερο αριθμό υποτροπών.
Το ενδοσκόπιο προωθείται στον οισοφάγο και εφόσον διαπιστωθεί ενεργός κιρσορραγία ή πρόσφατος θρόμβος επάνω σε κιρσό, επιχειρείται άμεσα η σκληροθεραπεία. Μια δεύτερη εστία αιμορραγίας στο στομάχι θεωρείται απίθανη και γι’ αυτό δεν πρέπει να καθυστερεί η έναρξη της σκληροθεραπείας.
Εφόσον δεν ανευρεθούν αντικειμενικά σημεία, που να δηλώνουν πειστικά πρόσφατη προηγηθείσα κιρσορραγία, επιτελείται ενδελεχής έλεγχος του στομάχου και του δωδεκαδακτύλου. Η επιμελής επισκόπηση της καρδιακής μοίρας και του θόλου του στομάχου είναι ουσιώδης για τον αποκλεισμό των γαστρικών κιρσών. Εάν βρεθεί πρόσφατο αίμα ή θρόμβοι στο στομάχι και δεν εντοπισθεί άλλη αιτία της αιμορραγίας εκτός από τους κιρσούς, τότε προχωρούμε στη σκληροθεραπεία των οισοφαγικών κιρσών.
Ακόμα και όταν ο αιμορραγούν κιρσός βρίσκεται σε διαφραγματοκήλη και η εστία της αιμορραγίας εντοπίζεται στο ύψος των σκελών του διαφράγματος, ακολουθείται η ίδια τακτική. Στις περιπτώσεις αυτές, αδιαμφισβήτητα οι ενδοσκοπικοί χειρισμοί είναι τεχνικά εξαιρετικά δυσχερείς και απαιτείται μεγάλη εμπειρία του ενδοσκόπου, ο οποίος πρέπει να είναι ταχύς και εύστοχος. Ας σημειωθεί ότι οι αεροθάλαμοι επιπωματισμού είναι αναποτελεσματικοί σε αιμορραγίες από κιρσούς, που βρίσκονται μέσα σε διαφραγματοκήλη.
Εφόσον η αιμορραγία δεν ελέγχεται ικανοποιητικά μετά από προσπάθεια εύστοχης σκληροθεραπείας, ο ενδοσκόπος οφείλει να αναζητήσει κάποια άλλη αιτία, όπως για παράδειγμα είναι οι γαστρικοί κιρσοί, τα αιμορραγούντα έλκη του οισοφάγου και το ενδεχόμενο της κιρσορραγίας από περισσότερες εστίες στο ανώτερο πεπτικό.
Η κατάσταση ελέγχεται προσωρινά με την τοποθέτηση των αεροθαλάμων επιπωματισμού τύπου Sengstaken – Blakemore ή καλύτερα των τροποποιημένων σωλήνων κατά Linton-Nachlas, για 6 έως 12 ώρες. Όταν μετά την αποσυμπίεση των αεροθαλάμων επανεμφανίζεται η αιμορραγία, επιχειρείται νέα προσπάθεια σκληροθεραπείας. Εάν και αυτή αποδειχθεί ατελέσφορη, τοποθετούνται εκ νέου αεροθάλαμοι επιπωματισμού και ο ασθενής παραπέμπεται για επείγουσα χειρουργική επέμβαση.
Μετά την ολοκλήρωση της σκληροθεραπείας, ο καθετήρας που φέρει τη βελόνη αφαιρείται από το κανάλι εργασίας και το ενδοσκόπιο προωθείται στο στομάχι. Αναρροφάται ο αέρας που ήδη έχει εμφυσηθεί κατά τη διάρκεια της σκληροθεραπείας. Το ενδοσκόπιο παραμένει σταθερά στο στομάχι συνολικά για 5 λεπτά, προκειμένου να συμπιέσει μηχανικά τους κιρσούς του οισοφάγου. Κατά την απόσυρσή του, επανελέγχεται προσεκτικά όλος ο οισοφάγος και διαβεβαιώνεται η επίσχεση της αιμορραγίας.
Τεχνική
Ο ασθενής τοποθετείται με το κεφάλι στην άκρη του κρεβατιού σε αριστερή πλάγια κατακλιμένη θέση. Εφόσον διαπιστωθεί ενεργός αιμορραγία και ο τελικός οισοφάγος περιέχει αίμα, η άκρη του κρεβατιού ανασηκώνεται κατά 45-60 μοίρες. Έτσι, καθαρίζει με τη βαρύτητα ο οισοφάγος από το αίμα και ελάχιστα επηρεάζεται η αιμοδυναμική κατάσταση του ασθενούς.
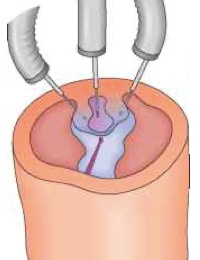
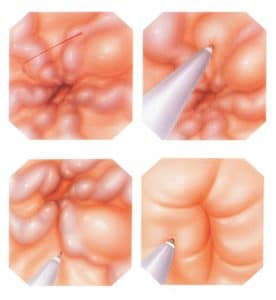
Από τις υπάρχουσες τεχνικές της σκληροθεραπείας, έχει καθιερωθεί περισσότερο η μέθοδος που γίνεται με «ελεύθερο το χέρι» (Free Hand Sclerotherapy), έναντι εκείνων που πραγματοποιούνται με τη βοήθεια σωλήνων ή αεροθαλάμων επιπωματισμού του οισοφάγου. Τα τελευταία χρόνια κερδίζει έδαφος η ενδοκιρσική από την παρακιρσική τεχνική, επειδή αποδεικνύεται περισσότερο αποτελεσματική στην επίτευξη άμεσης αιμόστασης.
Ενδοκιρσική τεχνική: Με το ενδοσκόπιο επισκοπείται όλος ο οισοφάγος και προσδιορίζεται ο αριθμός, το μέγεθος και η έκταση των κιρσών. Μόλις εντοπισθεί ο αιμορραγούν κιρσός, εισάγεται ο καθετήρας της σκληροθεραπείας στο κανάλι εργασίας και η άκρη του τοποθετείται πάνω από τη θέση της εξαγγείωσης. Δίνεται η εντολή στο βοηθό να εξέλθει η βελόνη από τον πλαστικό καθετήρα. Ο ενδοσκόπος, με μία επιπλέον προώθηση του καθετήρα, οδηγεί τη βελόνη μέσα στον κιρσό, υπό άμεση όραση.
Οι ενδείξεις για την ενδοκιρσική θέση της βελόνης είναι οι ακόλουθες:
- Η εμβάθυνση του κιρσού στη θέση εισόδου της βελόνης.
- Η απουσία οιδήματος του βλεννογόνου μετά την έγχυση της σκληρυντικής ουσίας.
- Μικρή αντίσταση στη σύριγγα χορήγησης.
- Η απώλεια αίματος κατά την απομάκρυνση της βελόνης.
Όταν η βελόνη δεν εισχωρήσει εύστοχα μέσα στον κιρσό αλλά στους γειτονικούς ιστούς, και τότε ενίεται μικρή ποσότητα σκληρυντικής ουσίας (0,5 ml). Εάν, απεναντίας, αποτραβηχτεί χωρίς να χορηγηθεί σκληρυντική ουσία, τότε θα ενσκύψει σημαντική αιμορραγία από το τοίχωμα, επειδή ο τελικός οισοφάγος έχει μεγάλη αιμάτωση.
Πρωταρχική επιδίωξη του ενδοσκόπου είναι, η βελόνη να διεισδύσει μέσα στον κιρσό περιφερικότερα της θέσης της αιμορραγίας, επειδή η ροή του αίματος έχει κεφαλική κατεύθυνση. Αυτό όμως δεν είναι πάντοτε εφικτό, επειδή παρεμποδίζεται η ευκρινής όραση από το εξαγγειωμένο αίμα. Ωστόσο, δεν πρέπει να διστάζει κανείς να χορηγήσει τη σκληρυντική ουσία μέσα σε κιρσό, κεντρικότερα της θέσης της αιμορραγίας, δεδομένου ότι αυτή ρέει περιφερικότερα, προς το σημείο της εξαγγείωσης μέσα από τους αναστομωτικούς κλάδους.
Μόλις η βελόνη εισαχθεί ενδοκιρσικά, χορηγούνται δοκιμαστικά 0,5 ml σκληρυντικής ουσίας και επί αμφιβολίας άλλα 0,5 ml. Αφού διακριβωθεί η ορθή θέση, χορηγούνται συνολικά 2-3 ml, επί ευμεγέθων κιρσών. Η βελόνη παραμένει στην ίδια θέση για 15-20 ακόμη δευτερόλεπτα, για να επιβραδυνθεί η ροή του αίματος και να παραμείνει η σκληρυντική ουσία για ικανοποιητικό χρονικό διάστημα μέσα στον κιρσό. Στη συνέχεια, η βελόνη αποσύρεται μέσα στον καθετήρα και επιλέγεται η αμέσως επόμενη θέση για σκληροθεραπεία.
Μετά την εξέλκυση της βελόνης από τον κιρσό, παρατηρείται εξαγγείωση μικρής ποσότητας αίματος από το σημείο εισόδου, η οποία όμως σταματάει αυτόματα σε χρόνο μικρότερο από 30 δευτερόλεπτα. Η κατάσταση, όμως, είναι τελείως διαφορετική, εάν η βελόνη της σκληροθεραπείας αποτραβηχτεί, προτού ακόμα γίνει ενδοκιρσική έγχυση σκληρυντικής ουσίας. Τότε, από τη θέση εισόδου της βελόνης στον κιρσό αναβλύζει αθρόα ποσότητα αίματος, η οποία στιγμιαία προκαλεί πανικό. Η κατάσταση ελέγχεται αποτελεσματικά με την πραγματοποίηση σκληροθεραπείας περιφερικότερα της θέσης της αιμορραγίας. Ωστόσο, αποφεύγεται η χορήγηση επαναληπτικών μεγάλων δόσεων σκληρυντικής ουσίας στο ίδιο σημείο της αιμορραγίας, γιατί αυτό συχνά οδηγεί στη δημιουργία βαθέος έλκους και διάτρηση.
Κατά την έγχυση της σκληρυντικής ουσίας, ιδιαίτερη έμφαση επιδίδεται στις περισταλτικές κινήσεις του οισοφάγου. Ο ενδοσκόπος σταθεροποιεί τον πλαστικό καθετήρα και με λεπτεπίλεπτες παλινδρομικές κινήσεις «μέσα – έξω», προσαρμόζει από στιγμή σε στιγμή την άκρη του στην κατάλληλη θέση, ανάλογα με τις περισταλτικές κινήσεις του οισοφάγου. Έτσι αποφεύγεται η άσκηση υπερβολικής πίεσης πάνω στον κιρσό, που θα έχει ως αποτέλεσμα τη διέλευση της βελόνης, διαμέσου του κιρσού, στο μυϊκό τοίχωμα του οισοφάγου. Για τον ίδιο ακριβώς λόγο, η έμπαρση της βελόνης μέσα στον κιρσό γίνεται με κατ’ εφαπτομένη κατεύθυνση προς το οισοφαγικό τοίχωμα.
Όταν τελικά ελεγχθεί αποτελεσματικά η ενεργός αιμορραγία, το ενδιαφέρον του ενδοσκόπου επικεντρώνεται στη σκληροθεραπεία των άλλων κιρσών. Σε κάθε κιρσική στήλη, ενίεται σκληρυντική ουσία σε δύο έως τρεις θέσεις, αρχίζοντας από σημείο κοντά στη γαστροοισοφαγική συμβολή. Η έμφραξη στο επίπεδο αυτό οδηγεί στη συρρίκνωση των κιρσών που βρίσκονται σε κεντρικότερη θέση.
Το συνολικό ποσό της εγχεόμενης σκληρυντικής ουσίας υπαγορεύεται από τον αριθμό και το μέγεθος των κιρσών. Συνήθως επαρκούν 15-20 ml σε κάθε συνεδρία. Το ποσό αυτό μειώνεται προοδευτικά στις επαναληπτικές συνεδρίες. Πάντως, θα πρέπει να αποφεύγεται ποσότητα πάνω από 25 ml ανά συνεδρία, επειδή μεγιστοποιείται ο κίνδυνος των επιπλοκών, κυρίως των εξελκώσεων και της διάτρησης του οισοφάγου.
Στις επαναληπτικές συνεδρίες σκληροθεραπείας είναι απαραίτητο να διακριθούν οι θρομβωμένοι από τους παραμένοντες ανοικτούς κιρσούς. Οι θρομβωμένοι κιρσοί έχουν λευκό παχύ τοίχωμα, το οποίο δεν ενδίδει στην πίεση του καθετήρα. Προσομοιάζουν με ινώδη χορδή και το σχήμα τους δεν μεταβάλλεται με τις αναπνευστικές κινήσεις. Η βελόνη σκληροθεραπείας εισέρχεται με δυσκολία μέσα σ’ αυτούς και κατά την εξέλκυσή της δεν εξαγγειώνεται αίμα.
Για να ενισχυθεί και να σταθεροποιηθεί το αιμοστατικό αποτέλεσμα, χορηγείται στον ίδιο κιρσό σκληρυντική ουσία περιφερικότερα της πρώτης θέσης. Πολλοί ερευνητές προβαίνουν επιπλέον στην παρακιρσική έγχυση σκληρυντικής ουσίας γύρω από τον κιρσό, με σκοπό τη μηχανική συμπίεσή του από το προκαλούμενο οίδημα του βλεννογόνου.
Παρακιρσική τεχνική: Με την παρακιρσική έγχυση της σκληρυντικής ουσίας, προσβλέπουμε επίσης στην ίνωση, την πάχυνση και τη σκλήρυνση του οισοφαγικού βλεννογόνου, ικανού να επικαλύψει και να προστατεύσει μακροπρόθεσμα από τη ρήξη τούς υποκείμενους επιφανειακούς κιρσούς. Χορηγούνται μικρές δόσεις, από 0,5 έως 1 ml, σκληρυντικής ουσίας, σε σπειροειδή διάταξη, από την καρδιακή μοίρα σε μήκος 6-8 cm κεντρικότερα. Η έγχυση γίνεται υποβλεννογόνια, οπότε δημιουργείται ορατός «πομφός». Η συνολική ποσότητα της ενιέμενης σκληρυντικής ουσίας δεν πρέπει να υπερβαίνει τα 30-40 ml, επειδή επαυξάνει ο κίνδυνος των εκτεταμένων εξελκώσεων, της διάτρησης και των στενώσεων.
Κατά την παρακιρσική τεχνική δημιουργούνται επιφανειακές νεκρώσεις στα 2/3 των ασθενών, οι οποίες εκλαμβάνονται ως δείκτες επιτυχούς θεραπείας. Το σύνολο των επιπλοκών ελαχιστοποιείται με τη χορήγηση μικρών ποσοτήτων αραιωμένης σκληρυντικής ουσίας, σε πολλές διαφορετικές θέσεις (π.χ. πολιδοκανόλη 0,5-1%). Η μέθοδος επαναλαμβάνεται ανά εβδομαδιαία μεσοδιαστήματα, μέχρι να δημιουργηθεί ένα πεπαχυμένο, ισχυρό και λευκάζον επιθήλιο και να μην είναι ορατοί πλέον οι κιρσοί.
Μερικοί σκληροθεραπευτές, προσπαθώντας να επωφεληθούν από τα πλεονεκτήματα και των δύο τεχνικών, ενίουν σκληρυντική ουσία ταυτόχρονα ενδοκιρσικά και παρακιρσικά, με σκοπό την επίτευξη της ταχύτερης και ισχυρότερης ίνωσης του τοιχώματος του οισοφάγου. Η μέθοδος αυτή αποκαλείται «συνδυασμένη τεχνική». Ωστόσο, παραδεχόμαστε ότι ακόμα και στις εύστοχες προσπάθειες, κατά την ενδοκιρσική τεχνική, το 40% του φαρμάκου διαφεύγει παρακιρσικά, ιδιαίτερα όταν οι κιρσοί είναι μικροί.
Αποτελέσματα
Η επιδιωκόμενη θεραπεία των οισοφαγογαστρικών κιρσών στοχεύει στην οριστική τους εκρίζωση. Η σκληροθεραπεία αποτελεί ένα εντυπωσιακό, ποιοτικό άλμα και έχει μορφοποιηθεί σε έναν επιτυχή θεραπευτικό θεσμό, με πολύπλευρη θετική συμβολή. Τα αποτελέσματα μακροχρόνιων κλινικών μελετών επιβεβαιώνουν πλήρως και τεκμηριωμένα την κλινική υπεροχή και τον καταλυτικό της ρόλο στην αίσια έκβαση της κατάστασης των ασθενών.
Η θετική συμβολή της σκληροθεραπείας, μετά από 40 και πλέον χρόνια κλινικής εφαρμογής, εκτιμιέται από τους πιο κάτω παράγοντες:
- Την επίσχεση της οξείας ενεργού κιρσορραγίας.
- Την αποτροπή επανεμφάνισης της αιμορραγίας.
- Την προφυλακτική δράση στην πρόληψη εμφάνισης του πρώτου επεισοδίου κιρσορραγίας.
Ωστόσο, οφείλουμε να παραδεχθούμε ότι η αντικειμενική αποτίμηση των αποτελεσμάτων της σκληροθεραπείας είναι εξαιρετικά δύσκολη, δεδομένου ότι στις δημοσιευμένες κλινικές μελέτες έχουμε ποικιλομορφία τεχνικών (ενδοκιρσική, παρακιρσική, συνδυασμένη), ποικιλία σκληρυντικών ουσιών, διαφορετικούς όγκους έγχυσης, αλλιώτικους τύπους ενδοσκοπίων, ανομοιόμορφες μεθόδους πίεσης του οισοφαγικού τοιχώματος και ανόμοιου σταδίου ασθενείς.
Σε πολλές χώρες ο αλκοολισμός είναι η κύρια αιτία της ηπατικής κιρρώσεως, σε άλλες είναι οι παρασιτώσεις όπως η σχιστοσωμίαση που δεν προκαλούν αυτή καθ’ αυτή ηπατική βλάβη, ενώ σε άλλες όπως και στη χώρα μας, κύρια αιτία πυλαίας υπερτάσεως και αναπτύξεως κιρσών είναι η μεθηπατιτιδική κίρρωση.
Διαφέρει όμως ακόμη και ο τρόπος εκτιμήσεως της βαρύτητας της υποκειμένου ηπατικής βλάβης, δεδομένου ότι οι εφαρμοζόμενες εργαστηριακές εξετάσεις και παρακλινικές μέθοδοι δεν αξιολογούνται σε όλες τις εργασίες το ίδιο, η δε ταξινόμηση κατά Child που υφίσταται από μακρού, στηρίζεται σε τρεις υποκειμενικές παραμέτρους από τις συνολικά πέντε που περιέχει, γεγονός που επιτείνει τη σύγχυση.
Επιπλέον, τη σύγχυση έχει επιτείνει και η διαφορετική ονοματολογία που χρησιμοποιείται για να προσδιορισθεί ο χρόνος έναρξης μιας θεραπείας κατά τη φάση της αιμορραγίας. Η «επείγουσα» π.χ. θεραπεία για μερικούς δεν προϋποθέτει κανέναν προηγούμενο θεραπευτικό χειρισμό, ενώ για άλλους ακολουθεί την εφαρμογή κάποιας φαρμακευτικής αγωγής ή την τοποθέτηση οισοφάγειου σωλήνα τύπου Sengstaken-Blakemore.
Αναντίρρητα, η επείγουσα σκληροθεραπεία αποτελεί τη θεραπεία εκλογής στην οξεία κιρσορραγία. Συγκρινόμενη με τις άλλες συντηρητικές μεθόδους και κυρίως με τη χορήγηση των αγγειοδραστικών φαρμάκων και τον επιπωματισμό με αεροθαλάμους, υπερέχει σαφώς ως προς το τελικό αιμοστατικό αποτέλεσμα.
Η σκληροθεραπεία είναι μια αποτελεσματική μέθοδος για την επίσχεση της οξείας κιρσορραγίας, που επιτυγχάνεται σε ποσοστό 91% των ασθενών. Χαρακτηρίζεται και από άλλα πλεονεκτήματα, όπως είναι η απλή τεχνική, η χαμηλή νοσηρότητα, το μικρό κόστος και ο μη επηρεασμός της ηπατικής και της εγκεφαλικής λειτουργίας. Η σκληροθεραπεία θεωρείται ότι απέτυχε όταν εκδηλώνεται μείζων υποτροπή της κιρσορραγίας μετά τη δεύτερη συνεδρία της.
Το κύριο μειονέκτημα της σκληροθεραπείας είναι η σχετικά συχνή υποτροπή των κιρσών και συνακόλουθα των αιμορραγιών. Απαιτείται η διά βίου παρακολούθηση των ασθενών, επειδή δεν επιλύεται το κύριο πρόβλημα που είναι η πυλαία υπέρταση. Από τα μέχρι τώρα δεδομένα φαίνεται ότι η σκληροθεραπεία ελαττώνει τον κίνδυνο υποτροπής της αιμορραγίας, χωρίς όμως να τον μηδενίζει. Στη συντριπτική πλειοψηφία των περιπτώσεων, οι υποτροπές αυτές είναι μικρές, ελεγχόμενες αιμορραγίες, που κατά κανόνα δεν χρειάζονται μεταγγίσεις και αντιμετωπίζονται επιτυχώς με νέα σκληροθεραπεία.
Κεφαλαιώδους σημασίας θεωρείται η συμβολή της χρόνιας σκληροθεραπείας στην έκβαση της κατάστασης των ασθενών με ιστορικό κιρσορραγίας, η οποία έχει ως σκοπό την εκρίζωση των κιρσών. Αυτή ελαττώνει σημαντικά τον κίνδυνο νέας αιμορραγίας και τη θνητότητα των ασθενών. Έχει ισχυρότερη ένδειξη στους ασθενείς με υψηλό εγχειρητικό κίνδυνο, σε εκείνους με προχωρημένη ηπατική ανεπάρκεια (Child C) και στις περιπτώσεις όπου δεν μπορεί να εφαρμοσθεί ή έχει αποτύχει μία παρακαμπτήρια πυλαιοσυστηματική χειρουργική επέμβαση.
Με τη χρόνια σκληροθεραπεία επιτυγχάνεται εκρίζωση των κιρσών σε ποσοστό μόνο 17-56% των ασθενών, κυρίως λόγω του πρόωρου θανάτου. Η επανεμφάνιση των κιρσών μετά την αρχική επιτυχή εκρίζωσή τους παρατηρείται στους πρώτους 12 μήνες και αποτελεί αιτία επαναιμορραγίας σε 30% των πασχόντων. Ως εκ τούτου, η περιοδική ενδοσκοπική παρακολούθηση των ασθενών αποκτά δεσπόζουσα σημασία κατά τον πρώτο χρόνο μετά την εκρίζωση.
Μετά την εκρίζωση των κιρσών η επιβίωση είναι πολύ ικανοποιητική. Η υποκείμενη ηπατική νόσος βέβαια δεν βελτιώνεται και τελικώς είναι αυτή που καθορίζει την μετέπειτα επιβίωση των ασθενών. Υπάρχουν ωστόσο ενδείξεις ότι με τη σκληροθεραπεία βελτιώνεται η γενική κατάσταση των ασθενών και παρατείνεται το προσδόκιμο επιβίωσης, πιθανώς λόγω άρσης του επιβαρυντικού παράγοντα που αποτελούν για την ηπατική λειτουργία οι υποτροπές της κιρσορραγίας.
Παρακολούθηση ασθενών
 Το άμεσο αιμοστατικό αποτέλεσμα της σκληροθεραπείας σε μια οξεία αιμορραγία συνεκτιμάται από την παρακολούθηση των ζωτικών σημείων, την τιμή του αιματοκρίτη και τον εντερικό περισταλτισμό. Αποφεύγεται η τοποθέτηση ρινογαστρικού σωλήνα Levin, επειδή ενδέχεται να ενεργοποιήσει εκ νέου την αιμορραγία. 6 έως 12 ώρες μετά τη σκληροθεραπεία επιτρέπεται η λήψη υγρών, ενώ πολτώδης τροφή χορηγείται την επόμενη μέρα.
Το άμεσο αιμοστατικό αποτέλεσμα της σκληροθεραπείας σε μια οξεία αιμορραγία συνεκτιμάται από την παρακολούθηση των ζωτικών σημείων, την τιμή του αιματοκρίτη και τον εντερικό περισταλτισμό. Αποφεύγεται η τοποθέτηση ρινογαστρικού σωλήνα Levin, επειδή ενδέχεται να ενεργοποιήσει εκ νέου την αιμορραγία. 6 έως 12 ώρες μετά τη σκληροθεραπεία επιτρέπεται η λήψη υγρών, ενώ πολτώδης τροφή χορηγείται την επόμενη μέρα.
Η χορήγηση αντιβιοτικών στη σκληροθεραπεία αποτελεί ένα αμφιλεγόμενο θέμα. Οι υπέρμαχοι βασίζονται στα παρακάτω δεδομένα:
1. Η σκληροθεραπεία είναι μια δυνητικά μολυσμένη θεραπευτική μέθοδος.
2. Στους ασθενείς συχνά αποδεικνύεται βακτηριαιμία.
3. Ο ασθενής είναι εξαιρετικά επιρρεπής για ανάπτυξη λοίμωξης συνεπεία της υποογκαιμίας, της υποθρεψίας και της χρόνιας ηπατοπάθειας.
4. Θα είναι πραγματικά ολέθριο για τον ασθενή, μια χημική θρομβοφλεβίτιδα να εξελιχθεί σε σηπτική.
Η αποκατάσταση της υποογκαιμίας και των διαταραχών της πήξεως του αίματος υλοποιείται με τη χορήγηση φρέσκου κατεψυγμένου πλάσματος. Ιδιαίτερη προσοχή απαιτείται κατά τη χορήγηση των υγρών, επειδή η απότομη αύξηση του ενδοαγγειακού όγκου ενδέχεται να οδηγήσει σε αυξημένη ενδοκιρσική πίεση και πρόωρη υποτροπή της κιρσορραγίας. Σε τεκμηριωμένη γαστροοισοφαγική ανάρροια και πεπτική οισοφαγίτιδα, χορηγείται ένα αντιεκκριτικό φάρμακο του στομάχου σε συνδυασμό με ένα ευκινητικό. Σε εμφάνιση ελκών μετά από σκληροθεραπεία, χορηγείται σουκραλφάτη και ένας αναστολέας της αντλίας Na+- K+ (παντοπραζόλη).
Μετά την επίσχεση της ενεργού κιρσορραγίας, τίθεται το ζήτημα του χρόνου και της συχνότητας των επαναληπτικών συνεδριών σκληροθεραπείας. Οι απόψεις των ειδικών ερευνητών ως προς το θέμα αυτό είναι πολυποίκιλες και συχνά αντιτιθέμενες.
Έχει παρατηρηθεί ότι η υποτροπή της κιρσορραγίας συμβαίνει συχνότερα μετά από 4 ημέρες. Για το λόγο αυτό, οι περισσότεροι ενδοσκόποι επαναλαμβάνουν τη δεύτερη συνεδρία σκληροθεραπείας στις πρώτες 4 έως 7 ημέρες. Οι επόμενες συνεδρίες γίνονται ανά εβδομαδιαία ή τρισεβδομαδιαία διαστήματα. Μικρότερα μεσοδιαστήματα, όπως εκείνα των 3 ημερών, έχουν ως αποτέλεσμα τη συχνότερη εμφάνιση επιπλοκών. Για την οριστική εκρίζωση των κιρσών, απαιτούνται κατά μέσο όρο συνολικά 4 έως 6 συνεδρίες σκληροθεραπείας.
Δεν υφίσταται διεθνώς ομοφωνία αναφορικά με τον ορισμό της έννοιας της εκρίζωσης των κιρσών και τον ορθό χρόνο κατά τον οποίο πρέπει να περατωθεί η σκληροθεραπεία. Μερικοί ορίζουν ως «εκρίζωση» την πλήρη απουσία κιρσών κατά την οισοφαγοσκόπηση, λίγα εκατοστά πάνω από την καρδιοοισοφαγική συμβολή και την επικάλυψη του οισοφάγου με παχύ και ουλοποιημένο βλεννογόνο. Άλλοι χαρακτηρίζουν ως εκρίζωση την ανάδειξη μικρών λευκαζόντων κιρσών χωρίς ερυθρά στίγματα, ενώ άλλοι κάθε κιρσό που δεν αιμορραγεί με το τρύπημα της βελόνης.
Αναντίλεκτα, η σκληροθεραπεία αποτελεί ένα είδος συμπτωματικής θεραπείας, η οποία δεν επιλύει το κύριο πρόβλημα του ασθενούς, που είναι η πυλαία υπέρταση. Η περιοδική ενδοσκοπική παρακολούθηση του ασθενούς είναι παράγοντας ζωτικής σημασίας για την ομαλή πορεία του ασθενούς μακροπρόθεσμα. Ο πρώτος επανέλεγχος επιτελείται μετά από 3 έως 4 μήνες και ύστερα σε μεγαλύτερα μεσοδιαστήματα. Μόλις επανεμφανιστούν οι κιρσοί, επαναλαμβάνεται η σκληροθεραπεία με τον ίδιο τρόπο, μέχρι την τελική τους εκρίζωση.
Ανάλογα με το βαθμό της ηπατικής ανεπάρκειας, που εκτιμάται αντικειμενικά και αξιόπιστα με την ταξινόμηση κατά Child-Pugh, σχεδιάζεται και ο μελλοντικός επανέλεγχος του ασθενούς. Το προτεινόμενο σχήμα της ενδοσκοπικής παρακολούθησης σχηματοποιείται ως εξής:
Εφόσον δεν εμφανισθούν νέοι κιρσοί μετά τον πρώτο χρόνο από το τέλος της σκληροθεραπείας, η ενδοσκόπηση προγραμματίζεται κάθε 6 μήνες. Εάν δεν ανευρεθούν κιρσοί στα δύο επόμενα χρόνια, ο ενδοσκοπικός έλεγχος εκτελείται σε ετήσια βάση ή ακόμα μπορεί και να εγκαταλειφθεί.
Από τα προαναφερόμενα συμπεραίνουμε πως, όσο καλύτερη είναι η ηπατική λειτουργία του ασθενούς, τόσο πιο αποτελεσματική και μακροπρόθεσμη αναδεικνύεται η συνεισφορά της σκληροθεραπείας. Έτσι, πολύ καλά αποτελέσματα επιτυγχάνονται σε ασθενείς με θρόμβωση της πυλαίας φλέβας χωρίς κίρρωση του ήπατος. Αντίθετα, η σκληροθεραπεία είναι σχεδόν αναποτελεσματική σε ασθενείς με μεμβρανώδη απόφραξη των ηπατικών φλεβών και της κάτω κοίλης φλέβας.
Επιπλοκές
Η σκληροθεραπεία έχει επιδείξει πολύχρονη και αποδεδειγμένη αποτελεσματικότητα και ασφάλεια στην κλινική πρακτική. Παρέχει αποτελεσματική θεραπεία, προκαλώντας ελάχιστη διαταραχή στην ομοιοστασία του ασθενούς. Η μέθοδος χαρακτηρίζεται από καλή ανοχή και σχετικά χαμηλή επίπτωση ανεπιθύμητων ενεργειών και σημαντικά θετικό ισοζύγιο πλεονεκτημάτων. Η εξαντλητική προσήλωση και απαρέγκλιτη τήρηση αυστηρών προδιαγραφών ασφαλείας και ιατροτεχνολογικής υποστήριξης εγγυάται τα καλύτερα αποτελέσματα και αποτελούν ασφαλιστική δικλείδα για την αποτροπή των επιπλοκών.Οι επιπλοκές της σκληροθεραπείας απαντώνται με συχνότητα που κυμαίνεται από 12-15% ανά ασθενή και ανέρχεται σε 9% περίπου ανά συνεδρία. Το είδος και το σύνολο των επιπλοκών συσχετίζεται άμεσα με την εμπειρία του ενδοσκόπου και την τεχνική. Κοινότοπη διαπίστωση είναι η ακόλουθη: όσο μικρότερη ποσότητα σκληρυντικής ουσίας ενίεται, τόσο λιγότερες είναι οι ανεπιθύμητες ενέργειες και οι επιπλοκές. Παράλληλα, όμως, μικρότερο είναι και το αναμενόμενο θεραπευτικό αποτέλεσμα.
Ας σημειωθεί ότι κάθε ασθενής θα πρέπει εξατομικεύεται και να αντιμετωπίζεται κατά περίπτωση χωριστά, γιατί στην ίδια ποσότητα και συγκέντρωση σκληρυντικής ουσίας, ο καθένας αντιδρά με διαφορετικό τρόπο. Οι πιο επιρρεπείς για ανάπτυξη επιπλοκών είναι οι ηλικιωμένοι ασθενείς με προχωρημένη αρτηριοσκλήρυνση, οι διαβητικοί και εκείνοι με κίρρωση του ήπατος, σταδίου Child C.
Από λόγους διδακτικής μεθοδολογίας, οι επιπλοκές ταξινομούνται σε συνήθεις, που κατά κανόνα είναι παροδικές και σε σπάνιες, που ως επί το πλείστον είναι σοβαρές. Οι συνήθεις – παροδικές επιπλοκές της σκληροθεραπείας είναι ο οπισθοστερνικός πόνος (10-25%), η δυσφαγία (25%), ο πυρετός (20%), η πλευριτική συλλογή και πνευμονίτιδα (50%), τα εξιδρώματα στους κιρσούς (30%), οι βλεννογονικές διαβρώσεις (10-20%), οι διαταραχές κινητικότητας του οισοφάγου, η αιμορραγία (40%) και τα έλκη (10-20%). Από τις σπάνιες και περισσότερο σοβαρές επιπλοκές της σκληροθεραπείας, οι σημαντικότερες είναι η διάτρηση του οισοφάγου (1-2%), η στένωση (4%), οι βλεννογονικές επιμήκεις ρωγμές, οι θρομβώσεις – εμβολές, η σηψαιμία, η περικαρδίτιδα, η μεσοθωρακίτιδα, το βρογχοοισοφαγικό ή πλευροοισοφαγικό συρίγγιο, η οξεία αναπνευστική δυσχέρεια / ARDS, η πνευμονία από εισρόφηση, το ψευδοεκκόλπωμα του οισοφάγου και το ενδοτοιχωματικό αιμάτωμα.
Ο πόνος θεωρείται περισσότερο σύμπτωμα παρά επιπλοκή της σκληροθεραπείας. Αρχίζει αμέσως μετά τη σκληροθεραπεία και διαρκεί για λίγες ώρες. Εξακτινώνεται προς τη μεσοπλάτιο χώρα και ορισμένες φορές προς τον αυχένα. Ο ασθενής ανακουφίζεται με τη χορήγηση νιτρογλυκερίνης υπογλωσσίως. Η εξαγγείωση της σκληρυντικής ουσίας στο οισοφαγικό τοίχωμα πυροδοτεί έντονο πόνο και παρατεταμένο σπασμό. Εάν ο πόνος επιδεινώνεται με την πάροδο του χρόνου και επιπλέον εκδηλωθεί δυσφαγία και οδυνοφαγία, θα πρέπει να αποκλειστεί το ενδεχόμενο της διάτρησης του οισοφάγου.
Η αιμορραγία που εμφανίζεται στη θέση εισόδου της βελόνης, συνήθως αυτοπεριορίζεται αυτόματα, εφόσον έχει ενεθεί ικανή ποσότητα σκληρυντικής ουσίας μέσα στον κιρσό. Ενδέχεται να συμβεί ρήξη του κιρσού, προτού ακόμη ενεθεί η σκληρυντική ουσία. Η αιμορραγία τότε είναι μεγάλη και ελέγχεται μόνο με την έγχυση σκληρυντικής ουσίας στην ίδια κιρσική στήλη, περιφερικότερα της ρήξης. Η μη σκοπούμενη διείσδυση του πλαστικού καθετήρα, μαζί με τη βελόνη μέσα στον κιρσό, αποτελεί εσφαλμένη ενέργεια και προκαλεί σοβαρή αιμορραγία. Μόλις αυτό καταστεί αντιληπτό, ενίεται ενδοκιρσικά μεγάλη ποσότητα σκληρυντικής ουσίας και ο καθετήρας διατηρείται σταθερά στη θέση του για 30 δευτερόλεπτα.
Ήπιος πυρετός εμφανίζεται σε 20% των ασθενών και διαρκεί μία έως δύο ημέρες. Υφίεται από μόνος του, χωρίς θεραπεία. Έχει αναφερθεί επίσης μετά από σκληροθεραπεία παροδική μικροβιαιμία, που δεν φαίνεται όμως να είναι η αιτία του πυρετού ή να προκαλεί άλλα προβλήματα.
Οι συχνότερες πνευμονικές εκδηλώσεις είναι η πλευριτική συλλογή και η ατελεκτασία στις βάσεις των πνευμόνων. Η αιτία τους παραμένει εν πολλοίς άγνωστη. Πιθανολογούνται ως αιτίες η φλεβίτιδα και η πνευμονική εμβολή που προκαλούνται από τη σκληρυντική ουσία. Το σύνδρομο της οξείας αναπνευστικής δυσχέρειας των ενηλίκων (ARDS) έχει αναφερθεί μετά από χορήγηση μεγάλης ποσότητας σκληρυντικής ουσίας, σε βαρέως πάσχοντες ασθενείς.
Η εμμένουσα ταχυκαρδία, ο σφοδρός και βαθμιαία κλιμακούμενος θωρακικός πόνος, εμβάλλουν την ισχυρή υποψία της διάτρησης και της μεσοθωρακίτιδας. Το ίδιο κλινικό σύνδρομο μπορεί να εκδηλωθεί και στη φλεβίτιδα των φλεβών του μεσοθωρακίου. Αποφεύγεται η έγχυση της σκληρυντικής ουσίας σε κιρσό στο μέσο και άνω τριτημόριο του οισοφάγου, επειδή ενδέχεται να διαφύγει ταχέως προς την άζυγο φλέβα και κατόπιν να εισέλθει στην πνευμονική κυκλοφορία, προκαλώντας σοβαρές επιπλοκές.
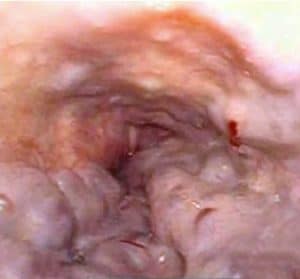
Οι εξελκώσεις στον οισοφαγικό βλεννογόνο αποτελούν μια συχνή εκδήλωση (10-20%) της σκληροθεραπείας. Η συχνότητα έχει άμεση σχέση με την εμπειρία του ενδοσκόπου, το ποσό και την πυκνότητα της εγχεόμενης σκληρυντικής ουσίας. Όσο πιο εύστοχη είναι η έγχυση μέσα στον κιρσό, τόσο μικρότερη είναι η απαιτούμενη ποσότητα της σκληρυντικής ουσίας. Έτσι ελαττώνεται και ο κίνδυνος των εξελκώσεων. Εμφανίζονται σε 5 έως 7 ημέρες μετά από κάθε συνεδρία και επουλώνονται ευχερώς με τη χορήγηση υδατικού διαλύματος σουκραλφάτης.
Αναγνωρίζονται δύο είδη εξελκώσεων: τα επιφανειακά και τα βαθιά έλκη. Τα επιφανειακά έλκη είναι το αποτέλεσμα της νέκρωσης του υποβλεννογόνιου χιτώνα, επουλώνονται γρήγορα και δεν προκαλούν σοβαρές κλινικές επιπτώσεις. Αντίθετα, τα βαθιά έλκη προκύπτουν όταν νεκρωθεί και μέρος του μυϊκού χιτώνα, οπότε η κατάσταση είναι πιο κρίσιμη. Τα έλκη αυτά εκδηλώνονται κλινικά με αιμορραγία που προέρχεται από το παράπλευρο αγγειακό δίκτυο του μυϊκού χιτώνα. Στην περίπτωση αυτή διακόπτεται η σκληροθεραπεία, γιατί αναπόδραστα παράγονται βαθύτερες νεκρώσεις που επιδεινώνουν την αιμορραγία, με επόμενο κίνδυνο τη διάτρηση του οισοφάγου.
Όταν η αιμορραγία από τα έλκη της σκληροθεραπείας είναι κρίσιμη, οι διαθέσιμες θεραπευτικές δυνατότητες είναι περιορισμένης αποτελεσματικότητας. Επιχειρείται αρχικά σκληροθεραπεία πάνω και κάτω από το έλκος, εμβολισμός της αριστεράς γαστρικής αρτηρίας και σε μεγάλη μη ελεγχόμενη αιμορραγία η μόνη λύση είναι η εκτομή του κατωτέρου τμήματος του οισοφάγου. Για την αποτροπή της σοβαρής αυτής επιπλοκής θα πρέπει να αποφεύγεται η επαναλαμβανόμενη χορήγηση μεγάλης ποσότητας σκληρυντικής ουσίας στην ίδια θέση, όταν η αιμορραγία δεν ελέγχεται αποτελεσματικά.
Μετά από σκληροθεραπεία, 25% των ασθενών παραπονείται για δυσφαγία. Το σύμπτωμα αυτό εκδηλώνεται συνήθως 2 έως 3 μήνες μετά τη θεραπεία. Ένα μικρό ποσοστό από αυτούς (1-5%) παρουσιάζει στένωση, σε λιγότερους ανευρίσκεται έλκος, ενώ στους περισσότερους δεν διαπιστώνεται κάποιο μακροσκοπικό παθολογικό εύρημα με την ενδοσκόπηση. Το σύμπτωμα υποχωρεί από μόνο του χωρίς θεραπεία, μετά από λίγο καιρό. Με τη μανομετρία έχουν καταγραφεί διαφορετικού τύπου διαταραχές της κινητικότητας του οισοφάγου, που πιθανόν αποτελούν την αιτία της δυσφαγίας, όταν ενδοσκοπικά ή ακτινολογικά δεν ανευρίσκεται παθολογικό εύρημα.
Μια άλλη επιπλοκή της σκληροθεραπείας είναι η στένωση του οισοφάγου, που απαντάται σε ποσοστό 4-27% των ασθενών. Ο βαθμός της στένωσης και η συχνότητα εμφάνισης σχετίζονται άμεσα με το ποσό της ενιέμενης σκληρυντικής ουσίας. Η στένωση αναπτύσσεται στη θέση όπου γίνεται η σκληροθεραπεία και είναι το αποτέλεσμα της υπέρμετρης ίνωσης του βλεννογόνου. Αντιμετωπίζεται με ενδοσκοπικές διαστολές τύπου ωθήσεως, μέχρι τελικής διαμέτρου 46-50 Fr, χωρίς να υπάρχει ο κίνδυνος της αιμορραγίας, επειδή δεν υπάρχουν πλέον οι κιρσοί.
Η διάτρηση αποτελεί τη βαρύτερη επιπλοκή της σκληροθεραπείας, η οποία εκθέτει σε άμεσο κίνδυνο τη ζωή του ασθενούς. Η νέκρωση και η διάτρηση του οισοφαγικού τοιχώματος είναι ύπουλες καταστάσεις, επειδή εκδηλώνονται σε 5 έως 7 ημέρες μετά τη συνεδρία. Η διάτρηση που προκαλείται με το ενδοσκόπιο, συνήθως το άκαμπτο οισοφαγοσκόπιο, συμβαίνει κατά τη διάρκεια της σκληροθεραπείας και συνήθως αναγνωρίζεται αμέσως.
Η τυπική κλινική εικόνα της μεσοθωρακίτιδας εκδηλώνεται 2 έως 3 ημέρες μετά τη διάτρηση. Η πρώτη ένδειξη είναι ο ισχυρός θωρακικός πόνος που επιτείνεται με το πέρασμα του χρόνου. Η οδυνοφαγία, η δυσφαγία, η σιελόρροια, η ταχυκαρδία, ο πυρετός και ο ελεύθερος αέρας στο μεσοθωράκιο, αποτελούν συμπτώματα και ευρήματα που οριστικοποιούν τη διάγνωση. Η θέση της διαφυγής αναδεικνύεται ακτινολογικά κατά τη διάβαση του οισοφάγου με γαστρογραφίνη και την αξονική τομογραφία του μεσοθωρακίου. Όταν η διάτρηση είναι μικρή, η θεραπεία μπορεί να είναι συντηρητική: με αντιβιοτικά, ρινογαστρικό σωλήνα και παρεντερική χορήγηση υγρών. Η θωρακοτομή είναι επιβεβλημένη όταν η διαφυγή είναι μεγάλη και ο ασθενής έχει σοβαρή μεσοθωρακίτιδα.
Λίγες ημέρες μετά την πρώτη συνεδρία σκληροθεραπείας, ενδέχεται να εκδηλωθεί υποτροπή της αιμορραγίας, η οποία εμφανίζεται σε ποσοστό μέχρι και 40% των ασθενών. Συνήθως προέρχεται από κιρσούς, στους οποίους δεν είχε γίνει σκληροθεραπεία κατά την πρώτη συνεδρία. Αποδίδεται στην εκτροπή της αιματικής ροής και στην ενδοκιρσική αύξηση της πίεσης μέσα στους κιρσούς αυτούς, μετά την απόφραξη των άλλων. Το γεγονός αυτό ισχυροποιεί την ένδειξη για την πρώιμη επαναληπτική σκληροθεραπεία, μέσα στην πρώτη εβδομάδα από την πρώτη συνεδρία. Όπως προαναφέρθηκε, αιμορραγία ενδέχεται να προκληθεί και από τις επιφανειακές ή βαθιές εξελκώσεις του οισοφάγου, που απαιτούν όμως τελείως διαφορετική αντιμετώπιση.
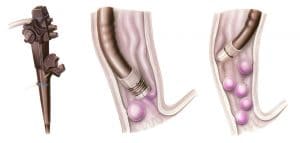
Ενδοσκοπική απολίνωση
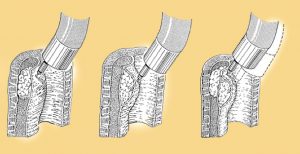
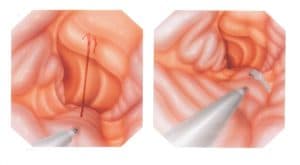
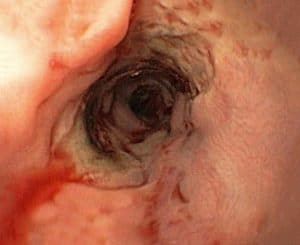
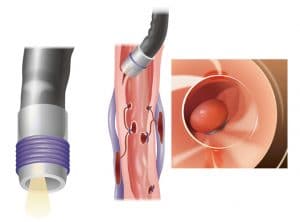
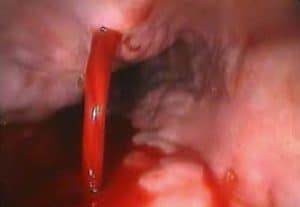
Η σκληροθεραπεία αποτελούσε τη μοναδική αποτελεσματική ενδοσκοπική τεχνική για την αντιμετώπιση της κιρσορραγίας, μέχρι τα τέλη του 1986. Τα τελευταία χρόνια, το ενδιαφέρον έχει εστιασθεί στη νέα τεχνική της ενδοσκοπικής απολίνωσης των κιρσών με τη χρήση ελαστικών δακτυλίων.Η ενδοσκοπική απολίνωση των κιρσών γίνεται με την τοποθέτηση ελαστικών δακτυλίων και αποτελεί μια δόκιμη εναλλακτική μέθοδο θεραπείας των γαστροοισοφαγικών κιρσών. Η τεχνική είναι όμοια με εκείνη που χρησιμοποιείται για την απολίνωση των αιμορροΐδων. Με το μηχανικό στραγγαλισμό των κιρσών προσβλέπουμε στην απόφραξη και την μετέπειτα ίνωση.
Η μέθοδος χρησιμοποιείται αποτελεσματικά τόσο στην οξεία φάση για την επίσχεση μιας ενεργού κιρσορραγίας όσο και στη χρόνια φάση για την εκρίζωση των κιρσών. Όταν υπάρχουν οι απαραίτητες ενδείξεις, εφαρμόζεται και για την προληπτική εκρίζωση των κιρσών, προτού δηλαδή εμφανιστεί το πρώτο επεισόδιο της κιρσορραγίας.
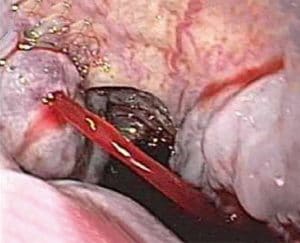
Η τοποθέτηση των ελαστικών δακτυλίων αρχίζει από τον κιρσό που αιμορραγεί. Στην ίδια συνεδρία τοποθετούνται 5 έως 8 ακόμα δακτύλιοι στα τελευταία 10 cm του οισοφάγου.
Ωστόσο, η τεχνική είναι εξαιρετικά δυσχερής στην ενεργό φάση της αιμορραγίας, επειδή το εξαγγειωμένο αίμα παρεμποδίζει την ευκρινή όραση και δυσχεραίνει την αναγνώριση της θέσης για την εύστοχη τοποθέτηση του δακτυλίου. Τεχνικές δυσκολίες αναφύονται επίσης σε μικρού ή μεσαίου μεγέθους κιρσούς, επειδή ακόμα και με την ισχυρή αρνητική πίεση δεν επαίρεται ικανοποιητικά ο κιρσός για την ασφαλή τοποθέτηση του δακτυλίου στη βάση του.
Λίγες ημέρες μετά την τοποθέτηση του δακτυλίου, εμφανίζεται ελκωτική αλλοίωση του βλεννογόνου, που επουλώνεται πλήρως μετά από 2 εβδομάδες, σε αντίθεση με τα έλκη της σκληροθεραπείας, που είναι βαθιά και επουλώνονται μετά από 3 εβδομάδες. Ο κιρσός εξαφανίζεται και στη θέση του αντικαθίσταται από παχύ και ώριμο ουλώδη ιστό, που επικαλύπτεται από πλακώδες επιθήλιο. Δεν παρατηρείται στένωση του οισοφάγου με την εφαρμογή των δακτυλίων, η οποία ως γνωστόν αποτελεί μια από τις σοβαρές επιπλοκές της σκληροθεραπείας.Αξιοσημείωτη βελτίωση της μεθόδου επέφερε η ικανότητα οπλισμού του μηχανισμού απελευθέρωσης των δακτυλίων, με περισσότερους από έναν δακτυλίους, με την οποία δεν καθίσταται πλέον αναγκαία η χρήση του προστατευτικού σωλήνα (overtube).
Από πρόσφατες συγκριτικές κλινικές μελέτες, προκύπτει ότι η ενδοσκοπική απολίνωση είναι τουλάχιστον τόσο αποτελεσματική όσο και η ενδοσκοπική σκληροθεραπεία, για τον επιτυχή έλεγχο της ενεργού κιρσορραγίας και την προφύλαξη από μία νέα υποτροπή. Έχει αποδειχθεί ότι με τις ενδοσκοπικές απολινώσεις απαιτούνται λιγότερες συνεδρίες για την οριστική εκρίζωση των κιρσών και ότι ο αναμενόμενος αριθμός των υποτροπών που εμφανίζονται πριν από την ολοκλήρωση της θεραπείας είναι μικρότερος. Στο σύνολό τους οι επιπλοκές είναι ηπιότερες και λιγότερες. Πιθανόν επίσης, ο χρόνος επιβίωσης των ασθενών να είναι πιο παρατεταμένος με τη νέα αυτή μέθοδο.
Ορισμένοι ερευνητές εφαρμόζουν την ενδοσκοπική απολίνωση ταυτόχρονα με τη σκληροθεραπεία, με σκοπό τη βελτιστοποίηση των αποτελεσμάτων και κυρίως την ελάττωση των υποτροπών της αιμορραγίας, Η συνδυασμένη αυτή τακτική συνίσταται στην τοποθέτηση ελαστικών δακτυλίων σε όλες τις κιρσικές στήλες κοντά στη γαστροοισοφαγική συμβολή, που ακολουθείται με έγχυση μικρής ποσότητας (1 ml) σκληρυντικής ουσίας σε κάθε κιρσό, σε απόσταση 1 έως 3 cm κεφαλικά από τη θέση των δακτυλίων.
Ο συνδυασμός αυτός έχει επιδείξει εντυπωσιακά θεραπευτικά αποτελέσματα, γιατί με τη μηχανική στάση του αίματος, που επιτυγχάνεται με την περίδεση, παρέχεται η δυνατότητα παρατεταμένης τοπικής δράσης της σκληρυντικής ουσίας και, συνακόλουθα, της πιο αποτελεσματικής εκρίζωσης των κιρσών. Επειδή χορηγείται μικρή ποσότητα σκληρυντικής ουσίας, οι τοπικές επιπλοκές είναι ανεπαίσθητες. Επιπλέον, η σκληρυντική ουσία δεν διαχέεται στη συστηματική κυκλοφορία συνεπεία της ενδοκιρσικής στάσης του αίματος, με αποτέλεσμα να εκλείπουν ολοσχερώς οι ανεπιθύμητες συστηματικές εκδηλώσεις.
Συμπερασματικά, η ενδοσκοπική απολίνωση με τους ελαστικούς δακτυλίους είναι διεθνώς αναγνωρισμένη ως μια αποφασιστική πρόοδος στην αντιμετώπιση των γαστροοισοφαγικών κιρσών. Εκριζώνει πιο γρήγορα και αποτελεσματικά τους κιρσούς, προκαλεί λιγότερες και ηπιότερες επιπλοκές και πιθανόν παρατείνει περισσότερο την επιβίωση των ασθενών, συγκριτικά με τη σκληροθεραπεία.
Επιπωματισμός με αεροθαλάμους
Ο πρώτος που πέτυχε να ελέγξει επιτυχώς κιρσορραγία με επιπωματισμό είναι ο Weatphal (1930), που χρησιμοποίησε ένα διατεινόμενο αεροθάλαμο, στην άκρη ενός μακρού οστού φάλαινας.
Ο επιπωματισμός αποτελεί μια ικανοποιητική μέθοδο για τον προσωρινό έλεγχο της κιρσορραγίας. Μετά από τις επιτυχημένες κλινικές εφαρμογές πολλών σωλήνων και τις θεαματικές βελτιώσεις, καθιερώθηκαν στην κλινική πράξη τρεις τύποι σωλήνων: ο σωλήνας Sengstaken-Blakemore, ο Linton-Nachlas και ο Edlich, γνωστός και ως «σωλήνας της Μινεσότα».
Ο σωλήνας Sengstaken-Blakemore είναι τριπλού αυλού. Οι δύο αυλοί προορίζονται για το γαστρικό και τον οισοφαγικό αεροθάλαμο και ο τρίτος για την αναρρόφηση του στομάχου. Ως μειονέκτημά του θεωρείται η αδυναμία αναρρόφησης των εκκρίσεων, που συσσωρεύονται πάνω από τον οισοφαγικό αεροθάλαμο. Είναι απαραίτητο να τοποθετείται επιπλέον και ρινοοισοφαγικός καθετήρας.
Ο σωλήνας Linton-Nachlas διαθέτει μόνο έναν γαστρικό αεροθάλαμο και παρέχει τη δυνατότητα αναρροφήσεως από περιφερικότερη θέση. Ο αεροθάλαμος έχει μεγαλύτερη διατατική ικανότητα (μέχρι 600 ml) και με αυτόν ελέγχεται αποτελεσματικά κυρίως η αιμορραγία από τη γαστροοισοφαγική συμβολή.
Ο σωλήνας Edlich είναι γνωστός και ως «σωλήνας της Μινεσότα». Διαθέτει δύο αεροθαλάμους, το γαστρικό και τον οισοφαγικό, και τέσσερις αυλούς, που επιτρέπουν την αναρρόφηση υγρών περιφερικά και κεντρικά από τους αεροθαλάμους.
Ως γνωστόν, το αίμα στους οισοφαγικούς κιρσούς προσάγεται με δύο οδούς: 1) με τις υποβλεννογόνιες γαστρικές φλέβες και 2) με τις περιοισοφαγικές φλέβες, οι οποίες αναστομώνονται με τις υποβλεννογόνιες οισοφαγικές φλέβες μέσω των διατοιχωματικών διατιτραινόντων φλεβικών κλάδων. Από τις δύο οδούς, η πρώτη είναι η σημαντικότερη. Για τον αποτελεσματικό όμως επιπωματισμό, είναι ευνόητο ότι απαιτούνται και οι δύο αεροθάλαμοι, για τον αποκλεισμό και των δύο οδών.
Η κύρια ένδειξη για την εφαρμογή του γαστροοισοφαγικού επιπωματισμού είναι η αδυναμία αποτελεσματικού ελέγχου της αιμορραγίας με ενδοσκοπικό τρόπο (σκληροθεραπεία, απολίνωση). Συνηθέστερα χρησιμοποιείται σε συνδυασμό με τα αγγειοδραστικά φάρμακα.
Από τους τρεις σωλήνες, ο πιο προσφιλής σε χρήση είναι ο τύπου Edlich (Μινεσότα). Η τοποθέτηση γίνεται ασφαλέστερα στη Μονάδα Εντατικής Θεραπείας, επειδή ενδέχεται να απαιτηθεί, από πριν ή μετά, διασωλήνωση της τραχείας για την αποφυγή της πνευμονικής εισρόφησης. Προηγείται έκπλυση του στομάχου με φυσιολογικό χλωριονατριούχο ορό και αναρρόφηση του γαστρικού περιεχομένου.
Αρχικά ελέγχεται η στεγανότητα και η λειτουργική αρτιότητα των αεροθαλάμων καθώς και η βατότητα των αυλών. Ο σωλήνας επαλείφεται με γέλη ξυλοκαΐνης και εισάγεται από τη μύτη. Η ορθή θέση στο στομάχι ελέγχεται ακτινοσκοπικά και με την εμφύσηση αέρα από το γαστρικό σωλήνα.
Ο γαστρικός αεροθάλαμος διατείνεται με 300 ml αέρα και ενσφηνώνεται στη γαστροοισοφαγική συμβολή, με ήπια έλξη προς τα έξω. Στη θέση αυτή σταθεροποιείται με σταθερή ελεγχόμενη έλξη του σωλήνα, κρεμώντας βάρος ενός κιλού στο πάνω μέρος του πλαισίου του κρεβατιού. Η θέση του σωλήνα ελέγχεται εκ νέου ακτινοσκοπικά και ο έλεγχος επαναλαμβάνεται κάθε 12-24 ώρες.
Τόσο από το γαστρικό όσο και από τον οισοφαγικό αυλό γίνονται συχνές αναρροφήσεις για να απομακρυνθούν οι εκκρίσεις και για τον έλεγχο της επίσχεσης της αιμορραγίας. Εφόσον η αιμορραγία σταματάει μόνο με τη διάταση του γαστρικού αεροθαλάμου, συνάγεται έμμεσα ότι πρόκειται μάλλον για αιμορραγία από γαστρικούς κιρσούς (θόλου ή καρδιακής μοίρας).
Ο οισοφαγικός αεροθάλαμος διατείνεται με αέρα υπό ελεγχόμενη πίεση 30-40 mm Hg, που θα πρέπει να παρακολουθείται συχνά με μανόμετρο. Ανά τακτά χρονικά διαστήματα ελέγχεται η λειτουργία των αεροθαλάμων, όσο διαρκεί ο επιπωματισμός. Επιμονή της αιμορραγίας ενδεχομένως να σημαίνει μη ορθή τοποθέτηση του σωλήνα ή και κάποια άλλη εστία αιμορραγίας από το ανώτερο πεπτικό.
Μετά από 6 έως 12 ώρες συνεχούς επιπωματισμού, αποσυμπιέζεται αρχικά ο οισοφαγικός αεροθάλαμος. Αφαιρείται η έλξη και στη συνέχεια αποσυμπιέζεται ο γαστρικός αεροθάλαμος. Εφόσον η αιμορραγία έχει σταματήσει, επιχειρείται το συντομότερο δυνατόν ενδοσκοπική σκληροθεραπεία. Όταν αυτή δεν μπορεί να υλοποιηθεί, ο σωλήνας παραμένει στη θέση του για 24 ακόμα ώρες. Εάν στο μεσολαβούν διάστημα υποτροπιάσει η αιμορραγία, διατείνονται εκ νέου οι αεροθάλαμοι με τον ίδιο τρόπο και λαμβάνονται μέτρα για περαιτέρω θεραπευτικούς χειρισμούς (ενδοσκόπηση, TIPSS, χειρουργείο).
Τα αποτελέσματα του γαστροοισοφαγικού επιπωματισμού θεωρούνται ικανοποιητικά σε ό,τι αφορά την αρχική επίσχεση της αιμορραγίας. Επιτυγχάνεται σε ποσοστό 90% των ασθενών. Το αποτέλεσμα όμως αυτό είναι παροδικό, γιατί μέσα στις επόμενες 3 ημέρες σημειώνεται υποτροπή της αιμορραγίας σε ποσοστό που κυμαίνεται από 35% έως 50% των ασθενών. Είναι επιβεβλημένο μετά από κάθε επιτυχή αιμόσταση με επιπωματισμό, να επακολουθεί πρώιμα και μια συμπληρωματική θεραπευτική αγωγή, που θα έχει ως σκοπό την προφύλαξη από την υποτροπή της κιρσορραγίας (φαρμακευτική, ενδοσκοπική, εγχείρηση, TIPSS).Ο γαστροοισοφαγικός επιπωματισμός συνοδεύεται από συχνές επιπλοκές, που απαντώνται σε ποσοστό 10% των ασθενών. Από τις επιπλοκές αυτές οι πιο συχνές και σοβαρές είναι: α) η απόφραξη της αναπνευστικής οδού, β) οι διαβρώσεις, γ) οι σχάσεις του βλεννογόνου και δ) η ρήξη του οισοφάγου.
Η απόφραξη της αεροφόρου οδού προκαλείται από την εισρόφηση των εκκρίσεων ή τη διολίσθηση και ενσφήνωση του αεροθαλάμου στο φάρυγγα. Μόλις ανακύψει οξύ αναπνευστικό πρόβλημα, αποκόπτονται αμέσως οι ασφαλιστήρες των αυλών και αφαιρείται ο σωλήνας. Ο ασθενής προστατεύεται αποτελεσματικά από την επιπλοκή αυτή, όταν προηγείται ενδοτραχειακή διασωλήνωση.
Οι διαβρώσεις, οι σχάσεις του βλεννογόνου, καθώς επίσης και η ρήξη του οισοφάγου αποδίδονται στην υπερβολική έλξη του σωλήνα με διατεταμένο τον αεροθάλαμο, την υπερδιάταση του οισοφαγικού αεροθαλάμου, την άστοχη τοποθέτηση του σωλήνα και την παρατεταμένη παραμονή στον οισοφάγο.
Ουσιαστική προϋπόθεση για την ασφαλή και αποτελεσματική εφαρμογή της θεραπευτικής αυτής μεθόδου είναι η ύπαρξη εξειδικευμένης ομάδας ιατρικού και νοσηλευτικού προσωπικού, με ειδική εκπαίδευση και εμπειρία, καθώς επίσης και η διάθεση της αναγκαίας υλικοτεχνικής υποδομής. Με την άμεμπτη εφαρμογή και αυστηρή τήρηση συγκεκριμένου θεραπευτικού πρωτοκόλλου, τα μέχρι τώρα κλινικά αποτελέσματα κρίνονται ικανοποιητικά για την αρχική προσωρινή επίσχεση της αιμορραγίας και την τελική ευδοκίμηση των συνολικών θεραπευτικών σχεδιασμών, κυρίως σε ασθενείς υψηλού κινδύνου, με ελαττωμένες εφεδρείες.
Αγγειοδραστικά φάρμακα
Τα αγγειοδραστικά φάρμακα χρησιμοποιούνται τόσο στην οξεία φάση για την επίσχεση της οξείας κιρσορραγίας, όσο και στη χρόνια φάση για την προφύλαξη από το πρώτο ή ένα νέο επεισόδιο αιμορραγίας. Η φαρμακευτική αντιμετώπιση της κιρσορραγίας έχει το πλεονέκτημα ότι μπορεί να εφαρμοστεί αμέσως, ακόμη και κατά τη μεταφορά του ασθενούς στο νοσοκομείο, χωρίς να απαιτείται η παρουσία εξειδικευμένου προσωπικού.Η χορήγηση των αγγειοδραστικών ουσιών για τον έλεγχο της οξείας κιρσορραγίας διέπεται από την αντίληψη ότι η ελάττωση της πίεσης στο πυλαίο σύστημα αναμένεται να οδηγήσει σε αυτόματη επίσχεση της αιμορραγίας. Η μείωση της πυλαίας υπέρτασης επιτυγχάνεται κυρίως με φάρμακα που ασκούν αγγειοσυσπαστική δράση στη σπλαγχνική κυκλοφορία. Η αγγειοσύσπαση αυτή οδηγεί σε δραστική μείωση της αιματικής ροής στο σπληνοπυλαίο άξονα, η οποία αποδεδειγμένα είναι υψηλή στους ασθενείς με πυλαία υπέρταση.
Μια άλλη θεραπευτική προσέγγιση αποτελεί η ελάττωση των αντιστάσεων στο σύστημα της πυλαίας κυκλοφορίας με αγγειοδιασταλτικά φάρμακα, που δρουν κυρίως στο φλεβικό δίκτυο, όπως για παράδειγμα είναι η νιτρογλυκερίνη.
Καταλυτικός παράγοντας για την εκδήλωση της κιρσορραγίας ή την υποτροπή της μετά από επίσχεση, είναι το ύψος της πίεσης μέσα στον πυλαίο άξονα. Έχει αποδειχθεί ότι κατά την υποτροπή της κιρσορραγίας, η πίεση στην πυλαία φλέβα είναι καταφανώς μεγαλύτερη, συγκρινόμενη μ’ εκείνη που μετρείται σε ασθενείς χωρίς κιρσορραγία (HVPG > 12 mm Hg).
Μία άλλη διαπίστωση αποτελεί το γεγονός ότι οι ασθενείς που εμφάνισαν υποτροπή της κιρσορραγίας είχαν θετικό ισοζύγιο υγρών. Όσο περισσότερο επιβαρύνονται οι ασθενείς με υγρά, τόσο αυξάνεται και ο κίνδυνος της υποτροπής της αιμορραγίας. Για το λόγο αυτό, στους ασθενείς με κιρσορραγία αποφεύγεται η χορήγηση μεγάλου όγκου υγρών, είτε πρόκειται για πολυηλεκτρολυτικά υδατικά διαλύματα, αίμα και τα παράγωγά του.
Τα φάρμακα που χρησιμοποιούνται για την αντιμετώπιση της οξείας κιρσορραγίας είναι: η βασοπρεσίνη, η νιτρογλυκερίνη, η γλυπρεσίνη, η σωματοστατίνη και το οκτρεοτίδιο.
Η βασοπρεσίνη είναι ένας ισχυρός αγγειοσυσπαστικός παράγοντας. Χορηγείται σε συνεχή ενδοφλέβια έγχυση σε δόση 0,4 U / min κατά την οξεία κιρσορραγία και προκαλεί προσωρινή αιμόσταση σε 50% των ασθενών, επειδή ελαττώνεται η αιματική ροή και η πίεση στο πυλαίο σύστημα. Η χορήγηση συνεχίζεται για 12 έως 24 ώρες μετά την επίσχεση της αιμορραγίας και επί μη ανταποκρίσεως, η δόση αυξάνεται μέχρι 0,6 έως 0,8 U / min. Υποτροπή της αιμορραγίας παρατηρείται σε ποσοστό έως και 50% των ασθενών στις επόμενες τρεις ημέρες.
Με τον προκαλούμενο αγγειόσπασμο στο σπλαγχνικό σύστημα όπως επίσης και στην περιφέρεια, προκαλούνται επικίνδυνες παρενέργειες, όπως είναι η εντερική ισχαιμία, η στηθάγχη και το έμφραγμα του μυοκαρδίου. Χορηγείται μαζί με νιτρογλυκερίνη (υπογλώσσια, ενδοφλέβια ή διαδερμικά), η οποία ελαττώνει τη συχνότητα των επιπλοκών και βελτιώνει την αποτελεσματικότητα της βασοπρεσίνης.
Η γλυπρεσίνη είναι το συνθετικό ανάλογο της βασοπρεσίνης και χορηγείται σε δόση 1-2 mgr ανά 4 έως 6 ώρες ενδοφλέβια. Στους ιστούς μεταβολίζεται σε βασοπρεσίνη. Η δραστικότητα είναι όμοια με εκείνη της βασοπρεσίνης, με τη διαφορά ότι στερείται πλήρως ή έχει λίγες μόνο παρενέργειες. Ωστόσο, η χορήγηση και της γλυπρεσίνης γίνεται σε συνδυασμό με τα νιτρώδη.
Η σωματοστατίνη είναι ένα δεκατετραπεπτίδιο το οποίο προκαλεί εκλεκτική σπλαγχνική αγγειοσύσπαση. Ελαττώνει την πίεση στην πυλαία φλέβα και μειώνει την αιματική ροή προς τους παράπλευρους κλάδους της πυλαίας κυκλοφορίας, χωρίς να επιφέρει δυσμενείς συστηματικές αιμοδυναμικές επιπτώσεις, όπως η βασοπρεσίνη. Χρησιμοποιείται στην οξεία κιρσορραγία και διαφαίνεται ότι είναι το ίδιο αποτελεσματική όπως η σκληροθεραπεία και η βασοπρεσίνη στον έλεγχο της οξείας κιρσορραγίας, χωρίς ωστόσο να παρουσιάζει σημαντικές ανεπιθύμητες ενέργειες. Η δόση εφόδου είναι 3,5 μgr / Kgr σωματικού βάρους, δηλαδή μία φύσιγγα 250 μgr για ασθενή 75 Kgr. Το περιεχόμενο της φύσιγγας χορηγείται με βραδεία ενδοφλέβια ένεση (πάνω από 1 λεπτό). Αμέσως μετά την ενδοφλέβια ένεση συνεχίζεται η χορήγηση με συνεχή ενδοφλέβια έγχυση στάγδην, ώστε να ενίεται ποσότητα 3,5 μgr / Kgr / ώρα (δηλαδή μια φύσιγγα 3 mgr / 12 ώρες), επί αρκετές ημέρες (μικρότερη διάρκεια θεραπείας 48 ώρες και μεγαλύτερη 120 ώρες). Επειδή η ημιπερίοδος ζωής της σωματοστατίνης είναι βραχύτατη –1 έως 2 λεπτά- η συνεχής ενδοφλέβια έγχυση είναι απαραίτητη. Εάν δεν εμφανισθεί θεραπευτικό αποτέλεσμα εντός 48 ωρών, πρέπει να διακόπτεται η χορήγησή της. Το οκτρεοτίδιο (Sandostatin) είναι συνθετικό οκταπεπτίδιο ανάλογο της φυσιολογικά υπάρχουσας σωματοστατίνης, με παρόμοιες φαρμακολογικές δράσεις αλλά με σημαντικά παρατεταμένη διάρκεια δράσης. Διακρίνεται για την ισχυρή εκλεκτική αγγειοσυσπαστική δράση του στη σπλαγχνική κυκλοφορία. Προκαλεί μείωση της ενδοκιρσικής πίεσης κατά 40%, όταν χορηγείται ενδοφλέβια σε bolus δόση 50 μgr. Χορηγείται με επιτυχία σε ασθενείς με ενεργό κιρσορραγία. Η αποτελεσματικότητα είναι υψηλή και είναι συγκρίσιμη με εκείνη του επιπωματισμού με τους αεροθαλάμους. Δεν ελαττώνει όμως τη συνολική θνητότητα των ασθενών, γιατί οι υποτροπές των αιμορραγιών είναι συχνές.
Το οκτρεοτίδιο (Sandostatin) είναι συνθετικό οκταπεπτίδιο ανάλογο της φυσιολογικά υπάρχουσας σωματοστατίνης, με παρόμοιες φαρμακολογικές δράσεις αλλά με σημαντικά παρατεταμένη διάρκεια δράσης. Διακρίνεται για την ισχυρή εκλεκτική αγγειοσυσπαστική δράση του στη σπλαγχνική κυκλοφορία. Προκαλεί μείωση της ενδοκιρσικής πίεσης κατά 40%, όταν χορηγείται ενδοφλέβια σε bolus δόση 50 μgr. Χορηγείται με επιτυχία σε ασθενείς με ενεργό κιρσορραγία. Η αποτελεσματικότητα είναι υψηλή και είναι συγκρίσιμη με εκείνη του επιπωματισμού με τους αεροθαλάμους. Δεν ελαττώνει όμως τη συνολική θνητότητα των ασθενών, γιατί οι υποτροπές των αιμορραγιών είναι συχνές.
Διάφορες άλλες αγγειοδραστικές ουσίες χορηγούνται προφυλακτικά για την πρόληψη της υποτροπής της κιρσορραγίας. Τα συχνότερα χρησιμοποιούμενα φάρμακα, η αποτελεσματικότητα των οποίων έχει επιβεβαιωθεί με κλινικές δοκιμασίες, είναι οι μη εκλεκτικοί αναστολείς των β- αδρενεργικών υποδοχέων, όπως είναι η προπρανολόλη, η ατενολόλη και η ναδολόλη. Οι ουσίες αυτές μειώνουν την πίεση στην πυλαία φλέβα, με την ελάττωση αφενός του όγκου του καρδιακού παλμού και, αφετέρου, με την αγγειοσυστολή των περιφερικών σπλαγχνικών αρτηριολίων.
Αιμοδυναμικές μελέτες έδειξαν ότι μόνο το 60% των κιρρωτικών ασθενών που έλαβαν προπρανολόλη παρουσίασαν κάποιου βαθμού πτώση στην πίεση της πυλαίας φλέβας, ενώ μόνο στο 12% των ασθενών η πίεση στην πυλαία φλέβα κατέστη μικρότερη από 12 mm Hg. Σε ποσοστό 20-30% των ασθενών δεν σημειώθηκε καμία αξιόλογη αιμοδυναμική μεταβολή.
Βασικό μειονέκτημα της προφυλακτικής θεραπείας με τους αναστολείς των β- αδρενεργικών υποδοχέων, είναι ο σχετικά μεγάλος αριθμός επιπλοκών, ο οποίος καθιστά προβληματική τη χορήγησή τους σε όλους τους ασθενείς. Συχνές επιπλοκές είναι: το αίσθημα κόπωσης, η καρδιακή ανεπάρκεια, η πτώση του libido, η βραδυκαρδία και ο βρογχόσπασμος. Η προπρανολόλη χορηγείται, αφού οριστικοποιηθεί η επίσχεση της οξείας αιμορραγίας, σε προοδευτικά αυξανόμενες δόσεις μέχρις ότου η καρδιακή συχνότητα στην ηρεμία κυμανθεί γύρω στις 55 σφίξεις / λεπτό.
TIPSS
Το TIPSS (Trans jugular Intrahepatic Portosystemic Stent-Shunt) αποτελεί τη διασφαγιτιδική ενδοηπατική πυλαιοσυστηματική παράκαμψη, η οποία υλοποιείται με την τοποθέτηση μιας ενδοπρόθεσης μεταξύ ενός κύριου ενδοηπατικού κλάδου, της πυλαίας φλέβας και μιας ηπατικής φλέβας. Ουσιαστικά αποτελεί μια πλαγιο-πλάγια πυλαιοσυστηματική αναστόμωση, που ανάλογα με το εύρος της ενδοπρόθεσης είναι μερική ή ολική.Το TIPSS χρησιμοποιείται κυρίως για την αντιμετώπιση των σοβαρών μη ελεγχόμενων επιπλοκών της πυλαίας υπέρτασης. Εφαρμόζεται στους ασθενείς εκείνους που αποτυγχάνει η σκληροθεραπεία και η ενδοσκοπική απολίνωση των κιρσών για τον έλεγχο της κιρσορραγίας. Αποτελεί μια δόκιμη εναλλακτική θεραπεία για την αντιμετώπιση του ανθιστάμενου στη φαρμακευτική αγωγή ασκίτη. Επίσης, φαίνεται να αποτελεί την ιδεώδη προσωρινή λύση στους ασθενείς με προχωρημένη ηπατική ανεπάρκεια, οι οποίοι προγραμματίζονται για μεταμόσχευση του ήπατος, καθόσον δεν αλλοιώνονται οι ενδοκοιλιακές ανατομικές δομές και οι μεταξύ τους σχέσεις.
Δεν υπάρχουν προς το παρόν προοπτικές τυχαιοποιημένες κλινικές μελέτες που να συγκρίνουν αξιόπιστα την αποτελεσματικότητα του TIPSS με εκείνη των άλλων θεραπευτικών μεθόδων που χρησιμοποιούνται για την αντιμετώπιση των επιπλοκών της πυλαίας υπέρτασης. Σε ό,τι αφορά την υποτροπή της αιμορραγίας, το TIPSS παρουσιάζει σαφώς καλύτερα αποτελέσματα στους πρώτους δώδεκα μήνες, όταν συγκρίνεται με τη σκληροθεραπεία. Η πρώιμη θνητότητα είναι χαμηλή, ενώ η επιβίωση των ασθενών στο πρώτο έτος κυμαίνεται σε αποδεκτά επίπεδα.
Όπως οι χειρουργικές πυλαιοσυστηματικές αναστομώσεις, έτσι και το TIPSS χαρακτηρίζεται από αυξημένο κίνδυνο για ανάπτυξη ηπατικής εγκεφαλοπάθειας. Σε ήδη προϋπάρχουσα εγκεφαλική δυσπραγία, οδηγεί τάχιστα σε δραματική επιδείνωση της καταστάσεως.Αντενδείξεις για την τοποθέτηση του TIPSS αποτελούν: η προχωρημένη ηπατική ανεπάρκεια, η εγκατεστημένη ηπατική εγκεφαλοπάθεια, η σοβαρή καρδιακή ανεπάρκεια και τα πρωτοπαθή ή τα μεταστατικά νεοπλάσματα του ήπατος. Σπανιότερες αντενδείξεις είναι: η στένωση της ηπατικής αρτηρίας, η απόφραξη της κάτω κοίλης φλέβας ή της πυλαίας φλέβας, και το πολυκυστικό ήπαρ.
Η μέθοδος συχνά παρουσιάζει ανυπέρβλητες τεχνικές δυσχέρειες στην εφαρμογή της, με απροσδόκητες αντιξοότητες. Οι επιπλοκές είναι ασυνήθιστα ποικίλες και πολύπλοκες. Πρώιμες επιπλοκές είναι η ενδοπεριτοναϊκή αιμορραγία (3%), η αιμοχολία (1%), η καρδιακή αρρυθμία ( 1%), ο πυρετός (12%) και το αιμάτωμα του τραχήλου. Όψιμες επιπλοκές είναι η ηπατική εγκεφαλοπάθεια, η θρόμβωση της πυλαίας φλέβας και η απόφραξη της ενδοπρόθεσης. Η θνητότητα της μεθόδου σε εξειδικευμένα κέντρα κυμαίνεται μεταξύ 1-2%.
Διαδερμικός διηπατικός εμβολισμός
Η μέθοδος αυτή προαπαιτεί την παρακέντηση της πυλαίας φλέβας και από εκεί τον εκλεκτικό καθετηριασμό της στεφανιαίας του στομάχου, όπου γίνεται έγχυση σκληρυντικής ουσίας ή Gelfoam. Η μέθοδος αποφράσσει επιτυχώς τους κιρσούς και σταματά την αιμορραγία στο 80%-85% των ασθενών, αλλά δυστυχώς η επανασηραγγοποίηση ή ο σχηματισμός παραπλεύρων είναι σύνηθες φαινόμενο και η αιμορραγία υποτροπιάζει σε ποσοστό 70%.
Επιπλοκές συμβαίνουν στο 20% των ασθενών και περιλαμβάνουν την ενδοκοιλιακή αιμορραγία, τις υπεζωκοτικές συλλογές και τη θρόμβωση της πυλαίας φλέβας. Η μέθοδος απαιτεί την παρουσία έμπειρου επεμβατικού ακτινολόγου. Δεν πλεονεκτεί ουσιωδώς σε σύγκριση με την ενδοσκοπική σκληροθεραπεία και δεν έτυχε ευρύτερης αποδοχής στην τρέχουσα κλινική πράξη, κυρίως λόγω των τεχνικών δυσχερειών της.
Χειρουργική θεραπεία
Για 30 περίπου χρόνια, ως τα μέσα της δεκαετίας του ’70, τον πρωτεύοντα ρόλο στην αντιμετώπιση των κιρσών κατείχε ο χειρουργός. Όμως, ο μεγάλος αριθμός των εγχειρητικών τεχνικών που περιγράφηκαν στο διάστημα αυτό, δεν φανερώνει τίποτα άλλο, εκτός από το ότι, ούτε και οι ίδιοι οι χειρουργοί ήταν ικανοποιημένοι με τα αποτελέσματά τους. Η χειρουργική διαχείριση της πυλαίας υπέρτασης χαρακτηρίζεται από πολυποίκιλα προβλήματα, λόγω της ιδιαιτερότητας των ασθενών.
Η επινόηση νέων επεμβατικών μη εγχειρητικών μεθόδων και η παρασκευή αποτελεσματικών φαρμάκων αύξησαν θεαματικά τις θεραπευτικές επιλογές στην αντιμετώπιση των επιπλοκών της πυλαίας υπέρτασης και ειδικότερα της κιρσορραγίας. Ο ρόλος της συμβατικής χειρουργικής περιορίστηκε δραστικά και υπολογίζεται ότι η προσφυγή σε αυτήν καθίσταται αναγκαία σε ποσοστό μικρότερο του 10% επί του συνόλου των ασθενών.
Ασφαλείς δείκτες επιτυχίας της χειρουργικής θεραπείας θεωρούνται η μείωση της άμεσης εγχειρητικής θνητότητας, η ελάττωση των επιπλοκών και η βελτίωση της συνολικής επιβίωσης. Και οι τρεις, όμως, αυτές παράμετροι επηρεάζονται σημαντικά από την αιτιοπαθογένεια της πυλαίας υπέρτασης, τις λειτουργικές εφεδρείες του ήπατος και από το εάν η εγχείρηση εκτελείται επειγόντως ή προγραμματισμένα.
Η επείγουσα χειρουργική αντιμετώπιση περιορίζεται ουσιαστικά στις περιπτώσεις εκείνες όπου η συντηρητική αγωγή σε συνδυασμό με τις επεμβατικές μη χειρουργικές μεθόδους αποτυγχάνουν να ελέγξουν την αιμορραγία. Οι κύριες ενδείξεις για επείγουσα χειρουργική αντιμετώπιση της κιρσορραγίας, είναι οι ακόλουθες:
Η αποτυχία ελέγχου της αιμορραγίας με τη συνήθη συντηρητική αγωγή, σε συνδυασμό με δύο τουλάχιστον συνεδρίες ενδοσκοπικής σκληροθεραπείας.
Η δεύτερη υποτροπή της αιμορραγίας μετά την αρχική επίσχεση.
Η αιμορραγία από τους γαστρικούς κιρσούς και την πυλαία υπερτασική γαστροπάθεια, εφόσον αποτύχει η σκληροθεραπεία ή μετά την πρώτη υποτροπή της αιμορραγίας.
Τονίζεται εμφατικά ότι δεν έχει αλλάξει ουσιωδώς ως τις μέρες μας η γενική τοποθέτηση ότι η προφυλακτική χειρουργική δεν έχει ένδειξη στους ασθενείς με κιρσούς, χωρίς ιστορικό αιμορραγίας.
Οι χειρουργικές τεχνικές που χρησιμοποιούνται για τη θεραπεία της οξείας ενεργού αιμορραγίας είναι ίδιες μ’ εκείνες που εφαρμόζονται για την πρόληψη μιας επαναιμορραγίας. Η αποτροπή ενός νέου επεισοδίου αιμορραγίας επιτυγχάνεται είτε με την ελάττωση της πιέσεως ή τη διακοπή της ροής του αίματος στους κιρσούς του οισοφάγου. Επομένως, η θεραπευτική αυτή προσέγγιση είναι καθαρά συμπτωματική, χωρίς να επηρεάζει την εξελικτική πορεία της κυρίας νόσου.
Οι εγχειρητικές μέθοδοι που εφαρμόζονται για τη διαχείριση των ασθενών με αιμορραγία από κιρσούς επί εδάφους πυλαίας υπέρτασης ταξινομούνται σε δύο κύριες ομάδες, ήτοι: α) τις άμεσες εγχειρήσεις επί των κιρσών και β) τις πυλαιοσυστηματικές αναστομώσεις.
Άμεσες εγχειρήσεις επί των κιρσών
Οι εγχειρητικές αυτές μέθοδοι χρησιμοποιούνται συνήθως για την επίσχεση της ενεργού αιμορραγίας, όταν οι διάφορες μη εγχειρητικές επεμβατικές μέθοδοι έχουν αποτύχει και σπανιότερα για την πρόληψη μιας νέας αιμορραγίας. Με αυτές ανακόπτεται η παράπλευρη κυκλοφορία προς τη γαστροοισοφαγική περιοχή, δηλαδή εκείνη μεταξύ του πυλαίου συστήματος και του δικτύου των άζυγων φλεβών και έτσι επιφέρουν μια πυλαιοάζυγο αποσύνδεση.
Η διακοπή της ροής του αίματος διαμέσου των κιρσών ερμηνεύεται κατά βάση με την ανατομική κατασκευή του φλεβικού δικτύου. Η στεφανιαία και οι βραχείες γαστρικές φλέβες επικοινωνούν με την άνω κοίλη φλέβα διαμέσου των οισοφαγικών φλεβών. Το δίκτυο των οισοφαγικών φλεβών συγκροτείται από: α) τις υποβλεννογόνιες β) τις ενδομυϊκές και γ) τις περιοισοφαγικές φλέβες. Στην πυλαία υπέρταση, το αίμα, ακολουθώντας τις τρεις αυτές φλεβικές οδούς απορροής, πορεύεται προς την άνω κοίλη φλέβα.
Ο μεγαλύτερος όγκος αίματος, κατά κύριο λόγο, αποχετεύεται με τις υποβλεννογόνιες φλέβες, επειδή το οισοφαγικό τρήμα του διαφράγματος εμποδίζει μηχανικά τη διάταση στο σημείο αυτό των περιοισοφαγικών φλεβών. Από το γεγονός αυτό ερμηνεύεται και η έντονη ανάπτυξη κιρσών στην περιοχή του κοιλιακού οισοφάγου.
Με τον τύπο αυτό των χειρουργικών επεμβάσεων δεν μεταβάλλονται ουσιωδώς οι αιμοδυναμικές συνθήκες στο πυλαίο σύστημα, επειδή η πυλαία πίεση παραμένει υψηλή και η πυλαία ροή αίματος προς το ήπαρ συνεχίζεται στον ίδιο βαθμό που υπήρχε και πριν από την εγχείρηση, ίσως και περισσότερο. Η διατήρηση της ροής του πυλαίου αίματος προς το ήπαρ συνιστά σημαντικό πλεονέκτημα, γιατί με τον τρόπο αυτό αποτρέπεται η εγκατάσταση μετεγχειρητικής εγκεφαλοπάθειας.
Η επιλογή του τύπου αυτών των επεμβάσεων γίνεται σε περιπτώσεις όπου:
Δεν υπάρχουν κατάλληλα φλεβικά στελέχη για πυλαιοσυστηματική αναστόμωση.
Προϋπάρχει έστω και μικρού βαθμού εγκεφαλοπάθεια προεγχειρητικά.
Ο ασθενής είναι υποψήφιος για μεταμόσχευση ήπατος.
Ο ασθενής είναι σταδίου Child-C.
Οι πιο συχνά χρησιμοποιούμενοι τύποι επεμβάσεων στην κατηγορία αυτή είναι: η διακοιλιακή διαγαστρική ή διαθωρακική απολίνωση των κιρσών (εγχείρηση Boerema-Crile) και η διατομή με επανασυρραφή του οισοφάγου (εγχείρηση Walker) ή του στομάχου (εγχείρηση Tunner).
Μειονέκτημα των παραπάνω εγχειρήσεων είναι η υψηλή συχνότητα υποτροπής των αιμορραγιών, η οποία εκδηλώνεται μέσα στον πρώτο χρόνο και η υψηλή άμεση εγχειρητική θνητότητα που φθάνει σε ποσοστό 45-50%. Τα αποτελέσματα είναι ιδιαίτερα απογοητευτικά, όταν η πίεση στο πυλαίο σύστημα είναι υψηλή και ξεπερνάει τα 30 mm Hg.
Κατά τα τελευταία έτη, δύο άλλες επεμβάσεις χρησιμοποιούνται με βελτιωμένα αποτελέσματα. Η εγχείρηση Sugiura-Futagava και η εγχείρηση Vankemel με την τροποποίηση Johnston. Οι δύο αυτές εγχειρήσεις ενδείκνυνται κυρίως σε ασθενείς στους οποίους δεν μπορεί να γίνει ή έχει αντένδειξη η εφαρμογή εκλεκτικής πυλαιοσυστηματικής αναστόμωσης.
Κατά την εγχείρηση Sugiura-Futagava με θωρακοκοιλιακή τομή γίνονται: σπληνεκτομή και απαγγείωση του άνω ημίσεως του στομάχου, διατομή και συρραφή του οισοφάγου στο επίπεδο του διαφράγματος, απαγγείωση του οισοφάγου μέχρι το ύψος της κάτω πνευμονικής φλέβας και στελεχιαία βαγοτομή με πυλωροπλαστική. Η επέμβαση δεν συνοδεύεται από πυλαιοσυστηματική εγκεφαλοπάθεια, έχει εγχειρητική θνητότητα 3%-11%, υποτροπή της αιμορραγίας 2%-7% και ποσοστό επιβίωσης 58%-84%.
Η χρήση του αυτόματου κυκλικού αναστομωτήρα για τη διατομή και την επανασυρραφή του οισοφάγου, στις διάφορες παραλλαγές της πυλαιοαζύγου αποσύνδεσης, διευκόλυνε εν πολλοίς τους χειρουργικούς χειρισμούς και συντόμευσε το χρόνο της επέμβασης.
Η εγχείρηση Vankemel με την τροποποίηση Johnston συνίσταται σε διαχωρισμό και επανασυρραφή του οισοφάγου στην καρδιοοισοφαγική συμβολή, με τη χρήση αυτόματου κυκλικού αναστομωτήρα και απολίνωση της αριστερής γαστρικής και των περιοισοφαγικών φλεβών. Η επέμβαση αυτή δεν συνοδεύεται από εγκεφαλοπάθεια, έχει εγχειρητική θνητότητα 8% και τελική επιβίωση περίπου 69%.
Πυλαιοσυστηματικές αναστομώσεις
Η άλλη κατηγορία των χειρουργικών επεμβάσεων είναι οι πυλαιοσυστηματικές αναστομώσεις, οι οποίες επιτυγχάνουν το θεραπευτικό σκοπό τους με την εκτροπή της ροής του αίματος του πυλαίου συστήματος προς τη συστηματική κυκλοφορία, αποσυμπιέζοντας έτσι την αυτόματη παράπλευρη κυκλοφορία που έχει σχηματισθεί προς τη γαστροοισοφαγική συμβολή. Συμβάλλουν σε επιτυχή αντιμετώπιση της οξείας αιμορραγίας σε ποσοστό 95%, με ποσοστό εγχειρητικής θνητότητας το οποίο ανέρχεται, ανάλογα με τη γενική κατάσταση του ασθενούς, μέχρι και σε 50%.
Αυτές διακρίνονται στις μη εκλεκτικές ή ολικού τύπου, οι οποίες εκτρέπουν ολικά τη ροή του πυλαίου αίματος από το ήπαρ και τις εκλεκτικές, οι οποίες εκτρέπουν τη ροή του αίματος μόνο από την περιοχή των κιρσών, επιτρέποντας έτσι τη συνέχιση της ροής του υπολοίπου σπλαγχνικού αίματος προς το ήπαρ.
Στην ομάδα των μη εκλεκτικών πυλαιοσυστηματικών αναστομώσεων υπάγονται η πυλαιοκοιλική (τελικο-πλάγια, πλαγιο-πλάγια), η κεντρική σπληνονεφρική με σπληνεκτομή και η κοιλομεσεντερική (άμεση ή έμμεση με παρεμβολή μοσχεύματος).
Οι ολικού τύπου μη εκλεκτικές αναστομώσεις έχουν πολύ καλό αποτέλεσμα σε ό,τι αφορά την επίσχεση της αιμορραγίας και κυρίως την προφύλαξη από μια υποτροπή της κιρσορραγίας. Η ολική εκτροπή της ροής του πυλαίου αίματος από το ήπαρ έχει ως σοβαρό μειονέκτημα την αυξημένη συχνότητα εμφάνισης της πυλαιοσυστηματικής εγκεφαλοπάθειας. Αυτή είναι βαριάς μορφής και οδηγεί σε ταχεία επιβάρυνση της ηπατικής ανεπάρκειας, ακόμα και στους ασθενείς εκείνους με αντιρροπούμενη αρχικά κίρρωση του ήπατος, επειδή προφανώς το ήπαρ στερείται των τροφικών ιδιοτήτων του αίματος από το πυλαίο σύστημα.
Οι ολικές πυλαιοσυστηματικές αναστομώσεις προφυλάσσουν τους ασθενείς από την επανεμφάνιση της αιμορραγίας σε ποσοστό 94%. Ασκούν ευεργετική επίδραση στη θεραπεία του ασκίτη, ιδιαίτερα η πλάγιο-πλάγια πυλαιοκοιλική. Παρουσιάζουν ποσοστό θνητότητας 9,5%, επιβίωσης κατά μέσο όρο 50% και ποσοστό εγκεφαλοπάθειας κυμαινόμενο μεταξύ 9%-46%.
Συγκρίνοντας τις τρεις κύριες εγχειρητικές μεθόδους ολικών πυλαιοσυστηματικών αναστομώσεων μεταξύ τους, η κεντρική σπληνονεφρική είναι τεχνικά δυσκολότερη από την πυλαιοκοιλική και την κοιλομεσεντερική και ενδείκνυται σε ασθενείς στους οποίους δεν μπορούν να εκτελεστούν οι άλλες αναστομώσεις για ανατομικούς κυρίως λόγους.
Όταν επιλέγεται η πυλαιοκοιλική αναστόμωση, πρέπει να προτιμάται η πλαγιο-πλάγια, διότι: α) προφυλάσσει από τον ασκίτη και β) επί εμφανίσεως χρόνιας εγκεφαλοπάθειας, μπορεί να καταργηθεί εύκολα, ενώ όταν είναι δύσκολο να εκτελεσθεί, μπορεί να παρεμβληθεί συνθετικό μόσχευμα.
Η κοιλομεσεντερική αναστόμωση με παρεμβολή μοσχεύματος «δίκην Η» (εγχείρηση Drapanas) είναι τεχνικά ευκολότερη και ενδείκνυται κυρίως στο σύνδρομο «Budd-Chiari», σε μεγάλο λοβό του Riedel ή όπου η πυλαιοκοιλική αναστόμωση δεν μπορεί να εκτελεστεί.
Στις εκλεκτικές αναστομωτικές εγχειρήσεις υπάγονται η στεφανιοκοιλική (εγχείρηση Inokuchi) και η περιφερική σπληνονεφρική αναστόμωση (εγχείρηση D.Warren).
Η στεφανιοκοιλική αναστόμωση υλοποιείται με αναστόμωση της στεφανιαίας φλέβας του στομάχου με την κάτω κοίλη φλέβα, τελικο-πλάγια άμεσα ή έμμεσα με την παρεμβολή φλεβικού μοσχεύματος.
Η περιφερική σπληνονεφρική αναστόμωση (κατά Warren) επιτυγχάνεται με διαίρεση της σπληνικής φλέβας, πριν από την εκβολή της στην πυλαία, και τελικο-πλάγια για αναστόμωση με την αριστερή νεφρική φλέβα και σύγχρονη απολίνωση της στεφανιαίας και της δεξιάς γαστροεπιπλοϊκής φλέβας.
Η εγχείρηση Warren έχει το θεωρητικό πλεονέκτημα της εκλεκτικής εκτροπής του φλεβικού αίματος από το αριστερό άνω τεταρτημόριο της κοιλίας και διοχέτευσής του μέσω του σπλήνα και της σπληνικής φλέβας στη νεφρική φλέβα, με αποτέλεσμα να αποσυμφορεί τον κατώτερο οισοφάγο και τον ανώτερο στόμαχο, διατηρώντας ταυτόχρονα αμετάβλητη τη ροή του αίματος προς το ήπαρ, παρουσιάζοντας τα πρώτα τουλάχιστον χρόνια, το μικρότερο ποσοστό ηπατικής εγκεφαλοπάθειας.
Η περιφερική σπληνονεφρική αναστόμωση (κατά Warren) εφαρμόζεται με πολύ καλά αποτελέσματα σε 65% των αιμορραγιών από κιρσούς, διατηρείται ανοικτή σε 94% των ασθενών και έχει εγχειρητική θνητότητα μόλις 7%. Βασικές προϋποθέσεις για την εκτέλεση της περιφερικής σπληνονεφρικής αναστόμωσης, η οποία από τεχνική άποψη δεν είναι εύκολη εγχείρηση, αποτελούν:
Η σπληνική φλέβα να έχει εύρος > 8 mm και να βρίσκεται κοντά στη νεφρική φλέβα, που πρέπει να είναι μονήρης.
Η απουσία μη ανατάξιμου φαρμακευτικά ασκίτη.
Οι εκλεκτικές πυλαιοσυστηματικές αναστομώσεις πλεονεκτούν έναντι των ολικών, διότι μειώνουν εκλεκτικά την πίεση στους κιρσούς του οισοφάγου, χωρίς να μεταβάλλουν τη ροή του πυλαίου αίματος προς το ήπαρ. Με αυτό τον τρόπο, το ποσοστό της πυλαιοσυστηματικής εγκεφαλοπάθειας περιορίζεται στο 12% στην εγχείρηση Warren και στο 15,9% στην εγχείρηση Inokuchi. Το ποσοστό θνητότητας ανέρχεται σε 4,1% και 5,3% και η υποτροπή της αιμορραγίας σε 4,75% και 11,4% αντίστοιχα.
Αυτό που αποδεικνύεται τελευταία αληθινό, είναι ότι και οι εκλεκτικού τύπου αναστομώσεις προοδευτικά, και κυρίως μετά τον πρώτο χρόνο, αρχίζουν να συμπεριφέρονται σαν ολικού τύπου, λόγω της νεοσχηματιζόμενης παράπλευρης κυκλοφορίας μεταξύ του δικτύου υψηλής και χαμηλής πίεσης στο πυλαίο σύστημα, με αποτέλεσμα να αυξάνεται έτσι η συχνότητα της εγκεφαλοπάθειας. Το μειονέκτημα αυτό δεν απαντάται στις άμεσες εγχειρήσεις επί των κιρσών, οι οποίες επιτυγχάνουν πυλαιοάζυγο διαχωρισμό.
Οι πυλαιοσυστηματικές αναστομώσεις μέχρι πριν από λίγα χρόνια αποτελούσαν τη θεραπευτική μέθοδο εκλογής για την πρόληψη ενός νέου επεισοδίου αιμορραγίας. Σήμερα ο ρόλος τους είναι σημαντικά περιορισμένος, λόγω των ικανοποιητικών αποτελεσμάτων των επεμβατικών μη χειρουργικών θεραπευτικών μεθόδων.
Οι ασθενείς που υποβλήθηκαν σε χειρουργική επέμβαση παρουσίασαν πολύ υψηλότερα ποσοστά ηπατικής εγκεφαλοπάθειας. Σημαντικό επίσης μειονέκτημα των περισσοτέρων χειρουργικών επεμβάσεων αποτελούν οι τεχνικές δυσκολίες σε μια μεταγενέστερη μεταμόσχευση ήπατος. Αναμφισβήτητα, οι πυλαιοσυστηματικές επεμβάσεις έχουν θέση επί αστοχίας ή αδυναμίας εφαρμογής των ενδοσκοπικών και των άλλων μη χειρουργικών επεμβατικών μεθόδων.
Μεταμόσχευση ήπατος
Φυσικά, όλες οι εγχειρητικές και μη μέθοδοι, αντιμετωπίζουν ένα σύμπτωμα της πυλαίας υπέρτασης που είναι η αιμορραγία και όχι την υποκείμενη παθολογία του ήπατος, η οποία επιλύεται ριζικά μόνο με τη μεταμόσχευση του ήπατος.Ως η μόνη ασφαλής και οριστική θεραπεία των ασθενών με τελικού σταδίου κίρρωση και πυλαία υπέρταση, θεωρείται η μεταμόσχευση του ήπατος. Η μεταμόσχευση αποτελεί επίσης μια αποδεκτή λύση για τους κιρρωτικούς ασθενείς με υποτροπιάζουσες αιμορραγίες από τους οισοφαγογαστρικούς κιρσούς.
Θεωρητικά, κάθε κιρρωτικός ασθενής σταδίου Β και C κατά Child με ιστορικό κιρσορραγίας, θα πρέπει να θεωρείται υποψήφιος για μεταμόσχευση ήπατος, ιδιαίτερα μάλιστα αν παρουσιάζει επανειλημμένες υποτροπές της αιμορραγίας, που δεν αντιμετωπίζονται ικανοποιητικά με τις ενδοσκοπικές μεθόδους θεραπείας. Ακόμη, πρέπει να εκτιμηθούν σε πρώιμη φάση οι λειτουργικές εφεδρείες του ήπατος και να αποφασισθεί έγκαιρα το ενδεχόμενο της ηπατικής μεταμόσχευσης, αφού ληφθούν υπ’ όψη οι γνωστές αντενδείξεις για την εκτέλεσή της.
Με βάση τα παραπάνω και την πρόοδο που έχει επιτευχθεί στις μεταμοσχεύσεις ήπατος, θα πρέπει να διαφοροποιηθούν τόσο οι ενδείξεις για τη χειρουργική θεραπεία, όσο και η επιλογή του τύπου της αναστομώσεως, εφόσον αυτή κριθεί αναγκαία. Υπό αυτό το πρίσμα, η πυλαιοκοιλική αναστόμωση, η οποία είναι και η πλέον αποτελεσματική για τον έλεγχο της αιμορραγίας, θα πρέπει να γίνεται με περίσκεψη, καθόσον μετά την εκτέλεσή της αυτομάτως αποκλείεται η μεταμόσχευση του ήπατος. Αντίθετα, πιο ενδεδειγμένες επεμβάσεις είναι αυτές που προκαλούν πυλαιοάζυγο αποσύνδεση, και από τις πυλαιοσυστηματικές επεμβάσεις η περιφερική σπληνονεφρική και η κοιλομεσεντερική αναστόμωση με παρεμβολή συνθετικού μοσχεύματος, επειδή δεν προκαλούν μελλοντικές τεχνικές δυσχέρειες στην ανατομική περιοχή της πύλης του ήπατος.
Οι ασθενείς με πυλαία υπέρταση θα πρέπει να υποβάλλονται έγκαιρα σε μεταμόσχευση, πριν φθάσουν στα τελικά στάδια της νόσου, όπου συνυπάρχει έκπτωση της λειτουργίας και άλλων συστημάτων του οργανισμού, που θα καθιστούσε αμφίβολη τη χρησιμότητα του όλου εγχειρήματος. Στην πυλαία υπέρταση η ηπατική μεταμόσχευση παρουσιάζει ιδιαίτερες τεχνικές δυσχέρειες, ενώ επικρέμαται ο κίνδυνος κιρσορραγίας κατά την αφαίρεση του αλλοιωμενου ήπατος.
Πέρα από τις βασικές ενδείξεις και αντενδείξεις για τη μεταμόσχευση του ήπατος, οι περιπτώσεις ασθενών με παρασιτώσεις δεν ενδείκνυνται για μεταμόσχευση, ενώ είναι συζητήσιμη από πολλούς η σκοπιμότητά της, λόγω της υποκείμενης ψυχοπαθολογίας σε ασθενείς με αλκοολικής αιτιολογίας κίρρωση, επειδή προεξοφλείται η συνέχιση της κατάχρησης του οινοπνεύματος.
Γαστρικοί κιρσοί
Οι αιμορραγούντες γαστρικοί κιρσοί αποτελούν δυσεπίλυτο κλινικό πρόβλημα, με εξαιρετικά δυσμενή πρόγνωση. Πολύ συχνά οδηγούν σε θεραπευτικό αδιέξοδο με απροσδόκητες δυσκολίες. Η συντηρητική θεραπευτική αγωγή χαρακτηρίζεται από πενιχρά αποτελέσματα και η θνητότητα είναι ιδιαίτερα υψηλή, σε σημείο που να υπαγορεύει την αναθεώρηση των μέχρι τώρα θεραπευτικών μεθόδων και την επιτακτική αναζήτηση άλλων, πιο αποτελεσματικών, μεθόδων.
Η ταξινόμηση των γαστρικών κιρσών γίνεται με βάση το μέγεθος και την ανατομική τους θέση. Οι αμιγείς γαστρικοί κιρσοί του θόλου είναι οι κιρσοί που περιορίζονται ανατομικά στο θόλο του στομάχου και επικοινωνούν μόνο με εξωγαστρικά φλεβικά στελέχη, τα οποία βρίσκονται μακριά από τη γαστροοισοφαγική συμβολή. Οι κιρσοί του θόλου πρέπει να διακρίνονται από εκείνους που βρίσκονται κοντά στη γαστροοισοφαγική συμβολή και σε απόσταση μικρότερη από 2 cm από τη γραμμή Ζ. Οι κιρσοί αυτοί δεν εκτείνονται προς το θόλο του στομάχου και θεωρούνται ως επέκταση των οισοφαγικών κιρσών.
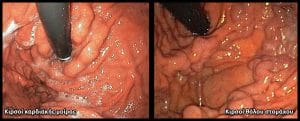 Με εμπεριστατωμένες αιμοδυναμικές μελέτες αποδείχθηκε ότι οι κιρσοί του θόλου τροφοδοτούνται με αίμα από τις οπίσθιες και βραχείες γαστρικές φλέβες, σε αντίθεση με τους οισοφαγικούς κιρσούς, στους οποίους το αίμα προσάγεται κυρίως με την αριστερή γαστρική (στεφανιαία) φλέβα. Σε ασθενείς με συνυπάρχοντες γαστρικούς και οισοφαγικούς κιρσούς, η στεφανιαία φλέβα, οι οπίσθιες και οι βραχείες γαστρικές φλέβες συμβάλλουν στον ίδιο βαθμό στο σχηματισμό των κιρσών.
Με εμπεριστατωμένες αιμοδυναμικές μελέτες αποδείχθηκε ότι οι κιρσοί του θόλου τροφοδοτούνται με αίμα από τις οπίσθιες και βραχείες γαστρικές φλέβες, σε αντίθεση με τους οισοφαγικούς κιρσούς, στους οποίους το αίμα προσάγεται κυρίως με την αριστερή γαστρική (στεφανιαία) φλέβα. Σε ασθενείς με συνυπάρχοντες γαστρικούς και οισοφαγικούς κιρσούς, η στεφανιαία φλέβα, οι οπίσθιες και οι βραχείες γαστρικές φλέβες συμβάλλουν στον ίδιο βαθμό στο σχηματισμό των κιρσών.
Η ενδοσκοπική διάγνωση των γαστρικών κιρσών είναι δυσχερής και απαιτεί μεγάλη εμπειρία του ενδοσκόπου, γιατί πορεύονται υποβλεννογόνια και συχνά συγχέονται με τις φυσιολογικές βλεννογονικές γαστρικές πτυχές. Εξάλλου, η σκληροθεραπεία των γαστρικών κιρσών είναι τεχνικά πιο δύσκολη και χρονοβόρα, επειδή η άκρη του ενδοσκοπίου τοποθετείται σε θέση αναστροφής 180ο. Επίσης, η φαρμακευτική αγωγή και ο επιπωματισμός με αεροθαλάμους είναι λιγότερο αποτελεσματικές μέθοδοι, απ’ ό,τι στους οισοφαγικούς κιρσούς.
Οι γαστρικοί κιρσοί εγκυμονούν σχεδόν τον ίδιο κίνδυνο αιμορραγίας με τους οισοφαγικούς κιρσούς. Ωστόσο, οι μεμονωμένοι γαστρικοί κιρσοί αιμορραγούν συχνότερα από τους γαστροοισοφαγικούς και η αιμορραγία συνήθως είναι σφοδρότερη. Το μεγάλο μέγεθος των κιρσών, η παρουσία των ερυθρών στιγμάτων και η βαριά ηπατική νόσος αποτελούν δυσοίωνους προγνωστικούς παράγοντες.
Αιμορραγία από τους γαστρικούς κιρσούς διαγιγνώσκεται σε ποσοστό περίπου 10% των αιμορραγούντων ασθενών με πυλαία υπέρταση. Μετά από επιτυχή σκληροθεραπεία των κιρσών του οισοφάγου, σε ποσοστό 3% των ασθενών, εκδηλώνεται υποτροπή της αιμορραγίας, η οποία εστιάζεται στους γαστρικούς κιρσούς.
Από λόγους διδακτικής μεθοδολογίας, η θεραπευτική διαχείριση της αιμορραγίας από τους γαστρικούς κιρσούς μορφοποιείται με την ακόλουθη τακτική:
Σε ασθενείς με συνύπαρξη κιρσών του οισοφάγου και του στομάχου, επιχειρείται σκληροθεραπεία με έγχυση μεγάλης ποσότητας σκληρυντικής ουσίας (8-10 ml) σε κάθε κιρσική στήλη, προσβλέποντας παράλληλα στην παλίνδρομη ροή του φαρμάκου προς τους γαστρικούς κιρσούς και τη μετέπειτα θρόμβωσή τους.
Σε ασθενείς με κιρσούς στη γαστροοισοφαγική συμβολή, επιχειρείται προσπάθεια ενδοκιρσικής έγχυσης μεγάλης ποσότητας σκληρυντικής ουσίας, σε θέση αμέσως περιφερικότερα της γαστροοισοφαγικής συμβολής.
Στους αμιγείς κιρσούς του θόλου του στομάχου, η επίσχεση της αιμορραγίας επιτυγχάνεται με την ενδοκιρσική έγχυση μεγάλης ποσότητας σκληρυντικής ουσίας.
Σε μικρού και μεσαίου βαθμού γαστρικούς κιρσούς, η σκληροθεραπεία επαναλαμβάνεται μέχρι την οριστική εκρίζωσή τους. Σε μεγάλους γαστρικούς κιρσούς (3ου βαθμού) ο ασθενής προγραμματίζεται για πρώιμη παρακαμπτήρια πυλαιοσυστηματική αναστόμωση, μετά τον έλεγχο της αρχικής αιμορραγίας, την ανάταξη και την αιμοδυναμική σταθεροποίηση.
Με την προαναφερόμενη τακτική ευδοκιμεί η αρχική επίσχεση της αιμορραγίας από τους γαστρικούς κιρσούς σε ποσοστό περίπου 80% των ασθενών. Πρώιμη υποτροπή της αιμορραγίας παρατηρείται με συχνότητα που ανέρχεται μέχρι και σε 80% των ασθενών. Συγκριτικά με το πρώτο επεισόδιο κιρσορραγίας, η υποτροπιάζουσα αιμορραγία από τους γαστρικούς κιρσούς είναι βαρύτερη και απαιτείται μεγάλη ποσότητα μεταγγιζόμενου αίματος. Η επαναληπτική σκληροθεραπεία είναι αποτελεσματική μόνο σε ποσοστό 44% των ασθενών.
Τα αποτελέσματα της σκληροθεραπείας για τους αιμορραγούντες γαστρικούς κιρσούς βελτιώνονται θεαματικά όταν ως σκληρυντική ουσία χρησιμοποιείται η ιστική συγκολλητική ουσία Histoacryl. Χορηγείται αναμεμειγμένη με λιπιοδόλη ενδοκιρσικά, υπό ακτινολογικό έλεγχο, σε ποσότητα 2 ml για κάθε κιρσό. Μικρή ποσότητα αυτής της ουσίας, διαφεύγει στη συστηματική κυκλοφορία και προκαλεί ανεπιθύμητες ενέργειες από το καρδιαγγειακό σύστημα. Η ουσία αυτή παραμένει υπό στερεά μορφή μέσα στον κιρσό και αποπίπτει μετά από δύο εβδομάδες, επιφέροντας ταυτόχρονα και την εκρίζωσή του.Επιτυχής αιμόσταση με το Histoacryl επιτυγχάνεται σε ποσοστό 80-100% των αιμορραγιών από τους γαστρικούς κιρσούς. Το φάρμακο αυτό χρησιμοποιείται επίσης επιτυχώς σε μεταγενέστερη φάση, σε επαναλαμβανόμενες συνεδρίες για την οριστική εκρίζωση των γαστρικών κιρσών.
Τελευταία, ως αφετηρία νέων εντυπωσιακών εξελίξεων για την αποτελεσματική εκρίζωση των γαστρικών κιρσών προβάλλει η συνδυασμένη εφαρμογή της σκληροθεραπείας με συμβατική σκληρυντική ουσία και των ενδοσκοπικών απολινώσεων. Αρχικά, επιχειρείται η απολίνωση των γαστρικών κιρσών με τους ελαστικούς δακτυλίους, οι οποίοι τοποθετούνται σε απόσταση 2 cm ο ένας από τον άλλο. Στη συνέχεια, ακολουθεί η ενδοκιρσική έγχυση σκληρυντικής ουσίας, στο ενδιάμεσο της αποστάσεως μεταξύ δύο γειτονικών δακτυλίων.
Προφυλακτική θεραπεία κιρσών
Η ανάγκη πρόληψης του πρώτου επεισοδίου της κιρσορραγίας ήταν και παραμένει μιας ζωτικής σημασίας υπόθεση, λόγω του αυξημένου ποσοστού επιπλοκών και της θνητότητας που συνεπάγεται.
Οι πρώτες προσπάθειες πρόληψης περιελάμβαναν τις χειρουργικές πυλαιοσυστηματικές αναστομώσεις. Αν και αποτελεσματικές, εγκαταλείφθηκαν πρόωρα λόγω του απαράδεκτα υψηλού ποσοστού επιπλοκών και θνητότητας.
Είναι γνωστό ότι μόνο το 1/3 των ασθενών που πάσχουν από κίρρωση του ήπατος και κιρσούς στον οισοφάγο θα εκδηλώσει κιρσορραγία στη ζωή του. Δεδομένου ότι στο πρώτο επεισόδιο η θνητότητα είναι υψηλή (30%-50%), φαίνεται απόλυτα δικαιολογημένη η προσπάθεια της προληπτικής θεραπείας. Εάν όμως όλοι οι κιρρωτικοί ασθενείς με κιρσούς οισοφάγου υποβληθούν σε προφυλακτική θεραπεία, τότε σε 2/3 από αυτούς αποδεικνύεται ως θεραπευτικός πλεονασμός, καθόσον δεν θα αιμορραγήσουν, ακόμα και χωρίς να υποβληθούν σ’ αυτή. Θεωρητικά, λοιπόν, η προφυλακτική θεραπεία έχει θέση μόνο σε 1/3 του συνόλου των ασθενών, με την προϋπόθεση ότι συνοδεύεται από λίγες επιπλοκές και έχει μικρό κόστος.
Η προφυλακτική θεραπεία στους γαστροοισοφαγικούς κιρσούς για την πρόληψη του πρώτου επεισοδίου κιρσορραγίας αποτελεί σπουδαίο θέμα και πεδίο των πλέον αλληλοσυγκρουόμενων απόψεων και των λιγότερο τεκμηριωμένων θεωριών. Επί του παρόντος, δεν υπάρχουν διαθέσιμες κλινικές δοκιμασίες για την αποτίμηση της χρηστικής της αξίας. Οι μέχρι τώρα κλινικές μελέτες παρουσιάζουν σημαντικές διαφορές ως προς το σχεδιασμό και τη μεθοδολογία, έτσι ώστε να είναι δύσκολη η συναγωγή ασφαλών συμπερασμάτων μέσα από μία μεταανάλυση.
Σε πιο σύγχρονες κλινικές έρευνες, με θεμελιωμένα επιχειρήματα κατισχύει η άποψη ότι η προφυλακτική θεραπεία αναδεικνύεται σημαντικά επωφελής μόνο σε επιλεγμένες ομάδες ασθενών, τόσο ως προς την αποτροπή της αιμορραγίας όσο και ως προς τη συνολική επιβίωση. Απομένει λοιπόν να θεσπιστούν τα κριτήρια εκείνα, με βάση τα οποία θα επιλέγονται οι ασθενείς με υψηλό κίνδυνο να αιμορραγήσουν και οι οποίοι θα πρέπει να υποβάλλονται πρώιμα σε προληπτική αγωγή.
Για την ορθολογική και εμπεριστατωμένη θεραπευτική διαχείριση, οι κιρρωτικοί ασθενείς ιεραρχούνται σε ομάδες μεγάλου ή μικρού κινδύνου αιμορραγίας. Ως προγνωστικοί δείκτες επικείμενης κιρσορραγίας έχουν προταθεί οι παρακάτω:
- Οι μεγάλοι σε μέγεθος κιρσοί του οισοφάγου (βαθμού III-IV), ιδιαίτερα όταν συνοδεύονται από ερυθρά στίγματα, επειδή έχουν υψηλότερη τοιχωματική τάση και λεπτότερο τοίχωμα.
- Η πίεση στον πυλαιοφλεβικό άξονα είναι μεγαλύτερη από 25 mm Hg.
- Συνύπαρξη κιρσών του οισοφάγου με αληθείς γαστρικούς κιρσούς.
- Παρουσία πυλαίας συμφορητικής γαστροπάθειας.
- Υψηλή ενδοκιρσική πίεση (PHVG > 16 mm Hg).
- Προχωρημένη ηπατοκυτταρική ανεπάρκεια (στάδια B και C κατά Child).
- Η αλκοολικής αιτιολογίας κίρρωση.
Η ένδειξη για προφυλακτική θεραπεία στοιχειοθετείται μόνο όταν υπάρχουν τουλάχιστον δύο από τα προαναφερόμενα κριτήρια. Ασθενείς με PHVG < 12 mm Hg ή με μικρούς κιρσούς χωρίς ερυθρά στίγματα, θεωρούνται μικρού κινδύνου για αιμορραγία και επομένως δεν χρήζουν προφυλακτικής θεραπείας.
Αν και υπάρχει μια συστάδα αποτελεσματικών φαρμάκων για τη δραστική μείωση της αιματικής πίεσης στο πυλαίο σύστημα, μόνο οι β-αδρενεργικοί αποκλειστές (προπρανολόλη, ναδολόλη) και τα νιτρώδη μακράς δράσης (isosorbide-5-mononitrate) έχουν μελετηθεί κλινικά επαρκώς. Έχει επιβεβαιωθεί τεκμηριωμένα η αποτελεσματικότητα των β-αποκλειστών στην πρόληψη της αιμορραγίας και στη βελτίωση της θνητότητας. Η προσδοκώμενη μείωση του κινδύνου της αιμορραγίας ανέρχεται σε 40%.Επί εμφανίσεως σοβαρών παρενεργειών ή αντενδείξεων στη χορήγηση των β-αποκλειστών, τα νιτρώδη αποτελούν μια ικανοποιητική εναλλακτική λύση. Επίσης, ο συνδυασμός των δύο κατηγοριών φαρμάκων έχει αποδειχθεί χρήσιμος στους ασθενείς όπου μόνο οι β-αποκλειστές δεν επιφέρουν το επιθυμητό αποτέλεσμα στη μείωση της PHVG.
Από τις ενδοσκοπικές μεθόδους, η σκληροθεραπεία έχει μελετηθεί περισσότερο από κάθε άλλη μέθοδο στην πρόληψη του πρώτου επεισοδίου κιρσορραγίας. Κατά την πρώτη περίοδο εφαρμογής της σκληροθεραπείας, προέκυψε ενθουσιασμός από τα αποτελέσματα πολλών κλινικών μελετών, με βάση τα οποία επέφερε σημαντική μείωση του κινδύνου αιμορραγίας και παράταση του προσδόκιμου επιβίωσης. Σήμερα, πάντως, πιστεύεται πως η σκληροθεραπεία δεν ενδείκνυται για την πρόληψη του πρώτου επεισοδίου της κιρσορραγίας, σε όλους τους κιρρωτικούς ασθενείς με πυλαία υπέρταση και γαστροοισοφαγικούς κιρσούς.
Η ανάλυση των τελευταίων ερευνητικών δεδομένων οδηγεί στο παρακάτω βασικό, και σε γενική μορφή διατυπωμένο συμπέρασμα: Η προφυλακτική σκληροθεραπεία μειώνει δραστικά τον κίνδυνο εμφάνισης του πρώτου επεισοδίου κιρσορραγίας και κατέχει δεσπόζουσα θέση ως προληπτική θεραπεία στην ομάδα των κιρρωτικών ασθενών με υψηλό κίνδυνο αιμορραγίας, ιδιαίτερα όταν βρίσκονται στο στάδιο Β και C κατά Child-Pugh και η PHVG υπερβαίνει τα 16 mm Hg. Δεν ενδείκνυται, όμως, σε κιρσούς οισοφάγου I και II βαθμού και στους ασθενείς με πυλαία υπέρταση, στους οποίους το κώλυμα είναι προηπατικό.
Αρχικά εκτιμήθηκε ότι η προφυλακτική σκληροθεραπεία στους ασθενείς με κίρρωση του ήπατος αλκοολικής αιτιολογίας δεν παρουσίαζε τα αναμενόμενα αποτελέσματα. Σε νεότερες μελέτες αποδείχθηκε ότι και οι ασθενείς αυτοί επωφελούνται από την προφυλακτική σκληροθεραπεία, όταν υφίσταται επαρκής ηπατική λειτουργία και εφόσον υλοποιείται από έμπειρο ενδοσκόπο.
Η ενδοσκοπική τεχνική της περίδεσης των κιρσών με τους ελαστικούς δακτυλίους, λόγω των σημαντικά λιγότερων επιπλοκών, διαδραματίζει σημαίνοντα ρόλο και κατέχει περίοπτη θέση στην προληπτική θεραπεία. Από τα μέχρι τώρα δεδομένα προκύπτει ότι, σε χρόνιο πρόγραμμα αντιμετώπισης των αιμορραγησάντων κιρσών η ενδοσκοπική απολίνωση των κιρσών είναι τουλάχιστο το ίδιο αποτελεσματική με τη σκληροθεραπεία και επιτυγχάνει εκρίζωση των κιρσών ταχύτερα και με λιγότερες επιπλοκές. Ωστόσο, η φαρμακευτική θεραπεία αποτελεί ισχυρότατη ασπίδα για την προστασία των κιρρωτικών ασθενών και παραμένει η μοναδική αγωγή που συνιστάται ανεπιφύλακτα από τη συντριπτική πλειοψηφία των ερευνητών.
Αξιολόγηση μεθόδων
Ανεξάρτητα από την αιτιοπαθογένεια της πάθησης, η αντικειμενική και ουσιαστική θεραπευτική διαχείριση των ασθενών με γαστροοισοφαγικούς κιρσούς, θα πρέπει αταλάντευτα να προσηλώνεται στην επίτευξη των παρακάτω στόχων:
- Στην επίσχεση της οξείας κιρσορραγίας.
- Στην προφυλακτική θεραπεία για την αποσόβηση μιας νέας κιρσορραγίας.
- Στην προληπτική αγωγή για την αποτροπή του πρώτου επεισοδίου κιρσορραγίας σε ασθενή με πυλαία υπέρταση.
Στην οξεία φάση της κιρσορραγίας, πρωταρχικός σκοπός είναι η άμεση επίσχεση της αιμορραγίας, η οποία υλοποιείται σε ικανοποιητικό βαθμό με ποικίλες μεθόδους. Η σκληροθεραπεία αποτελεί τη μέθοδο πρώτης επιλογής στους αιμορραγούντες οισοφαγογαστρικούς κιρσούς. Μια δόκιμη εναλλακτική θεραπευτική λύση αποτελεί η ενδοσκοπική απολίνωση των κιρσών με τους ελαστικούς δακτυλίους.
Η επείγουσα σκληροθεραπεία επιτυγχάνει, με μια συνεδρία, επίσχεση της αιμορραγίας σε ποσοστό 70%, υπερβαίνει το 90% όταν ακολουθεί επαναληπτική, με την απαρέγκλιτη προϋπόθεση ότι υπάρχει στέρεη εμπειρία της μεθόδου και επιδεξιότητα στην εφαρμογή της.
Επί αστοχίας ή αδυναμίας εφαρμογής των δύο προαναφερόμενων μεθόδων, επιχειρείται επιπωματισμός των κιρσών με σωλήνες που φέρουν αεροθαλάμους. Παράλληλα, χορηγούνται αγγειοδραστικά φάρμακα, που δρουν κυρίως στο πυλαίο φλεβικό σύστημα. Επί θεραπευτικής αποτυχίας της δεύτερης προσπάθειας σκληροθεραπείας, γίνεται προσπάθεια αιμόστασης με TIPSS ή ο ασθενής οδηγείται έγκαιρα στο χειρουργείο.
Υπολογίζεται ότι ποσοστό 10% των ασθενών με οξεία κιρσορραγία, που δεν ανταποκρίνεται τελικά στην επείγουσα με δύο συνεδρίες σκληροθεραπεία, θα πρέπει να υποβάλλεται έγκαιρα σε κάποιου είδους χειρουργική επέμβαση, αν ληφθεί υπόψη ότι η θνητότητα στην περίπτωση αυτή φθάνει το 90%, αν εξαιρεθούν οι ασθενείς σταδίου Child A με ήπια ηπατική βλάβη.
Εφόσον ο ασθενής με οξεία κιρσορραγία τελικά οδηγηθεί στο χειρουργείο, ο χειρουργός έχει να επιλέξει ανάμεσα σε μια επείγουσα παρακαμπτήρια πυλαιοσυστηματική αναστόμωση και σε μια άμεση επέμβαση επί των κιρσών. Και οι δύο τύποι επεμβάσεων, για τη συγκεκριμένη κατηγορία των ασθενών, παρουσιάζουν παραπλήσιο υψηλό ποσοστό εγχειρητικής θνητότητας, που φθάνει μέχρι το 50% των ασθενών.
Από τις άμεσες εγχειρήσεις επί των κιρσών, η τροποποιημένη εγχείρηση Sugiura, φαίνεται να δίνει τα καλύτερα αποτελέσματα, ιδίως σε μη αλκοολικής αιτιολογίας κίρρωση του ήπατος. Για ασθενείς σταδίου Child A και B, που δεν ανταποκρίνονται στις μη χειρουργικές μεθόδους, η εφαρμογή της εγχειρήσεως Warren προβάλλεται ως εγχείρηση εκλογής, ακόμα και εκεί όπου οι ασθενείς είναι κιρρωτικοί μη αλκοολικής αιτιολογίας.
Οι ασθενείς σταδίου Child C στη φάση ενεργού αιμορραγίας αποτελούν ένα εξαιρετικά δυσεπίλυτο θεραπευτικό πρόβλημα. Ο μεγαλύτερος αριθμός αυτών καταλήγουν στη φάση της αιμορραγίας ή λίγο μετά και γι’ αυτό παλαιότερα θεωρούνταν χαμένη υπόθεση. Στην κατηγορία αυτή των ασθενών φαίνεται ότι κατισχύουν απόψεις για συντομότερες χρονικά, λιγότερο αιμορραγικές και ευκολότερες τεχνικά χειρουργικές επεμβάσεις, όπως παρακαμπτήριες πυλαιοκοιλικές επεμβάσεις, με τη χρησιμοποίηση συνθετικών μοσχευμάτων μικρού διαμετρήματος για μερική αποσυμπίεση του πυλαίου συστήματος.
Για την αποτελεσματική προφύλαξη από την υποτροπή της κιρσορραγίας, διατίθενται ποικίλες θεραπευτικές επιλογές, όπως: φάρμακα, ενδοσκοπική σκληροθεραπεία, απολίνωση των κιρσών, TIPS και χειρουργικές επεμβάσεις.
Η εκλεκτική «εν ψυχρώ» επαναλαμβανόμενη σκληροθεραπεία και η ενδοσκοπική απολίνωση των κιρσών με δακτυλίους, αποτελούν τη θεραπεία πρώτης εκλογής για τη μακροχρόνια αντιμετώπιση των κιρσών του οισοφάγου. Η χρόνια σκληροθεραπεία απαιτεί ο ασθενής να βρίσκεται σε διαρκή επικοινωνία με το θεραπευτικό κέντρο και σε μικρή απόσταση από αυτό, με εύκολη πρόσβαση καθ’ όλη τη διάρκεια του έτους.
Ένας αριθμός ασθενών είτε δυστροπούν προς τις οδηγίες είτε αδυνατούν να προσέλθουν στις προκαθορισμένες ημερομηνίες θεραπείας. Οι ασθενείς με γαστρικούς κιρσούς, ιδίως όταν επεκτείνονται στο θόλο του στομάχου, αντιμετωπίζονται δύσκολα και παρουσιάζουν υψηλή θνητότητα. Επίσης, τεχνικές δυσχέρειες υπάρχουν στους ασθενείς σταδίου Child C, επειδή οι κιρσοί είναι μεγάλοι. Έτσι σ’ ένα ποσοστό που μπορεί να φθάσει το 30% η εκλεκτική σκληροθεραπεία αδυνατεί να ελέγξει αποτελεσματικά και επί μακρόν τους κιρσούς και γι’ αυτό οι ασθενείς αυτοί θα πρέπει να υποβάλλονται εκλεκτικά σε κάποια χειρουργική επέμβαση.
Σε ασθενείς με κίρρωση ήπατος, σταδίου Α ή Β κατά Child, όταν αποτύχει η χρόνια προφυλακτική σκληροθεραπεία και οι άλλες επεμβατικές μη χειρουργικές μέθοδοι, τα καλύτερα αποτελέσματα επιφέρουν οι εκλεκτικές πυλαιοσυστηματικές επεμβάσεις, ιδιαίτερα όταν οι κιρσοί περιορίζονται στο θόλο του στομάχου. Η πιο συχνή σε χρήση παρακαμπτήρια χειρουργική επέμβαση είναι η περιφερική σπληνονεφρική αναστόμωση (εγχείρηση Warren). Εάν αυτή είναι τεχνικά ανέφικτη, εξαιτίας, είτε της συνοδού ίνωσης στο πάγκρεας σε αλκοολικής αιτιολογίας κίρρωση, είτε συνυπάρχει εξεσημασμένος ασκίτης ή αντενδείκνυται για αιμοδυναμικούς λόγους, επιχειρείται πυλαιοκοιλική παράκαμψη με παρεμβολή συνθετικού μοσχεύματος μικρής διαμέτρου. Και οι δύο αυτές χειρουργικές μέθοδοι εμφορούνται από μικρό ποσοστό ηπατικής εγκεφαλοπάθειας, παρατείνουν σημαντικά το προσδόκιμο επιβίωσης των ασθενών και δεν δημιουργούν αξιόλογες τεχνικές δυσχέρειες σε μια μεταμόσχευση του ήπατος, σε μεταγενέστερο χρόνο.
Αντίθετα, σε ασθενή με κίρρωση ήπατος σταδίου C κατά Child, εφόσον αποτύχουν οι μη χειρουργικές επεμβατικές μέθοδοι, η προτεινόμενη χειρουργική τεχνική είναι εκείνη που επιτυγχάνει πυλαιοάζυγο αποσύνδεση (εγχείρηση Sugiura-Futagava).
Η προληπτική θεραπεία σε ασθενείς με πυλαία υπέρταση και οισοφαγογαστρικούς κιρσούς που δεν έχουν αιμορραγήσει ακόμα, στοχεύει στην πρόληψη του πρώτου επεισοδίου κιρσορραγίας. Έχει θέση μόνο σε μια επιλεγμένη ομάδα ασθενών, η οποία βάσει αντικειμενικών κριτηρίων παρουσιάζει υψηλό κίνδυνο για αιμορραγία. Οι χειρουργικές μέθοδοι δεν έχουν θέση για την πρόληψη του πρώτου επεισοδίου της κιρσορραγίας. Οι θεραπευτικές επιλογές είναι η φαρμακευτική προφύλαξη με τους αναστολείς των β-αδρενεργικών υποδοχέων, η προφυλακτική ενδοσκοπική σκληροθεραπεία και η ενδοσκοπική απολίνωση των κιρσών με τους ελαστικούς δακτυλίους.
Επίλογος
 Η αιμορραγία από ρήξη των γαστροοισοφαγικών κιρσών αποτελεί τη δριμύτερη επιπλοκή της πυλαίας υπέρτασης. Η αντιμετώπιση της κιρσορραγίας εξακολουθεί να αποτελεί ένα μείζον ιατρικό πρόβλημα, που αναζητά επιτακτικά όχι τόσο την ιδανική αλλά μια ικανοποιητική λύση. Στο πρώτο επεισόδιο κιρσορραγίας, η θνητότητα φθάνει σε 30%-50%, ενώ ποσοστό 50%-70% από το σύνολο των ασθενών που θα επιζήσουν μετά το πρώτο επεισόδιο εκδηλώνουν νέα αιμορραγία, εφόσον δεν εφαρμοστούν προφυλακτικά θεραπευτικά μέτρα. Διαφαίνεται σαφώς η ανάγκη για βελτίωση των θεραπευτικών μεθόδων για την αντιμετώπιση των κιρσών.
Η αιμορραγία από ρήξη των γαστροοισοφαγικών κιρσών αποτελεί τη δριμύτερη επιπλοκή της πυλαίας υπέρτασης. Η αντιμετώπιση της κιρσορραγίας εξακολουθεί να αποτελεί ένα μείζον ιατρικό πρόβλημα, που αναζητά επιτακτικά όχι τόσο την ιδανική αλλά μια ικανοποιητική λύση. Στο πρώτο επεισόδιο κιρσορραγίας, η θνητότητα φθάνει σε 30%-50%, ενώ ποσοστό 50%-70% από το σύνολο των ασθενών που θα επιζήσουν μετά το πρώτο επεισόδιο εκδηλώνουν νέα αιμορραγία, εφόσον δεν εφαρμοστούν προφυλακτικά θεραπευτικά μέτρα. Διαφαίνεται σαφώς η ανάγκη για βελτίωση των θεραπευτικών μεθόδων για την αντιμετώπιση των κιρσών.
Ωστόσο, σημαντικές εξελίξεις έχουν επισυμβεί τα τελευταία χρόνια τόσο στις επεμβατικές όσο και τις συντηρητικές μεθόδους αντιμετώπισης της κιρσορραγίας. Νέα φάρμακα έχουν προστεθεί για την αντιμετώπιση της οξείας ή την πρόληψη της υποτροπής της κιρσορραγίας. Επιπλέον, ιδιαίτερο ερευνητικό και κλινικό ενδιαφέρον έχει εστιασθεί στις επεμβατικές, μη χειρουργικές μεθόδους αντιμετώπισης της κιρσορραγίας, οι οποίες περιλαμβάνουν τη σκληροθεραπεία, την ενδοσκοπική απολίνωση των κιρσών με τους ελαστικούς δακτυλίους και τη διασφαγιτιδική τοποθέτηση ενδοηπατικού πυλαιοσυστηματικού παρακαμπτήριου νάρθηκα – TIPSS.
Σήμερα η σκληροθεραπεία των κιρσών αποτελεί στα περισσότερα κέντρα τη θεραπεία εκλογής για τις περισσότερες περιπτώσεις ασθενών. Όμως ακόμα και σήμερα, με την ενδοσκοπική σκλήρυνση-απολίνωση, τη νεώτερη φαρμακευτική αντιμετώπιση και το TIPSS, ένας αξιόλογος αριθμός ασθενών θα οδηγηθεί τελικά στο χειρουργό, ο ρόλος του οποίου διαβλέπεται να αναβαθμιστεί ξανά στο μέλλον, με την περαιτέρω διεύρυνση των μεταμοσχεύσεων του ήπατος, εκεί φυσικά που ενδείκνυται, για την αντιμετώπιση των γαστροοισοφαγικών κιρσών, δεδομένου ότι η υποκείμενη νόσος στο ήπαρ δεν αντιμετωπίζεται ριζικά με όλες τις μέχρι τώρα εφαρμοζόμενες θεραπευτικές μεθόδους.
 Μολονότι αποτελεί κοινοτυπία να επαναλαμβάνεται για κάθε σχεδόν νόσο ότι είναι αναγκαία η ύπαρξη ειδικών κέντρων για την αντιμετώπισή της, στην περίπτωση ασθενών με πυλαία υπέρταση και γαστροοισοφαγικούς κιρσούς που αιμορραγούν, έχει εμπεδωθεί η άποψη ότι για τη βελτιστοποίηση των αποτελεσμάτων και τη διάσωσή τους, η επιλογή και η ορθή εφαρμογή μιας ή και συνδυασμού περισσοτέρων θεραπευτικών μεθόδων μπορεί να γίνει μόνο στα πλαίσια αγαστής συνεργασίας ομάδας ιατρών, που θα περιλαμβάνει: παθολόγο, ηπατολόγο, γαστρεντερολόγο, χειρουργό και επεμβατικό ακτινολόγο, ένας εκ των οποίων θα πρέπει να διαθέτει εμπειρία στην επεμβατική ενδοσκόπηση.
Μολονότι αποτελεί κοινοτυπία να επαναλαμβάνεται για κάθε σχεδόν νόσο ότι είναι αναγκαία η ύπαρξη ειδικών κέντρων για την αντιμετώπισή της, στην περίπτωση ασθενών με πυλαία υπέρταση και γαστροοισοφαγικούς κιρσούς που αιμορραγούν, έχει εμπεδωθεί η άποψη ότι για τη βελτιστοποίηση των αποτελεσμάτων και τη διάσωσή τους, η επιλογή και η ορθή εφαρμογή μιας ή και συνδυασμού περισσοτέρων θεραπευτικών μεθόδων μπορεί να γίνει μόνο στα πλαίσια αγαστής συνεργασίας ομάδας ιατρών, που θα περιλαμβάνει: παθολόγο, ηπατολόγο, γαστρεντερολόγο, χειρουργό και επεμβατικό ακτινολόγο, ένας εκ των οποίων θα πρέπει να διαθέτει εμπειρία στην επεμβατική ενδοσκόπηση.
Η συνεκτική αυτή αντιμετώπιση θεωρείται contition sine qua non και έχει ως σκοπό, σε μια δεδομένη στιγμή, να επιλεγεί η εφικτή και πλέον εξατομικευμένη θεραπευτική μέθοδος για κάποιο συγκεκριμένο ασθενή, με βάση το ιστορικό, τα κλινικοεργαστηριακά ευρήματα και τις τρέχουσες γνώσεις πάνω στο θέμα.