 Η χειρουργική αποκατάσταση της βουβωνοκήλης ενέχει τον κίνδυνο των επιπλοκών, όπως άλλωστε συμβαίνει με όλες τις χειρουργικές επεμβάσεις. Σε ενήλικες ασθενείς, τα ποσοστά επιπλοκών μετά από χειρουργική αποκατάσταση βουβωνοκήλης κυµαίνονται από 7 έως 12%. Θα πρέπει να τονιστεί όμως ότι η πιθανότητα επιπλοκών είναι πολύ μικρότερη όταν η αποκατάσταση γίνεται προγραμματισμένα και όχι όταν εξαναγκαζόμαστε να προβούμε σε μία επείγουσα κατάσταση, όπως είναι η περίσφιξη της κήλης. Οι συνηθέστερες επιπλοκές που συσχετίζονται με τη χειρουργική αποκατάσταση βουβωνοκήλης είναι οι ακόλουθες:
Η χειρουργική αποκατάσταση της βουβωνοκήλης ενέχει τον κίνδυνο των επιπλοκών, όπως άλλωστε συμβαίνει με όλες τις χειρουργικές επεμβάσεις. Σε ενήλικες ασθενείς, τα ποσοστά επιπλοκών μετά από χειρουργική αποκατάσταση βουβωνοκήλης κυµαίνονται από 7 έως 12%. Θα πρέπει να τονιστεί όμως ότι η πιθανότητα επιπλοκών είναι πολύ μικρότερη όταν η αποκατάσταση γίνεται προγραμματισμένα και όχι όταν εξαναγκαζόμαστε να προβούμε σε μία επείγουσα κατάσταση, όπως είναι η περίσφιξη της κήλης. Οι συνηθέστερες επιπλοκές που συσχετίζονται με τη χειρουργική αποκατάσταση βουβωνοκήλης είναι οι ακόλουθες:
1). Υποτροπή (επανεμφάνιση) της κήλης: Υποτροπή της κήλης σημαίνει επανεμφάνιση κήλης στη περιοχή που έχει προηγηθεί χειρουργική επέμβαση για αποκατάσταση πρωτοπαθούς βουβωνοκήλης. Ανεξαρτήτως τεχνικής, οι κλασικές ανοικτές µέθοδοι χρεώνονται µε ποσοστό αποτυχίας περίπου 10%. Το ποσοστό αυτό φθάνει το 25-30% όταν η επέµβαση γίνεται για υποτροπή. Βέβαια, η τεχνική Shouldice αναφέρει ποσοστά υποτροπών 1% , αλλά αυτές οι αναφορές είναι από εξειδικευµένα κέντρα, που ακόµη και σε αυτά, στα αρχικά στάδια εφαρμογής της µεθόδου, τα ποσοστά έφθαναν ακόµη και το 17%. Παρόµοια ποσοστά υποτροπών (περίπου 0,8%) αναφέρονται και για την τεχνική Lίchtenstein. Οι προπεριτοναϊκές προσπελάσεις (Stoppa, Nyhus κ.λπ.) αναφέρουν ποσοστά αποτυχίας 2-3%, αλλά αν σκεφθούµε ότι µε αυτές τις µεθόδους χειρουργούνται ασθενείς µε αδύνατα κοιλιακά τοιχώµατα και υποτροπές, µάλλον πρόκειται για πολύ µικρό ποσοστό.
Η υποτροπιάζουσα κήλη συνήθως εκδηλώνεται σαν µια ορατή μαλακή µάζα στη βουβωνική περιοχή, όταν αυξηθεί η ενδοκοιλιακή πίεση όπως για παράδειγμα συμβαίνει µε το βήχα. Ο πόνος στη περιοχή ενδέχεται να είναι το μόνο σύμπτωμα και από μόνος του αποτελεί ισχυρή ένδειξη για υποτροπή της κήλης. Επί αρνητικών κλινικών ευρημάτων, η υποτροπή επιβεβαιώνεται µε απεικονιστικές εξετάσεις, όπως είναι η υπερηχοτοµογραφία, CT ή MRI. Σε πιθανολογούμενη υποτροπή της κήλης θα πρέπει να γίνει διαφορική διάγνωση από ένα λίπωμα του σπερµατικού τόνου, ορώδη συλλογή, ευμεγέθη λεμφαδένα, αγγειακό ανεύρυσμα ή μόρφωμα από τα μυοαπονευρωτικά στοιχεία της περιοχής.
Τα αίτια της υποτροπής μιας κήλης µπορεί να είναι ποικίλα, όπως: τεχνικό σφάλµα της μεθόδου, η κακή επούλωση του χειρουργικού τραύµατος λόγω φαρμάκων (π.χ. κορτικοειδή), η εξασθένιση των ιστών που συµπλησιάζονται µε μεγάλη τάση λόγω ισχαιμίας. Άλλοι προδιαθεσικοί παράγοντες είναι ο χρόνιος βήχας, η δυσκοιλιότητα, η αποφρακτική ουροπάθεια, η κακή ποιότητα των ιστών, η αστοχία των ραμμάτων και η διαπύηση τραύματος. Είναι απαραίτητο μετά την έξοδο από το νοσοκομείο να αποφεύγονται καταστάσεις που αυξάνουν την ενδοκοιλιακή πίεση, όπως είναι η άρση βάρους, ο βήχας και η γενικότερη καταπόνηση του οργανισμού.
Η γενική αρχή αντιµετώπισης της υποτροπιάζουσας κήλης υπαγορεύεται από το είδος της μεθόδου που εφαρμόστηκε κατά την αρχική αποκατάσταση. Η λογική προσέγγιση είναι να πραγµατοποιηθεί βουβωνοπλαστική στον χώρο που δεν έχουν προηγηθεί χειρουργικοί χειρισμοί. Εάν ο ασθενής δεν είχε προηγούµενη ανοικτή αποκατάσταση, τότε είναι καλύτερη µια προπεριτοναϊκή αποκατάσταση. Από την άλλη, αν η αρχική επέµβαση ήταν προπεριτοναϊκή, τότε η λαπαροσκοπική μέθοδος είναι καλύτερη για µια νέα αποκατάσταση.
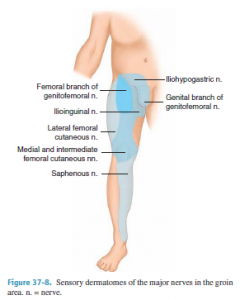 2). Πόνος στη βουβωνική περιοχή: Μετά τη χειρουργική αποκατάσταση βουβωνοκήλης µπορεί να αναπτυχθούν ποικίλα σύνδροµα χρόνιου πόνου στη βουβωνική περιοχή, τα οποία μπορεί να οφείλονται στον ουλώδη ιστό, στην αντίδραση του οργανισμού στο πλέγμα ή στην κάκωση ενός νεύρου της περιοχής.
2). Πόνος στη βουβωνική περιοχή: Μετά τη χειρουργική αποκατάσταση βουβωνοκήλης µπορεί να αναπτυχθούν ποικίλα σύνδροµα χρόνιου πόνου στη βουβωνική περιοχή, τα οποία μπορεί να οφείλονται στον ουλώδη ιστό, στην αντίδραση του οργανισμού στο πλέγμα ή στην κάκωση ενός νεύρου της περιοχής.
Ως χρόνιος µετεγχειρητικός βουβωνικός πόνος, ορίζεται ο πόνος που εμφανίζεται μετά τη χειρουργική αποκατάσταση μιας βουβωνοκήλης και διαρκεί πάνω από 3 µήνες Η συνολική επίπτωση ανέρχεται στο 25%. Ο χρόνιος μετεγχειρητικός πόνος κατατάσσεται σε δυο τύπους: α) ιδιοδεκτικός πόνος, που προκαλείται από βλάβη των ιστών και υποδιαιρείται περαιτέρω σε σωµατικό και σπλαγχνικό και β) νευροπαθητικός, που οφείλεται σε κάκωση κάποιου νεύρου.
Ο σωµατικός πόνος είναι ο συνηθέστερος και προκαλείται από βλάβη των συνδέσµων, των τενόντων, των απονευρώσεων, των περιτονιών και των µυών. Η οστεΐτιδα του ηβικού οστού και οι ποικίλες τενοντίτιδες που αφορούν τον προσαγωγό µηχανισµό των µηρών και ονοµάζεται τενοντοπεριοστίτιδα των προσαγωγών, είναι τµήµα αυτής της οµάδας. Ο σπλαγχνικός πόνος αναφέρεται σε ό,τι συσχετίζεται µε µια συγκεκριµένη σπλαγχνική λειτουργία, όπως η ούρηση ή η εκσπερµάτιση.
Ο νευροπαθητικός πόνος της βουβωνικής χώρας προκαλείται από βλάβη ενός νεύρου της βουβωνικής χώρας και µπορεί να οφείλεται σε µερική ή πλήρη διατοµή, τάση, κάκωση, συµπίεση ή βλάβη από διαθερµία. Η κάκωση ενός νεύρου μπορεί να είναι, επίσης, το αποτέλεσμα παγίδευσης σε μια ραφή ή clip. Το ίδιο μπορεί να συμβεί και όταν ένα νεύρο ενθυλακώνεται σε συμπαγή ουλώδη ιστό.
Τα νεύρα που συνήθως προσβάλλονται, είναι το λαγονοβουβωνικό νεύρο, το λαγονοϋπογάστριο νεύρο, ο µηριαίος και ο γεννητικός κλάδος του µηρογεννητικού νεύρου και το πλάγιο δερµατικό µηριαίο νεύρο. Τα πρώτα δύο είναι ιδιαίτερα επιρρεπή σε τραυµατισµό κατά τη διάρκεια ανοικτής βουβωνοπλαστικής, ενώ τα τελευταία είναι πιθανότερο να τραυµατιστούν κατά τη διάρκεια της λαπαροσκοπικής μεθόδου. Ο γεννητικός και ο µηριαίος κλάδος του μηρογεννητικού νεύρου και το πλάγιο δερµατικό µηριαίο νεύρο είναι σε µεγαλύτερο κίνδυνο, όταν ο χειρουργός τοποθετεί ράµµατα κάτω από τον λαγονοηβικό σύνδεσµο και επί τα εκτός των σπερµατικών αγγείων. ‘Ενας καυστικός πόνος µε αιµωδίες κατά µήκος της έξω επιφάνειας του µηρού στην περιοχή κατανοµής του πλάγιου δερµατικού µηριαίου νεύρου είναι γνωστός ως παραισθητική νευραλγία και οφείλεται σε παγίδευση αυτού του νεύρου. Η προσβεβληµένη δερµατική περιοχή µπορεί να εµφανίζει υπεραισθησία ή κνησµό και οι ασθενείς µπορεί να παραπονιούνται για απτικές παραισθήσεις µικρών εντόµων που έρπουν κάτω από το δέρµα (µυρµηγκίαση). Μια βλάβη του µηριαίου νεύρου είναι εξαιρετικά σπάνια και είναι σχεδόν πάντα το αποτέλεσµα µιας σηµαντικής τεχνικής αστοχίας.
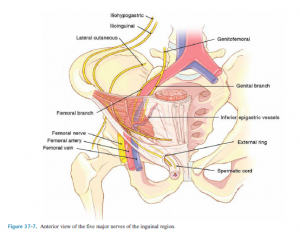 Ένας ασθενής με κάκωση ενός νεύρου προσέρχεται με πόνο και παραισθησίες στη βουβωνική χώρα ή στη δερμοτομιακή κατανομή του προσβεβλημένου νεύρου. Οι πιο συνηθισµένες περιγραφές του ασθενούς για τον πόνο είναι διαξιφιστικός σαν σουβλιά, αιµωδία, βαθύς, τράβηγµα και έλξη. Η έναρξη συχνά καθυστερεί και ο πόνος εντείνεται με τη βάδιση, την κάµψη, υπερέκταση του ισχίου και σεξουαλική δραστηριότητα. Συνήθως ανακουφίζεται με την κατάκλιση και την κάµψη του ισχίου και του µηρού. Η διατοµή ενός αισθητικού νεύρου της βουβωνικής περιοχής προκαλεί υπαισθησία της δερµατικής περιοχής που αντιστοιχεί στη δερµοτοµιακή κατανοµή του εµπλεκόµενου νεύρου.
Ένας ασθενής με κάκωση ενός νεύρου προσέρχεται με πόνο και παραισθησίες στη βουβωνική χώρα ή στη δερμοτομιακή κατανομή του προσβεβλημένου νεύρου. Οι πιο συνηθισµένες περιγραφές του ασθενούς για τον πόνο είναι διαξιφιστικός σαν σουβλιά, αιµωδία, βαθύς, τράβηγµα και έλξη. Η έναρξη συχνά καθυστερεί και ο πόνος εντείνεται με τη βάδιση, την κάµψη, υπερέκταση του ισχίου και σεξουαλική δραστηριότητα. Συνήθως ανακουφίζεται με την κατάκλιση και την κάµψη του ισχίου και του µηρού. Η διατοµή ενός αισθητικού νεύρου της βουβωνικής περιοχής προκαλεί υπαισθησία της δερµατικής περιοχής που αντιστοιχεί στη δερµοτοµιακή κατανοµή του εµπλεκόµενου νεύρου.
Κατά τη θεραπευτική αντιμετώπιση, αρχικά συνιστάται καθησυχασµός και συντηρητική θεραπεία µε αντιφλεγµονώδη φάρµακα και τοπικός νευρικός αποκλεισµός, καθώς συνήθως τα συµπτώµατα σταµατάνε αυτόµατα. Οι νευραλγίες είναι συχνά αυτοπεριοριζόµενες και υφίενται εντός ηµερών ή εβδοµάδων µετά την εγχείρηση. Αποφεύγεται το χειρουργείο σε λιγότερο από ένα χρόνο, προκειµένου να εξαντληθεί η πιθανότητα αυτόµατης υποχώρησης των συµπτωµάτων. Η µόνη εξαίρεση µπορεί να γίνει για ασθενή που παραπονιέται για σοβαρό πόνο άµεσα (δηλαδή, στην αίθουσα ανάνηψης) µετά την επέµβαση. Αυτός ο ασθενής µπορεί να αντιµετωπιστεί καλύτερα µε άµεση διερεύνηση, πριν αναπτυχθεί ουλώδης ιστός. Οι ασθενείς που προσέρχοντοι με σύνδρομα παγίδευσης νεύρου μπορεί να απαιτήσουν επανεγχείρηση για αφαίρεση της αιτίας ή διατομή του εμπλεκόμενου νεύρου. Όταν γίνεται χειρουργική διερεύνηση της βουβωνικής χώρας, πραγµατοποιείται νευρεκτοµή και εκτοµή νευρινώµατος. Τα αποτελέσµατα συχνά είναι λιγότερο από ικανοποιητικά.
3). Επιπλοκές από το σπερµατικό τόνο και τους όρχεις: Μετά από μια εγχείρηση για βουβωνοκήλη, μπορεί να προκύψει αιµορραγία που προκαλεί αιµάτωµα στο όσχεο. Αυτό είναι το αποτέλεσµα καθυστερηµένης αιµορραγίας από τον κρεµαστήρα, από τα έσω σπερµατικά αγγεία ή κλάδους των κάτω επιγάστριων αγγείων. Παρόλο που η επιπλοκή αυτή µπορεί να είναι αρκετά σοβαρή, η συντηρητική θεραπεία µε καθησυχασµό του ασθενούς είναι ο καλύτερος τρόπος δράσης. Χειρουργική παροχέτευση σπάνια απαιτείται. Ως ισχαιµική ορχίτιδα ορίζεται η µετεγχειρητική φλεγµονή του όρχεως που προκύπτει σε 1-5 ηµέρες µετά τη χειρουργική επέµβαση. Συµβαίνει σε περίπου 1% των βουβωνοπλαστικών, αλλά είναι περισσότερο συνήθης σε επεµβάσεις που πραγµατοποιούνται σε υποτροπιάζουσες κήλες. Ο ασθενής εµφανίζει διόγκωση του όρχεως που µπορεί να είναι ιδιαίτερα επώδυνη, η οποία συνοδεύεται από χαµηλή πυρετική κίνηση. Η αιτιολογία αυτής της επιπλοκής δεν είναι πλήρως κατανοητή, αλλά πιστεύεται ότι προκαλείται από θρόµβωση των αγγείων που παροχετεύουν τον όρχι. Η αντιµετώπιση περιλαµβάνει µόνο υποστηρικτική φροντίδα µε υποστήριξη του οσχέου και αντιφλεγµονώδεις παράγοντες, καθώς η κατάσταση είναι αυτοπεριοριζόµενη. Τα αντιβιοτικά και τα στεροειδή έχουν χρησιµοποιηθεί, αλλά η αξία τους δεν έχει αποδειχθεί. Η επίφοβη µακροπρόθεσµη επιπλοκή της ισχαιµικής ορχίτιδας είναι η ατροφία των όρχεων. Οι περισσότεροι ασθενείς που εµφανίζουν ισχαιµική ορχίτιδα µετά από βουβωνοπλαστική, ή οποιαδήποτε άλλη επιπλοκή στους όρχεις, αναρρώνουν χωρίς ατροφία όρχεων.
Το σύνδροµο της επώδυνης εκσπερµάτισης ορίζεται ως καύσος, επώδυνη αίσθηση αµέσως πριν, κατά τη διάρκεια ή και αµέσως µετά την εκσπερµάτιση. Η κατάσταση είναι συνήθως αυτοπεριοριζόµενη και η αρχική θεραπεία είναι η αναµονή. Στειρότητα µετά από αµφοτερόπλευρη βουβωνοπλαστική είναι σπάνια επιπλοκή. Εάν ο εκφορητικός πόρος υποστεί διατοµή κατά τη βουβωνοπλαστική, θα πρέπει άμεσα να επιχειρηθεί επαναστόµωση.
Η υδροκήλη περιστασιακά αναπτύσσεται µετά από βουβωνοπλαστική, αλλά η αιτία δεν είναι γνωστή και, εποµένως, δεν είναι δυνατή η λήψη προληπτικών µέτρων. Η αντιµετώπιση είναι ίδια, όπως για κάθε άλλη υδροκήλη.
Η πτώση των όρχεων είναι µια επιπλοκή που σχετίζεται µε την πλήρη διατοµή του κρεµαστήρα µυός. Ο σπερµατικός τόνος χάνει τη δράση συγκράτησης, επιτρέποντας στον όρχι να κατέβει στο κατώτερο µέρος του όσχεου. Λόγω της ελαστικότητας του όσχεου, ο χρόνος και η βαρύτητα προκαλούν την επιµήκυνσή του. Λίγοι χειρουργοί κήλης τώρα διατέµνουν πλήρως τον κρεµαστήρα µυ ως διαδικασία ρουτίνας. Όταν πραγµατοποιείται διατοµή του κρεµαστήρα µυός, το έσω κολόβωµα του κρεµαστήρα θα πρέπει να καθηλώνεται µε ράµμα κοντά στο ηβικό φύµα για την πρόληψη αυτής της επιπλοκής.
4). Τραυµατισµός της ουροδόχου κύστης: Ο τραυµατισµός της ουροδόχου κύστης είναι ασυνήθης, όταν η βουβωνοπλαστική πραγµατοποιείται µε πρόσθια ανοικτή τεχνική. Η εξαίρεση είναι η κατ’ επολίσθηση κήλη, στην οποία εμπεριέχεται η ουροδόχος κύστη. Η κύστη µπορεί να διατρέξει µεγαλύτερο κίνδυνο σε µια προπεριτοναϊκή επέµβαση, είτε ανοικτή είτε λαπαροσκοπική. Είναι πιο συχνή σε ασθενείς µε προηγούµενη επέµβαση στον χώρο του Retzius. Γι’ αυτό προηγηθείσα επέµβαση στο χώρο αυτό (δηλαδή, µια επέµβαση στον προστάτη) θα πρέπει να θεωρηθεί σχετική αντένδειξη για προπεριτοναϊκή βουβωνοπλαστική. Οι τραυµατισµοί της ουροδόχου κύστης αντιµετωπίζονται µε συρραφή σε δυο στρώµατα µε απορροφήσιµο ράµµα και τοποθέτηση ουροκαθετήρα Foley για 10 – 14 ηµέρες.
5). Λοίµωξη χειρουργικού τραύµατος: Η επιµόλυνση του χειρουργικού τραύµατος µετά από βουβωνοπλαστική εµφανίζεται σε ποσοστό μικρότερο από το 5% των ασθενών. Η βακτηριδιακή µόλυνση μετά από βουβωνοπλαστική χωρίς πλέγμα αντιµετωπίζεται, όπως κάθε άλλη επιµόλυνση χειρουργικού τραύµατος, µε διάνοιξη, παροχέτευση, χειρουργικές αλλαγές και χορήγηση αντιβιοτικών. Η ίδια θεραπεία ακολουθείται και σε βουβωνοπλαστική, που έχει τοποθετηθεί πλέγμα. Ωστόσο, η αφαίρεση της πρόθεσης απαιτείται συχνά. Γενικά, προθέσεις PTFE σχεδόν πάντα πρέπει να αφαιρούνται, ενώ οι άλλες προθέσεις πλέγµατος µπορούν περιστασιακά να διατηρηθούν µε συντηρητική αγωγή. Το ποσοστό όψιµης υποτροπής της κήλης είναι πολύ υψηλό µετά από µετεγχειρητική επιµόλυνση του τραύµατος.
6). Ορώδης συλλογή: Η εντοπισµένη συλλογή ορού είναι συνήθης µε τη χρήση συνθετικού πλέγµατος στις βουβωνοπλαστικές και θεωρείται ως µια φυσιολογικη αντίδραση του οργανισμού στο ξένο σώµα. Η πρακτική της ενεργητικής αντιµετώπισης της ορώδους συλλογής µε επαναλαµβανόµενες αναρροφήσεις θα πρέπει να αποφεύγεται, καθώς το υγρό, τελικά, απορροφάται από μόνο του. Ο φόβος µε τις επαναλαµβανόµενες αναρροφήσεις είναι η βακτηριακή επιµόλυνση της πρόθεσης. Εποµένως, η αναρρόφηση πραγµατοποιείται µόνο για την ανακούφιση συµπτωµάτων. Η συλλογή υγρού στο όσχεο είναι επίσης συνηθισµένη, ιδιαίτερα όταν ένας ευµεγέθης βουβωνοοσχεϊκός σάκος κινητοποιείται πλήρως. Αυτή, επίσης, συνήθως λύεται αυτόµατα.
7). Αιµάτωµα: Τα αιµατώµατα του χειρουργικού τραύµατος είναι συχνά µετά από βουβωνοπλαστική, αλλά συνήθως είναι αυτοπεριοριζόµενα. Εάν είναι ευµεγέθη, ο ασθενής θα πρέπει να οδηγηθεί στο χειρουργείο για εκκένωση κα έλεγχο του αιμορραγούντος αγγείου. Ένα οπισθοπεριτοναϊκό αιµάτωµα που σχετίζεται µε τη βουβωνοπλαστική και δεν αποτελεί λαπαροσκοπικό σύµβαµα, προκαλείται από τραυµατισµό στο πλούσιο φλεβικό πλέγµα, πλησίον του συνδέσµου του Cooper. Τραυµατισµοί στην εν τω βάθει περισπώµενη αρτηρία ή κλάδων των έξω λαγόνιων αγγείων µπορεί, επίσης, να είναι η αιτία. Ο οπισθοπεριτοναϊκός χώρος είναι αρκετά μεγάλος και μπορεί να δεχτεί μεγάλη ποσότητα αίµατος. Θεραπεία αναµονής συστήνεται, ακόµα και όταν η αιμορραγία είναι σοβαρή λόγω της υψηλής νοσηρότητας που συνδέεται µε την οπισθοπεριτοναϊκή διήνηση. Η επείγουσα αρτηριογραφία είναι απαραίτητη µε εμβολισμό του αιμορραγούντος αγγείου, εάν υποψιαζόµαστε τραυµατισµό σε µεγάλο αγγείο.
8). Οστεϊτιδα του ηβικού οστού: Ο όρος οστεΐτιδα του ηβικού οστού έχει γίνει συνώνυµο του πόνου που προκαλείται από την τοποθέτηση μεταλλικών αγκτήρων (clip) ή ραµµάτων, που διαπερνούν το περιόστεο του ηβικού οστού. Η επώδυνη αυτή φλεγµονώδης κατάσταση της ηβικής σύµφυσης και της γύρω µυϊκής περιτονίας, περιγράφηκε για πρώτη φορά σε αθλητές και προκαλείται από επαναλαµβανόµενη τραυµατική ή από φυσική άσκηση καταπόνηση της περιτονίας και της άρθρωσης. Από τη στιγµή που, επίσης, έχει περιγραφεί σε ασθενείς µε καθιστική ζωή και σε κύηση, είναι σηµαντικό να καθορίσουµε αν αυτή είναι η αιτία των προεγχειρητικών βουβωνικών συµπτωµάτων. Απλές ακτινογραφίες, σπινθηρογράφημα οστών και MRI έχουν ρόλο στη διάγνωση. Ανεξάρτητα της αιτίας, η αρχική θεραπεία είναι συντηρητική, η οποία περιλαµβάνει αντιφλεγµονώδη φάρµακα και τοπικές θεραπευτικές µεθόδους, όπως κρυοµασάζ, θερµότητα, υπερήχους ή ηλεκτροδιέγερση. Η φυσιοθεραπεία, ενδυναµώνοντας τους κοιλιακούς και τους ισχιακούς µύες και βελτιώνοντας το εύρος κινήσεων του ισχίου, ειδικά τους µύες της έσω στροφής, µπορεί να είναι χρήσιµη. Η ένεση κορτικοστεροειδών χρησιµοποιείται συχνά, αλλά η αξία της δεν έχει αποδειχθεί. Η χειρουργική διερεύνηση µε προσπάθεια ανεύρεσης και αφαίρεσης του υπεύθυνου ράµµατος θα πρέπει να είναι η τελευταία επιλογή. Επί αρνητικών ευρημάτων κατά τη χειρουργική θεραπεία, σαν τελευταία λύση επιχειρείται η σφηνοειδής εκτοµή της ηβικής σύµφυσης, χειρουργικός καθαρισµός ή αρθροδεσία.
9). Επιπλοκές των προσθετικών υλικών: Η συρρίκνωση των πλεγµάτων, θα πρέπει να λαµβάνεται υπ’ όψιν από τους χειρουργούς, όταν πραγµατοποιούν αποκατάσταση της κήλης με πλέγμα. Μια ρίκνωση της τάξεως του 20% είναι αποδεκτή από τους περισσότερους. Η µείωση του µεγέθους του πλέγματος οφείλεται στην επούλωση των ιστών, η οποία αναγκάζει το πλέγµα να συρρικνωθεί, καθώς αναπτύσσεται ουλώδης ιστός. Εντερική απόφραξη ή δηµιουργία συριγγίου είναι δυνατή µέσω διάβρωσης, ειδικά αν υπάρχει επαφή µεταξύ του εντέρου και της πρόθεσης. Η ενδοκοιλιακή τοποθέτηση του πλέγµατος θα πρέπει να αποφεύγεται, εκτός αν πρόκειται για PTFE ή βιολογική πρόθεση. ‘Εχει αναφερθεί, επίσης, τοπική διάβρωση του σπερµατικού τόνου. Απόρριψη του πλέγματος εξαιτίας αλλεργικής αντίδρασης είναι επίσης δυνατή, αλλά εξαιρετικά σπάνια.
10). Κατακράτηση ούρων: Μία από τις πιο συχνές επιπλοκές της βουβωνοπλαστικής, αλλά η πιο ελαφρά, είναι η επίσχεση ούρων. Προδιαθεσικοί παράγοντες είναι τα αναισθητικά φάρμακα, ο µετεγχειρητικός πόνος, η χρήση οπιούχων για αναλγησία, η προϋπάρχουσα αποφρακτική ουροπάθεια και η υπερενυδάτωση του ασθενούς που οδηγεί σε διάταση της ουροδόχου κύστης. Πιο συχνά απαντάται μετά από γενική αναισθησία, ακολουθούµενη μετά από περιοχική και τοπική. Η θεραπεία συνίσταται σε επαναλαµβανόµενους καθετηριασµούς της ουροδόχου κύστεως µέχρι να αποκατασταθεί η φυσιολογική λειτουργία της ούρησης. Μερικοί χειρουργοί προτιµούν έναν προσωρινά μόνιμο καθετήρα Foley για να είναι δυνατή η γρήγορη έξοδος του ασθενούς από το νοσοκομείο. Ο ουροκαθετήρας αφαιρείται αργότερα, μετά από 10-14 ημέρες, σε καθεστώς εξωτερικού ασθενούς.
